La nostra esperienza nel medio-termine.
Introduzione
Alla luce delle più attuali indicazioni della letteratura scientifica, nelle riabilitazioni implanto-protesiche è necessario inserire impianti in posizione protesicamente guidata, anche in presenza di riassorbimenti ossei orizzontali e/o verticali. A tal scopo, possono essere utilizzate diverse tecniche ricostruttive per ripristinare un’anatomia ossea che consenta un adeguato inserimento implantare.
Tra le tecniche a disposizione, gli autori hanno maturato maggiore esperienza con la “Edentulous Ridge Expansion” (E.R.E.), presentata nel 1994 dai Dott. Bruschi e Scipioni.
La tecnica sfrutta il potenziale riparativo dell’osso spugnoso, associato ad un attento approccio chirurgico con conservazione del periostio. La fessura intraossea è inizialmente colmata da un coagulo ematico che, con il trascorrere dei giorni (circa 40), si trasforma in tessuto osteoide. Quest’ultimo, a sua volta, tende progressivamente (dopo circa 90-120 giorni) a maturare per un incremento della mineralizzazione della matrice extracellulare e la trasformazione degli osteoblasti in osteociti.
Nella rigenerazione ossea con split-crest è fondamentale assicurare un’ottimale base trofica all’osso, garantendo al tassello uno spessore minimo di 1-1.5 mm; inoltre, è necessaria un’abbondante irrorazione sanguigna periostale. Ciò permette di limitare l’insorgenza di fenestrazioni, deiscenze o necrosi del piatto osseo vestibolare durante le fasi di inserimento e guarigione degli impianti.
La tecnica E.R.E. è indicata in creste a lama di coltello con un’altezza di almeno 10 mm ed uno spessore minimo di 4 mm.
Lo svantaggio di tale tecnica è il rischio di frattura del tassello vestibolare durante la procedura di dislocamento dello stesso. Pertanto, la predicibilità di tale tecnica non è assoluta. Per limitare tale rischio, il lembo viene scollato a spessore parziale, al fine di garantire un’irrorazione della corticale ossea in caso di frattura.
Se, da un lato, un lembo a spessore parziale riduce il suddetto rischio, dall’altro, non scollare il periostio non consente di associare tecniche di rigenerazione ossea che possono rendersi necessarie nelle fasi intra-operatorie, soprattutto quando si mira ad un
posizionamento protesicamente guidato degli impianti. Proprio in funzione di tale necessità, negli ultimi anni gli autori hanno sviluppato una tecnica di split-crest modificata associata a rigenerazione ossea guidata (Guided Bone Regeneration, GBR) contestuale, per poter compensare eventuali deiscenze e/o fenestrazioni, minimizzare la perdita di osso marginale e colmare i gap tra osso e impianto. Tale tecnica assume particolare rilievo quando si opera in zona estetica, dove la stabilità dell’osso vestibolare è fondamentale per il successo della riabilitazione implanto-protesica.
La tecnica offre, quando ne siano rispettati i principi, una predicibilità sovrapponibile alle altre tecniche rigenerative. In una revisione sistematica della letteratura del 2008 (Donos et al. 2008), si è visto che il tasso di sopravvivenza degli impianti inseriti con tecnica split-crest variava dall’86.2% al 100% in studi differenti con follow-up tra 12 mesi e 5 anni. Il tasso di successo, inteso come ottenimento di un volume osseo adeguato all’inserimento implantare, variava dall’87.5% al 97.8% rispettivamente a 18 e a 20.4 mesi dopo il carico protesico.
Scopo di questo lavoro è quello di analizzare le variabili cliniche che condizionano la predicibilità di tale tecnica chirurgica, descrivendone limiti e razionale attraverso la presentazione di due casi clinici.
La tecnica: razionale e considerazioni anatomiche
Se si analizza il profilo di una cresta ossea atrofica (fig. 1) si può notare che, in confronto a condizioni anatomiche ideali (tratteggiate), i volumi ossei risultano notevolmente riassorbiti soprattutto sul versante vestibolare. Questa discrepanza nel riassorbimento osseo tra versante vestibolare e linguale, è legata al fatto che sul lato buccale, rispetto a quello linguale, è presente una maggiore quota di osso fibroso (bundle bone) la cui presenza è fortemente dente-correlata e che va incontro a riassorbimento successivamente all’avulsione dell’elemento dentario (Araujo & Lindhe 2005).
Di frequente, nelle creste edentule si evidenzia una conformazione dell’osso alveolare che si definisce a clessidra (hourglass shaped), in quanto nella parte basale della cresta si evidenzia un sottosquadro. Tale particolarità anatomica non deve essere sottostimata in caso di impianti in zona estetica, in quanto la fresa può facilmente creare fenestrazioni nella parte apicale del sito implantare. Fenestrazioni di modeste dimensioni non costituiscono un grosso problema per il processo di osteointegrazione ma condizionano il raggiungimento di un’ottimale estetica dei tessuti molli, risultando in trasparenze grigiastre a livello gengivale, particolarmente sgradevoli in regione mascellare anteriore.
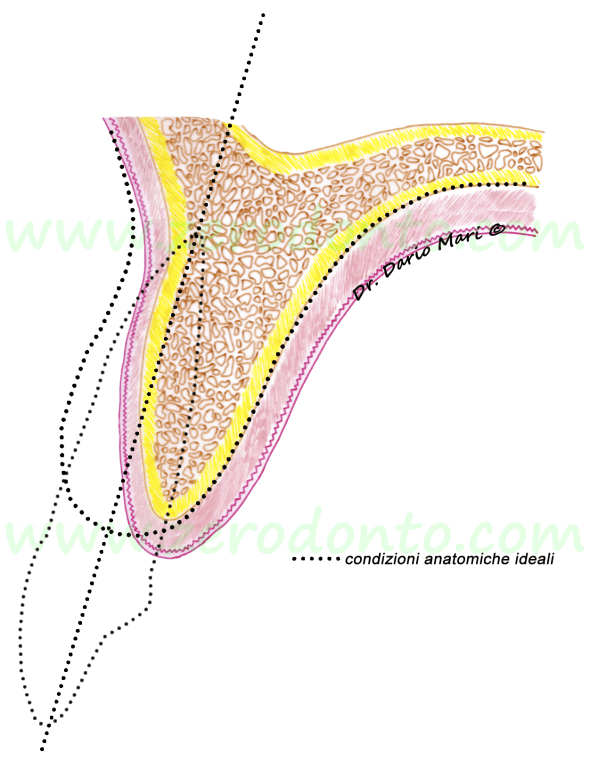 Fig.1
Fig.1E’ evidente che per poter posizionare un impianto secondo l’asse dei denti contigui (tratteggiato), è necessario ricorrere ad un’espansione del processo alveolare. Se si posizionasse un impianto (in rosso) sulla sola base dell’osso disponibile, in una posizione definita chirurgicamente guidata, la fixture si verrebbe a trovare in una posizione più palatale rispetto ai denti adiacenti, portando ad un compromesso nella realizzazione del profilo di emergenza della corona protesica (cosiddetto “ridge-lap”), con maggiore difficoltà nel controllo igienico.
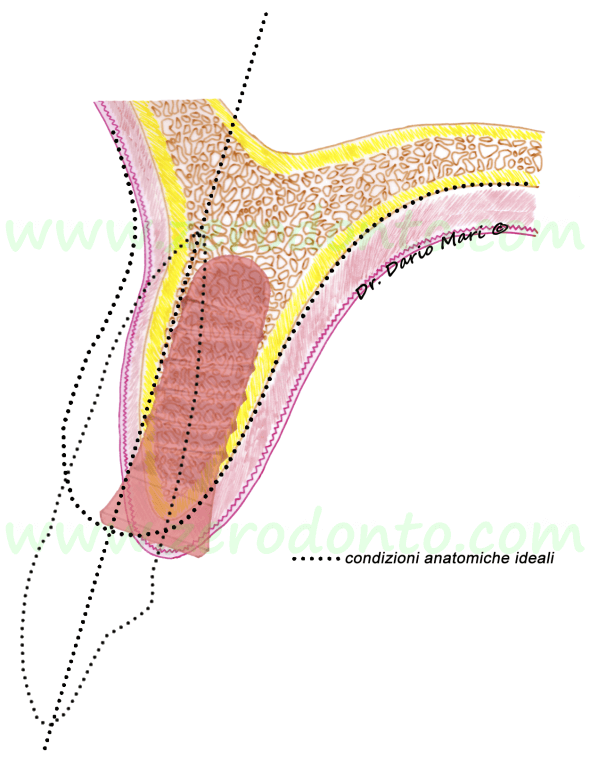 Fig.2
Fig.2Tale condizione si evince anche da una proiezione occlusale (fig. 3): in assenza di procedure rigenerative, l’impianto risulterebbe in posizione eccessivamente palatale rispetto alla linea di arcata ideale degli altri elementi dentari; ne risulterebbe un surplomb della corona protesica sfavorevole al mantenimento igienico e, quindi, al successo funzionale ed estetico della riabilitazione.
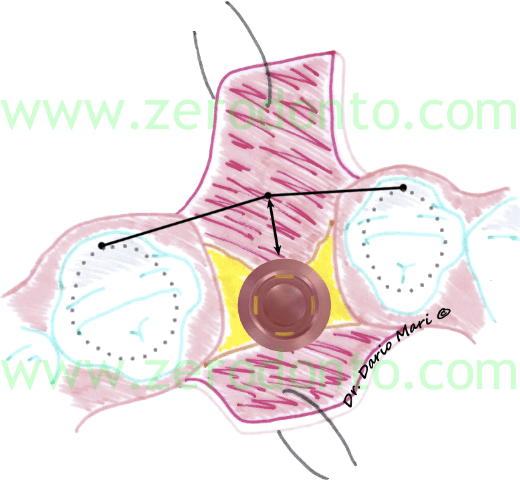
Fig.3Anche in condizioni anatomiche sfavorevoli, non bisogna perdere di vista la necessità di inserire gli impianti guidati dalla posizione dei denti adiacenti. In situazioni come quelle prese in esame (fig.4), l’inserimento dell’impianto (in verde) posizionato secondo un corretto asse protesico, richiede il ricorso a manovre rigenerative.

Fig.4
Ricorrendo a manovre rigenerative e/o ricostruttive è possibile ristabilire i corretti volumi ossei in modo da poter posizionare l’impianto lungo la linea di arcata ideale.
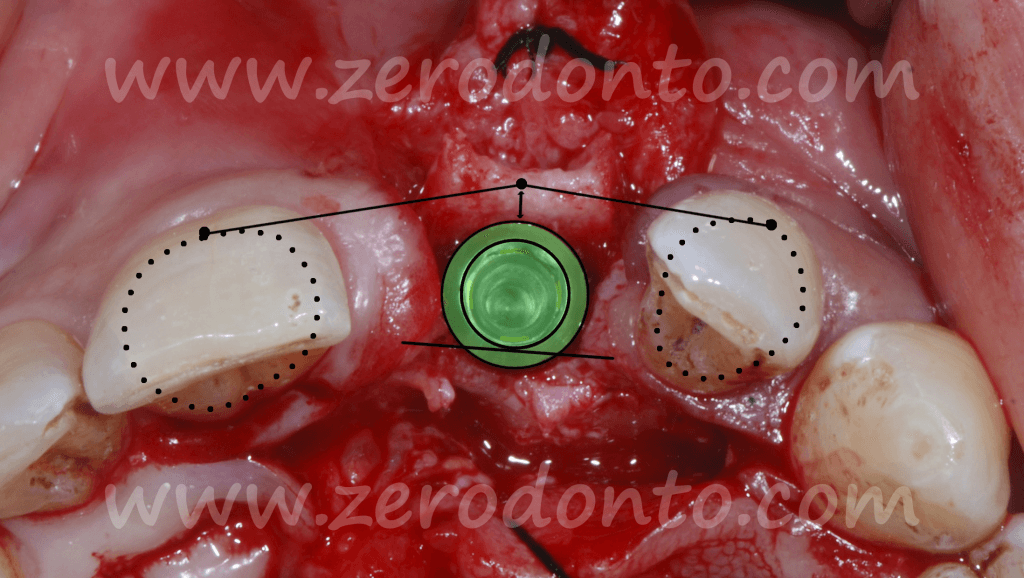
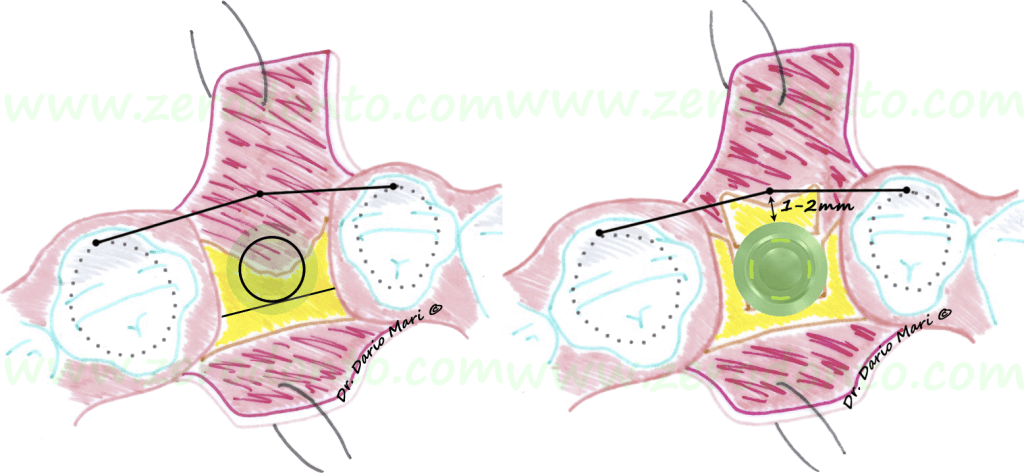
In particolare, va sempre tenuto presente che, in base ai concetti codificati da Buser et al. nel 1998 e ratificati dalle linee guida della terza Consensus Conference dell’ITI (International Team for Implantology) nel 2004, la porzione vestibolare dell’impianto deve distare 1-2 mm dalla tangente passante per le superfici vestibolari dei due denti contigui (fig. 5). Ciò è facilmente verificabile clinicamente mediante l’uso di una sonda parodontale poggiata tangenzialmente sui denti contigui al sito implantare.

Fig.5
L’importanza di mantenere un corretto asse di inserimento implantare deve essere tenuta presente in tutte le fasi chirurgiche, a partire dal disegno del lembo e dall’incisione dell’osso con scalpelli o frese soniche (fig. 6). Bisogna considerare che l’osteotomia crestale orizzontale (in verde) va eseguita secondo l’asse protesicamente guidato, laddove è prevista la posizione della superficie palatale dell’impianto, in quanto l’inclinazione del piatto osseo palatale non varierà durante le successive fasi chirurgiche e guiderà l’orientamento delle frese.
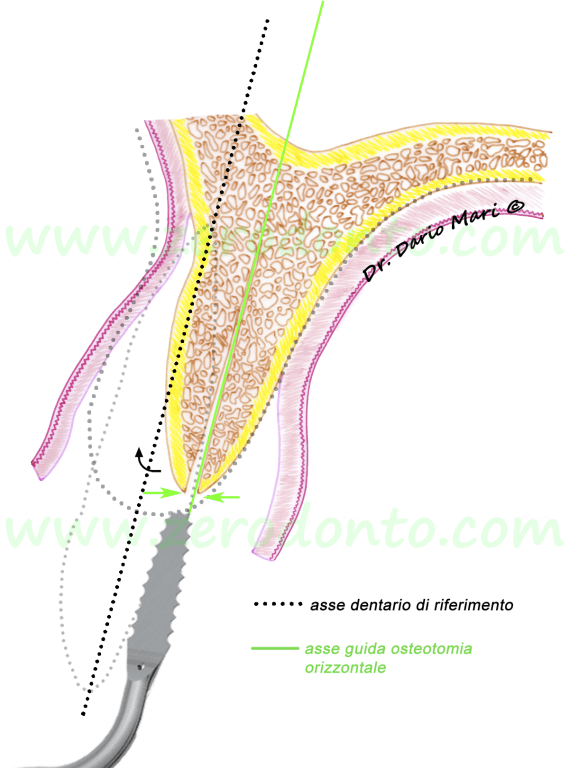 Fig.6
Fig.6Al fine di garantirne un corretto trofismo, lo spessore del tassello osseo vestibolare deve essere di almeno 1,5-2 mm. Pertanto, la posizione dell’osteotomia crestale (fig. 7), nel rispetto dello spessore minimo del tassello vestibolare, può essere clinicamente identificata come segue:
-
visualizzazione della tangente passante per le bombature cervicali dei denti contigui;
-
misurazione dei 2 mm di sicurezza in direzione palatale;
-
misurazione del diametro dell’impianto da utilizzare con una sonda millimetrata.
Fatte queste valutazioni, sarà possibile eseguire l’osteotomia laddove è stata prevista la posizione della porzione palatale dell’impianto.
Fig.7
In fig.8, si osservi che nella tecnica split-crest, una volta distratto il tassello osseo vestibolare, il livello marginale del piatto vestibolare (freccia rossa) si trova, per ovvi motivi di rotazione geometrica, ad un livello più apicale rispetto al piatto palatale (freccia verde). Questo può portare ad una lieve esposizione della porzione corono-vestibolare della fixture implantare.

Fig.8
Inoltre, la configurazione ossea ottenuta dopo il dislocamento del tassello vestibolare detterebbe uno scorretto posizionamento implantare (in rosso), risultando in una discrepanza angolare rispetto all’asse dei denti adiacenti (tratteggiato) che è parallelo alla linea osteotomica (fig. 9).
La maggior parte degli autori è concorde, infatti, nel ritenere che il principale limite della tecnica split-crest riguardi l’impossibilità di modificare l’angolo vestibolo-palatale dell’inserimento implantare, dovendo essere questo posizionato lungo la bisettrice tra piatto vestibolare e palatale. Infatti, quando la cresta alveolare e, di conseguenza, tale bisettrice sono fortemente inclinate in direzione vestibolare, la tecnica split-crest può falsare il corretto posizionamento dell’impianto. In tali condizioni, è più predicibile ricorrere ad una tecnica di GBR per ripristinare i corretti volumi ossei e poi procedere al posizionamento implantare secondo l’asse protesicamente guidato.
 Fig.9
Fig.9
Attualmente, le aziende implantari commercializzano abutment angolati che consentono una correzione protesica dell’asse implantare; tuttavia, da un punto di vista biomeccanico, tale opzione non rappresenta la prima scelta per il mantenimento del volume osseo marginale.
Nella preparazione del sito, il passaggio dell’ultima fresa comporta il rischio di asportare una quota d’osso vestibolare che potrebbe causare una fenestrazione già in fase di fresatura (fig.10) o, comunque, durante l’avvitamento dell’impianto (fig.11). Talvolta, tale evenienza può addirittura compromettere la stabilità del tassello osseo vestibolare. Ciò può accadere in quanto la split-crest consente di espandere la porzione medio-coronale della cresta mentre la parte più apicale mantiene la sua ampiezza iniziale, pari solitamente a 4-4.5 mm nelle creste atrofiche. Ciò assume particolare rilievo considerando che le ultime frese della sequenza chirurgica hanno un diametro medio variabile tra 2.8 e 3.5 mm. Quindi, sarebbe auspicabile ricorrere a frese soniche o ultrasoniche dedicate nella preparazione del sito implantare.
 Fig.10
Fig.10 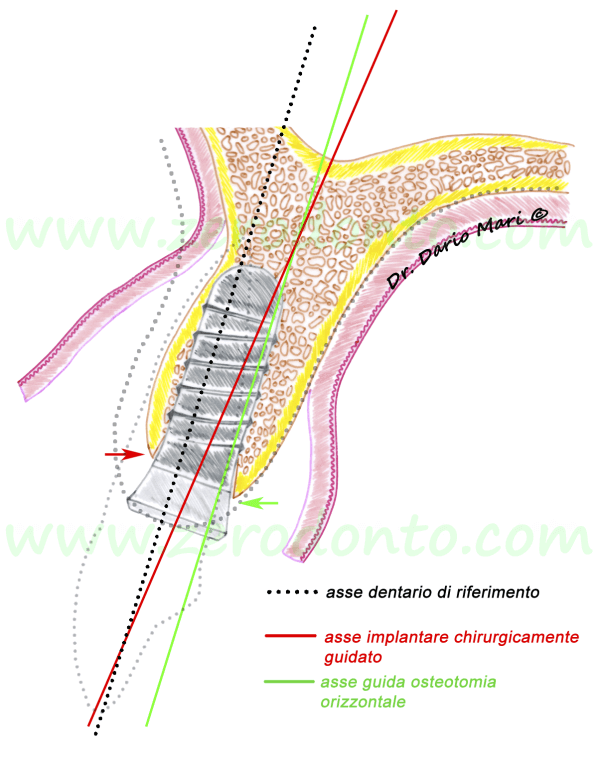
Fig.11
Nella fase finale di avvitamento dell’impianto, bisogna tener presente che la svasatura del collo implantare può dislocare l’asse di inserimento in direzione leggermente buccale. Ciò può accadere essenzialmente per due motivi:
-
essendo mobile, il tassello osseo vestibolare non offre resistenza durante l’avvitamento;
-
la spalla dell’impianto impatta contro l’osso corticale palatale che, essendo solidale alla cresta, non offre alcun cedimento.
Al fine di evitare tale inconveniente, se si ricorre ad impianti tronco-conici (TE), è consigliabile utilizzare, al termine della sequenza chirurgica, la fresa svasatrice cercando appoggio esclusivamente contro il piatto palatale evitando di toccare il delicato tassello vestibolare.
Alcuni autori riportano vantaggi nell’impiego degli impianti tronco-conici in caso di split-crest. Nella fase finale dell’avvitamento, infatti, la porzione conica di tali impianti offre un movimento di delicato dislocamento del piatto vestibolare, andando a completare l’espansione ossea riducendo sensibilmente il rischio di fratture.
Alle luce delle ragioni sopra esposte, gli autori sono soliti associare alla split-crest una GBR contestuale così da compensare eventuali fenestrazioni e garantire adeguati spessori ossei nella porzione marginale buccale.
Qualora le condizioni anatomiche non consentano di garantire spessori ossei congrui con il corretto posizionamento implantare, è opportuno effettuare una chirurgia in due tempi, sfruttando la split-crest come supporto ad una GBR con osso e membrane del commercio.
Numerosi studi sono stati condotti sull’uso di biomateriali e membrane barriera in caso di split-crest (Simion et al. 1992; Malchiodi et al. !998; Vercellotti 2000; Koo et al. 2008; Ferrigno & Laureti 2005). In un interessante studio sperimentale su cani (Han J-Y et al. 2011), sono stati messi a confronto Bio-Oss, Bio-Oss collagen (Geistlich®), osso autologo e siti non innestati dopo tecnica di ridge splitting con e senza l’uso di membrane riassorbibili (Geistlich Bio-Gide®); i risultati hanno mostrato che i siti trattati con Bio-Oss e Bio-Oss collagen ottenevano maggiori valori di Bone to Implant Contact (BIC) e minori valori di Marginal Bone Loss (MBL) rispetto ai siti controllo a 2 e 3 mesi. Inoltre, l’uso di membrane garantiva risultati migliori in tutti i casi.
Nella tecnica qui descritta, gli autori sono soliti impiegare Bio-Oss e BioGide (fig. 12).
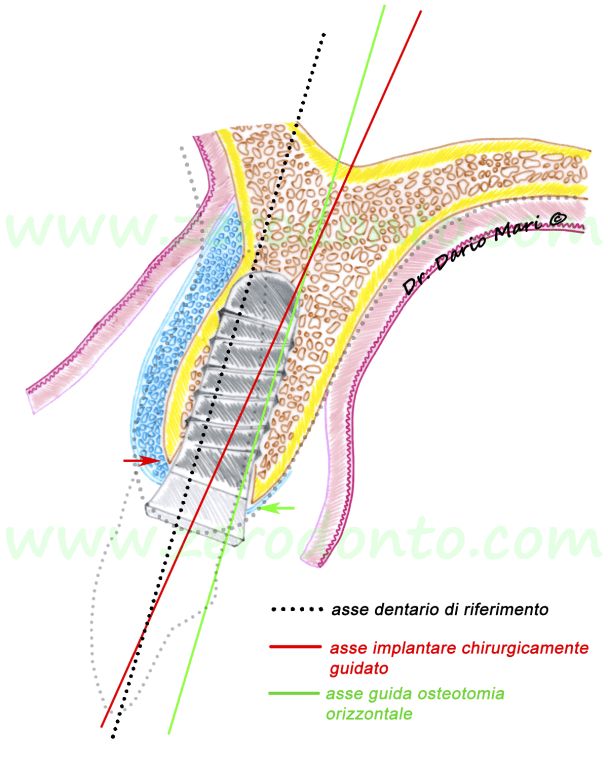
Fig.12
Vengono presentati due casi clinici esemplificativi dei concetti espressi nelle illustrazioni.
Caso clinico 1
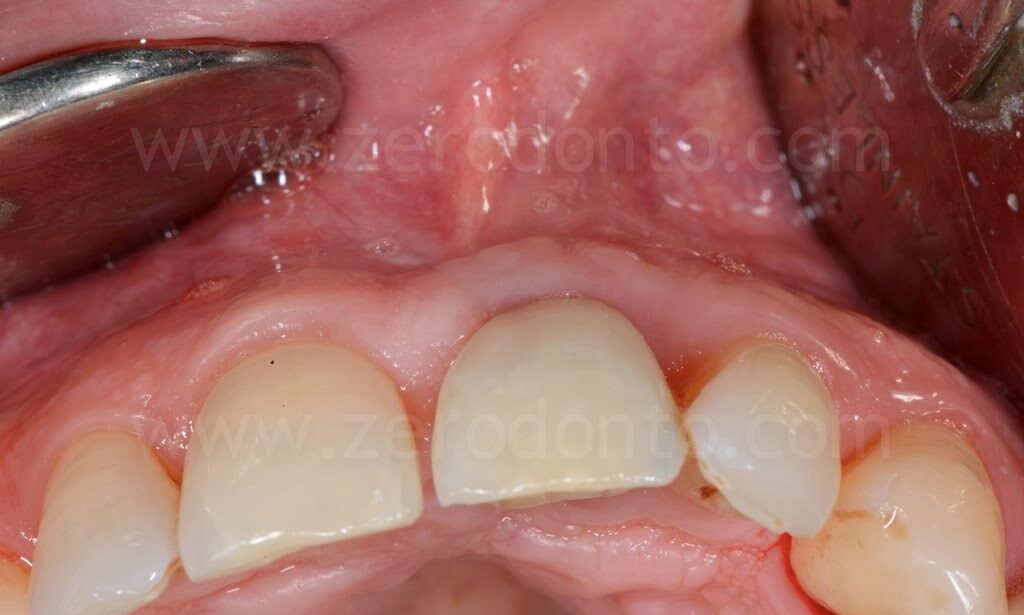
Giungeva all’osservazione degli autori un paziente di 46 anni con assenza dell’elemento 21 e storia di pregressa parodontite cronica.
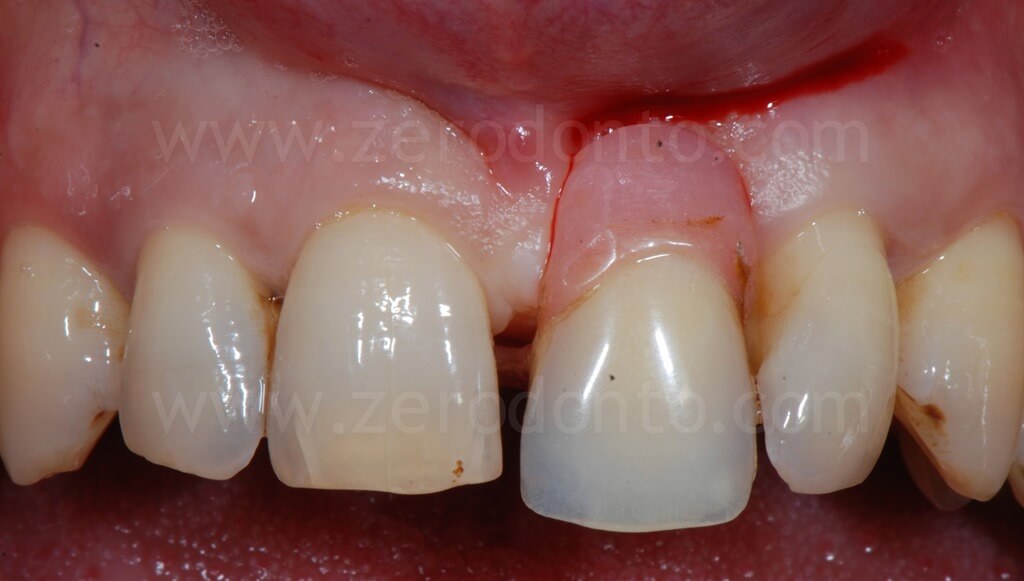
Il paziente presentava nell’area interessata un manufatto protesico rimovibile, insoddisfacente sia sotto il profilo funzionale che estetico.
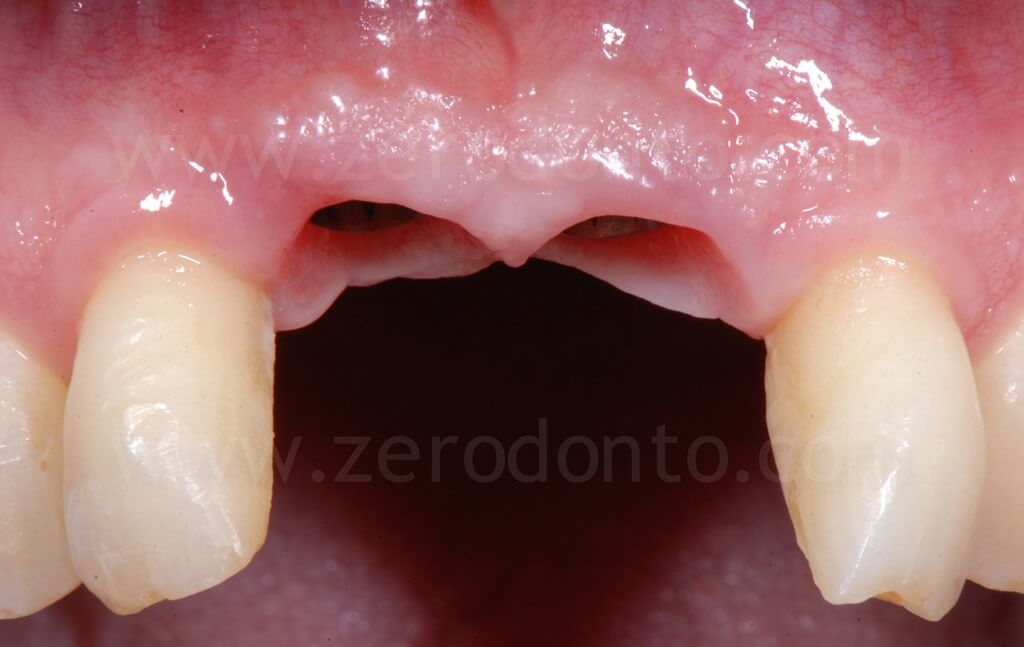
Clinicamente e radiograficamente, veniva evidenziata una severa atrofia ossea orizzontale e verticale.
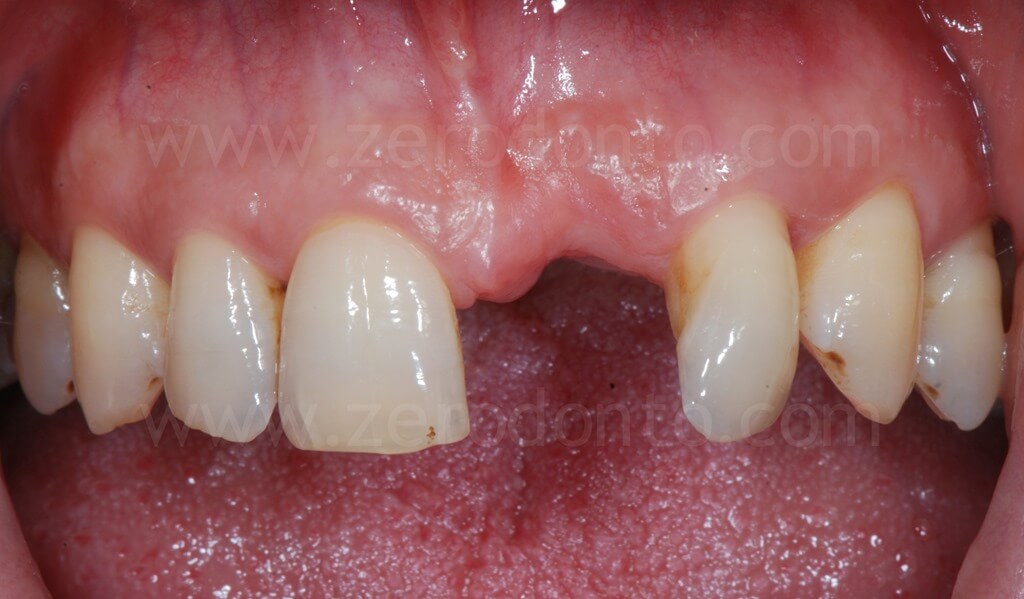
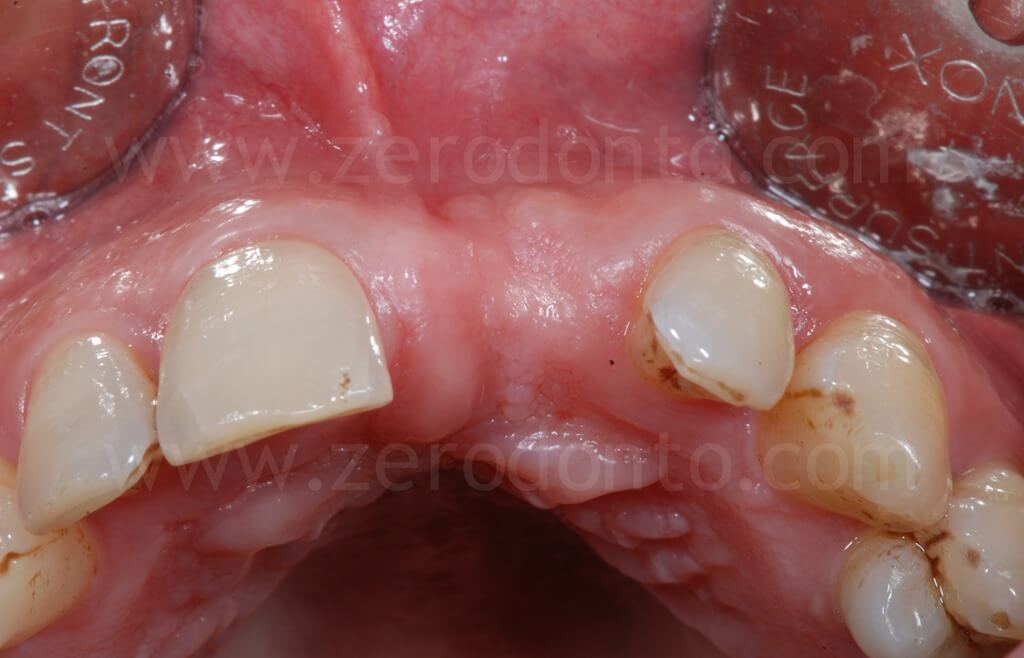
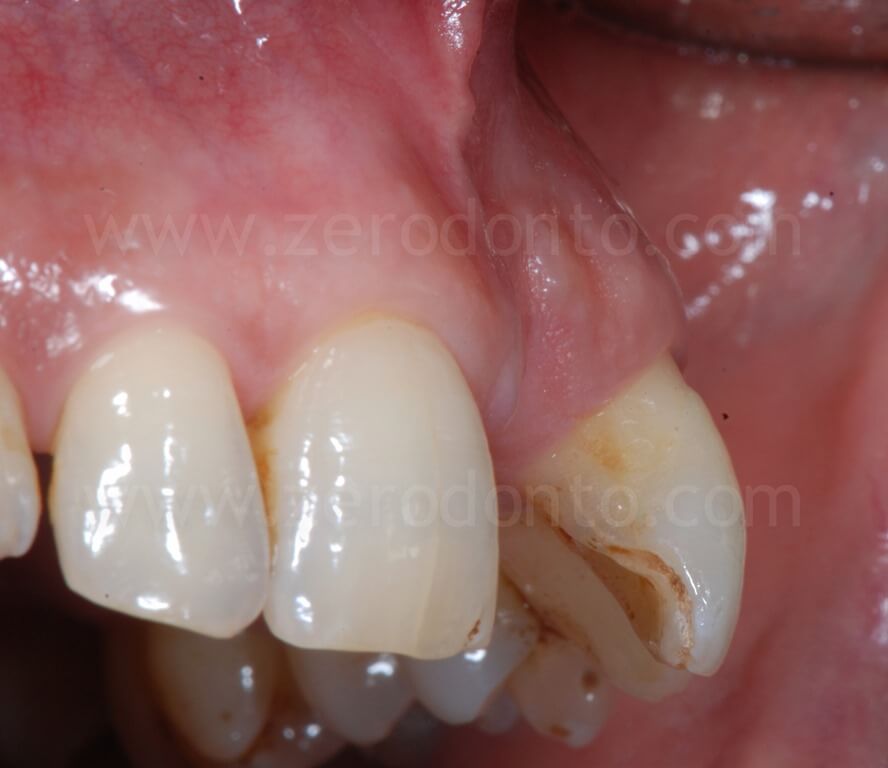
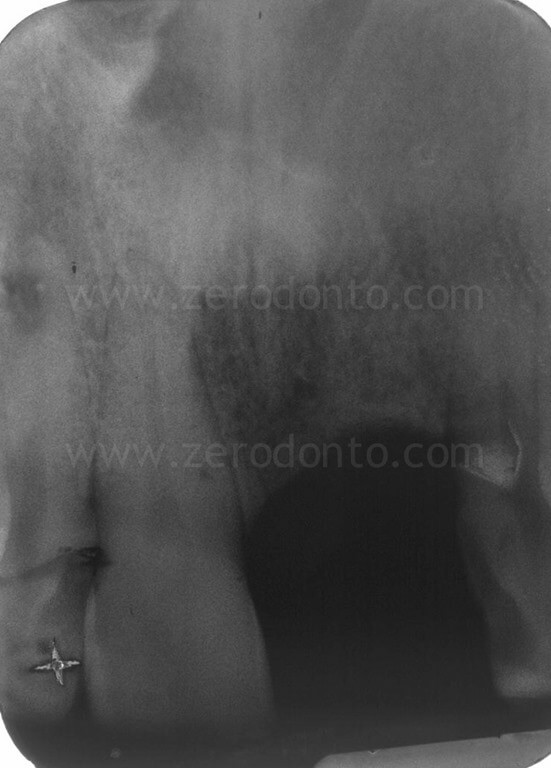
Il paziente, pur affetto dalla paura del dolore rispetto all’impianto dentale, desiderava riabilitare la lacuna dentaria con una protesi fissa, mantenendo un diastema con l’incisivo centrale controlaterale, caratteristica che aveva sempre caratterizzato il suo sorriso.
Nonostante la severa atrofia crestale, il sito poteva essere trattato mediante tecniche di rigenerazione ossea contestualmente all’inserimento di un impianto in regione 21.
Dopo un’attenta valutazione degli spazi, si calcolava il diametro mesio-distale della corona dell’elemento 11 e del diastema desiderato dal paziente.
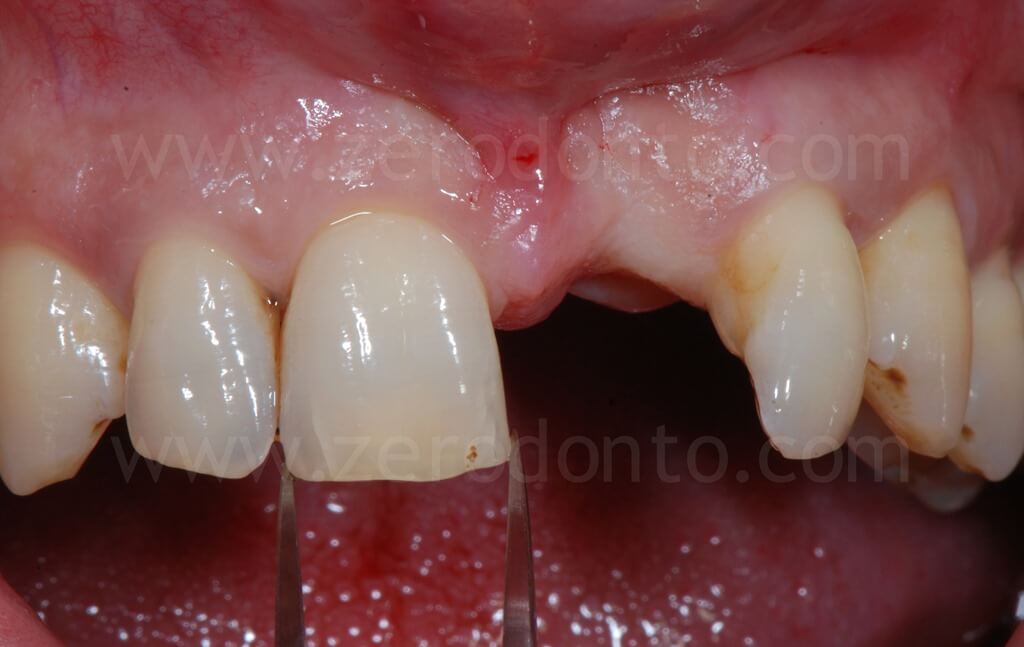
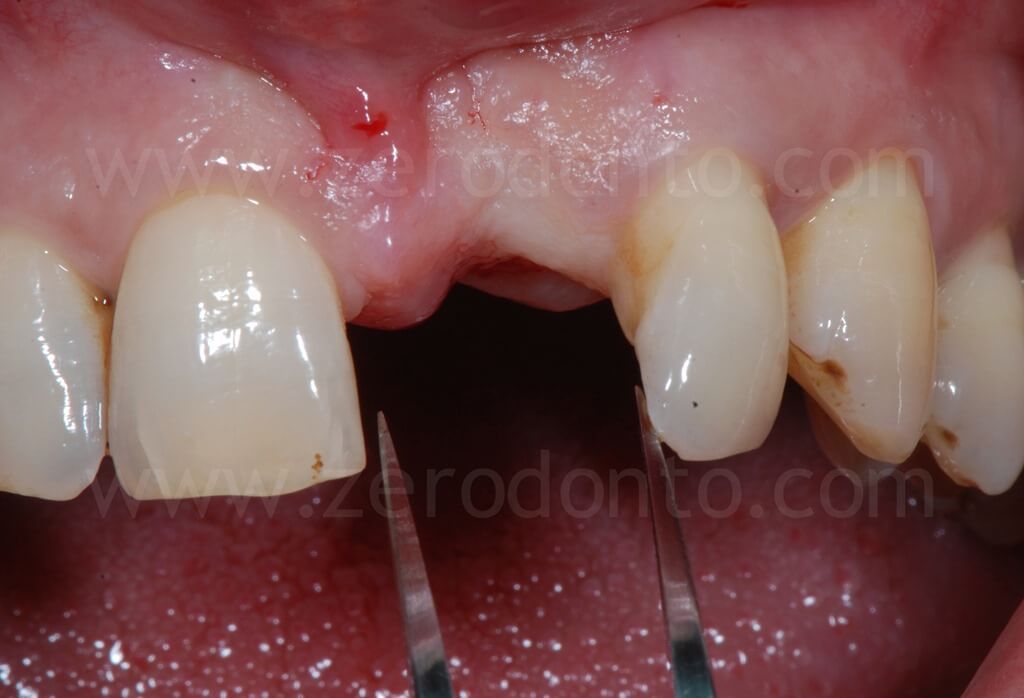
Il livello di difficoltà del caso è risultato avanzato secondo la classificazione SAC (Straightforward, Advanced, Complex) dell’ITI.

Procedure chirurgiche
Si procedeva ad un’incisione paramarginale con due tagli di rilascio vestibolari, preservando dal taglio e dallo scollamento del lembo le due papille interdentali, al fine di ridurre il rischio di ulteriore recessione dei profili gengivali dei denti adiacenti. Palatalmente, l’incisione decorreva al di sotto della base delle papille. Veniva, poi, eseguita una sutura divaricante vestibolare e palatale, in modo da ottimizzare la visione ed il controllo del campo operatorio.
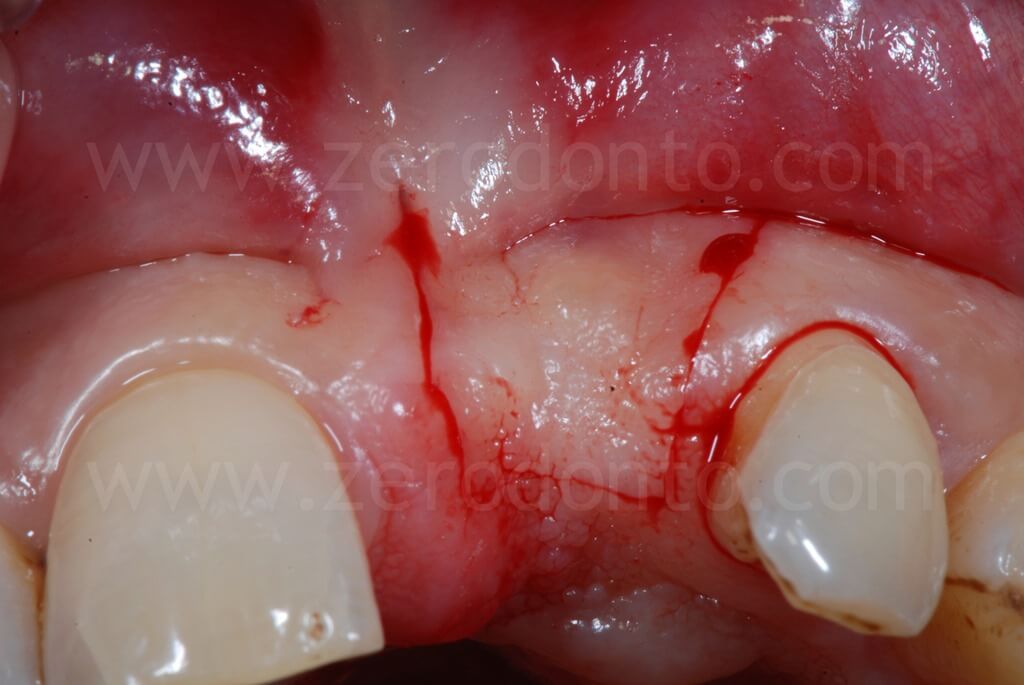
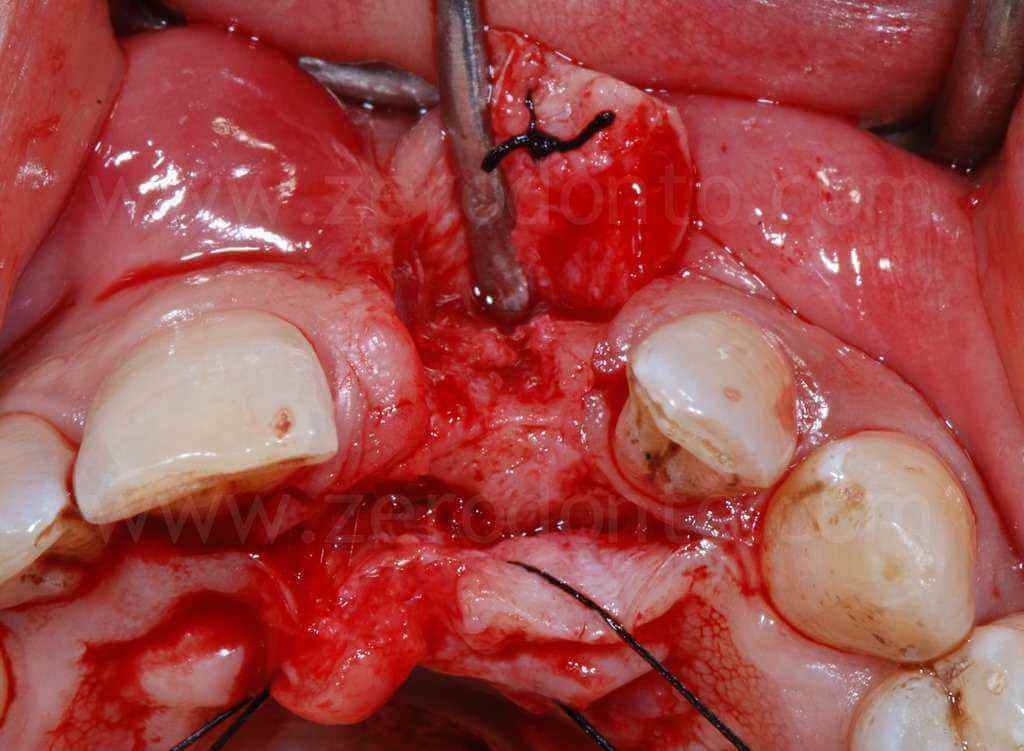
A seguito della scheletrizzazione del sito, si confermava la severa atrofia ossea evidenziata dall’esame clinico e radiografico; in particolare, la perdita dell’elemento 21 aveva determinato un grave riassorbimento della corticale vestibolare. In tale situazione, il posizionamento di un impianto senza procedure di rigenerazione ossea, in posizione chirurgicamente guidata, avrebbe determinato un’emergenza eccessivamente palatale del collo implantare, inficiandone la corretta protesizzazione. Ciò richiama il concetto espresso nella precedente illustrazione: è evidente che ne risulterebbe un surplomb della corona protesica sfavorevole al mantenimento igienico, ed al successo funzionale ed estetico della riabilitazione.
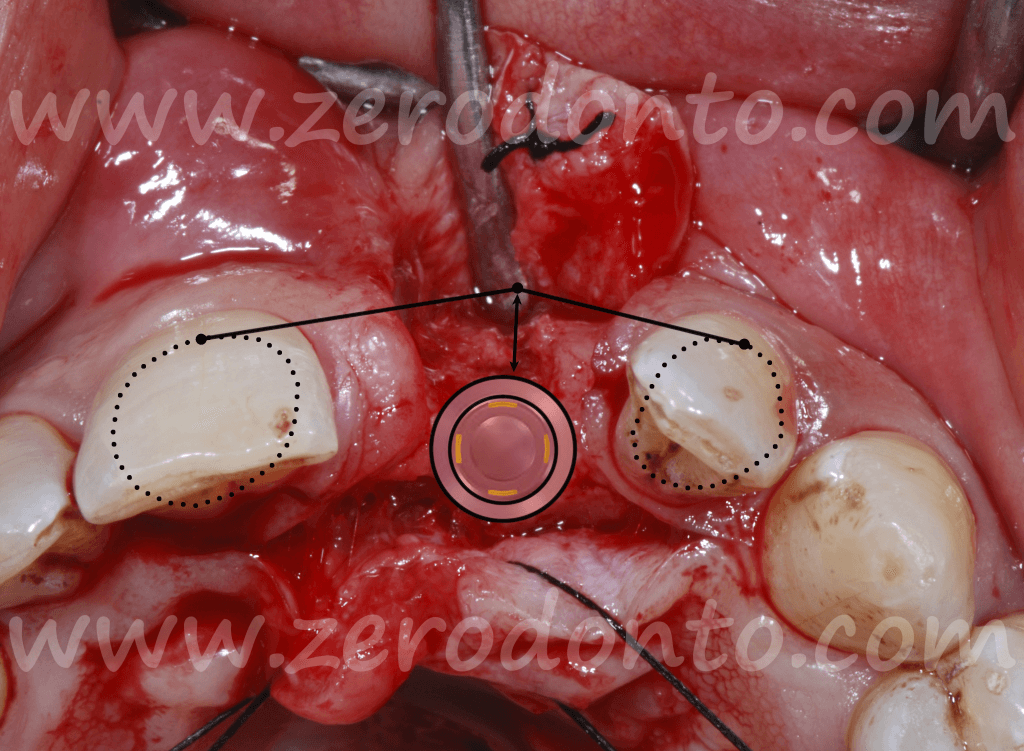
![occlusale cresta modificata fabio bis_thumb[5]](https://www.zerodonto.com/wp-content/uploads/2013/10/occlusale-cresta-modificata-fabio-bis_thumb5.png)
Con una
fresa specifica per Split Crest montata su manipolo sonico, venivano eseguiti un’incisone in cresta e due tagli di rilascio vestibolari. Come precedentemente descritto, l’incisione in cresta deve essere realizzata laddove si voglia posizionare la superficie palatale della fixture; pertanto, andrà tenuta presenta la posizione della tangente vestibolare passante per le bombature cervicali dei denti adiacenti ed il diametro della fixture da inserire.
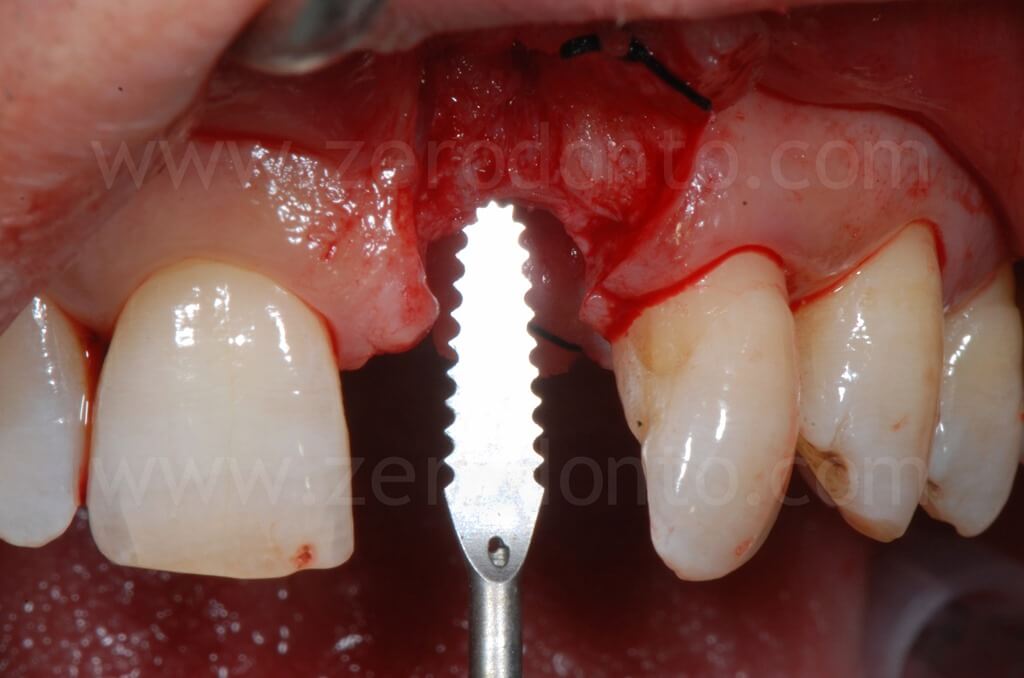
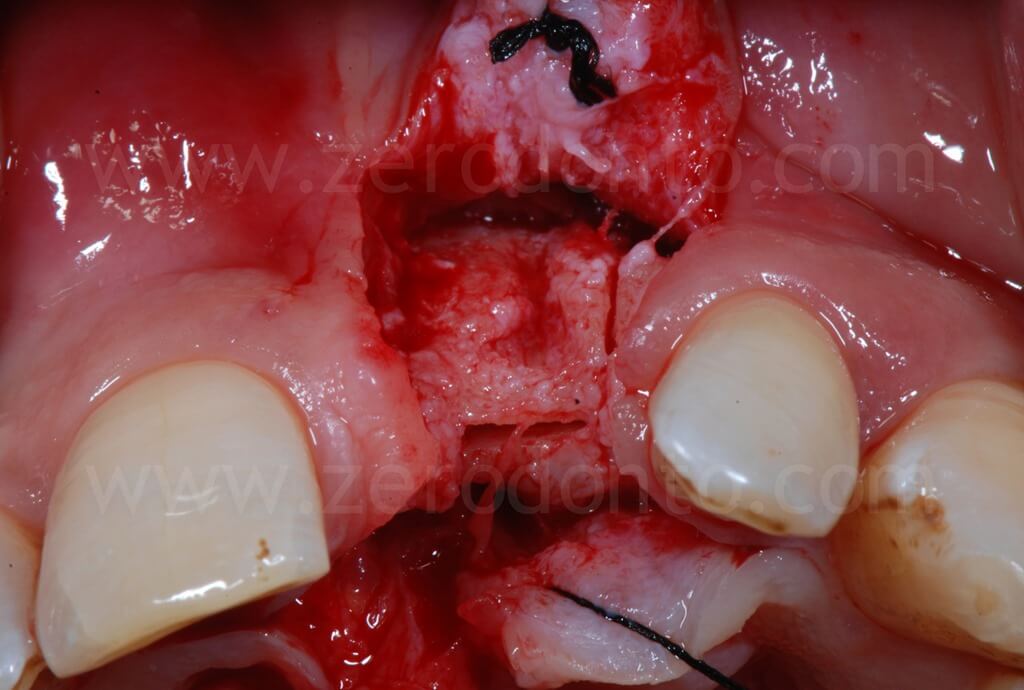
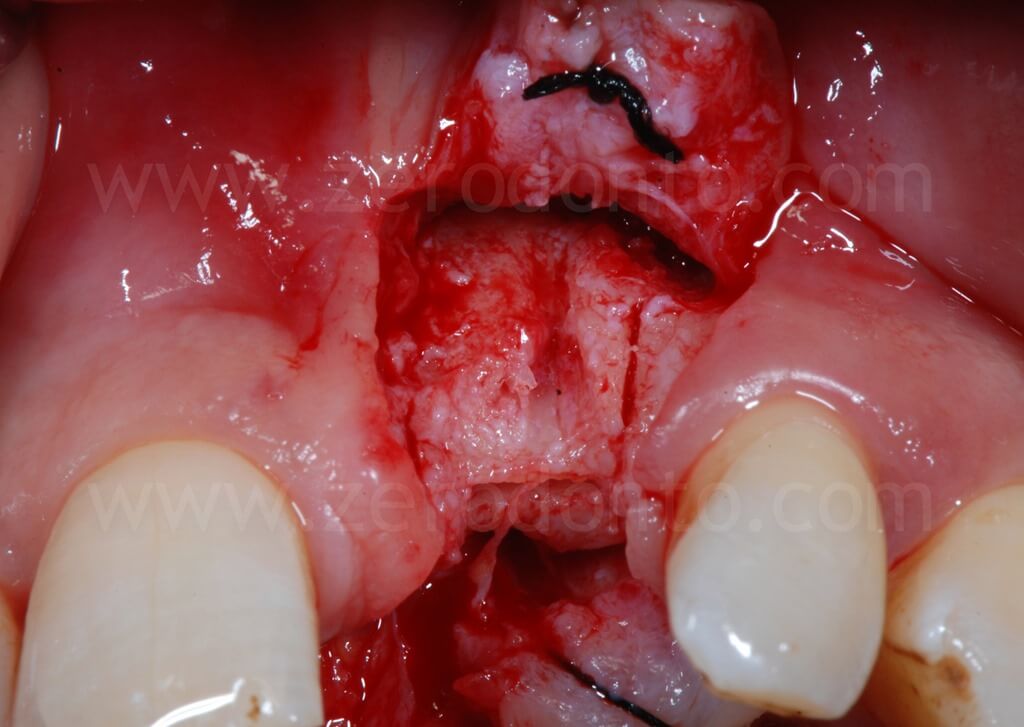
Successivamente, si procedeva ad un’
espansione ossea controllata mediante espansori a vite a diametro crescente. L’espansione deve essere effettuata lentamente ed in più passaggi, in modo da evitare ogni possibile danno la tassello osseo vestibolare. Inizialmente, l’espansore viene inserito fino a raggiungere elevati valori di torque; non appena l’operatore percepisce una discreta resistenza da parte del tessuto osseo, l’espansione viene interrotta per circa 1 minuto, così da permettere una distrazione delicata ed atraumatica al tassello stesso. Infine, si riprende l’inserimento degli espansori e si ripetono i passaggi sopra descritti fino al raggiungimento dell’espansione desiderata.
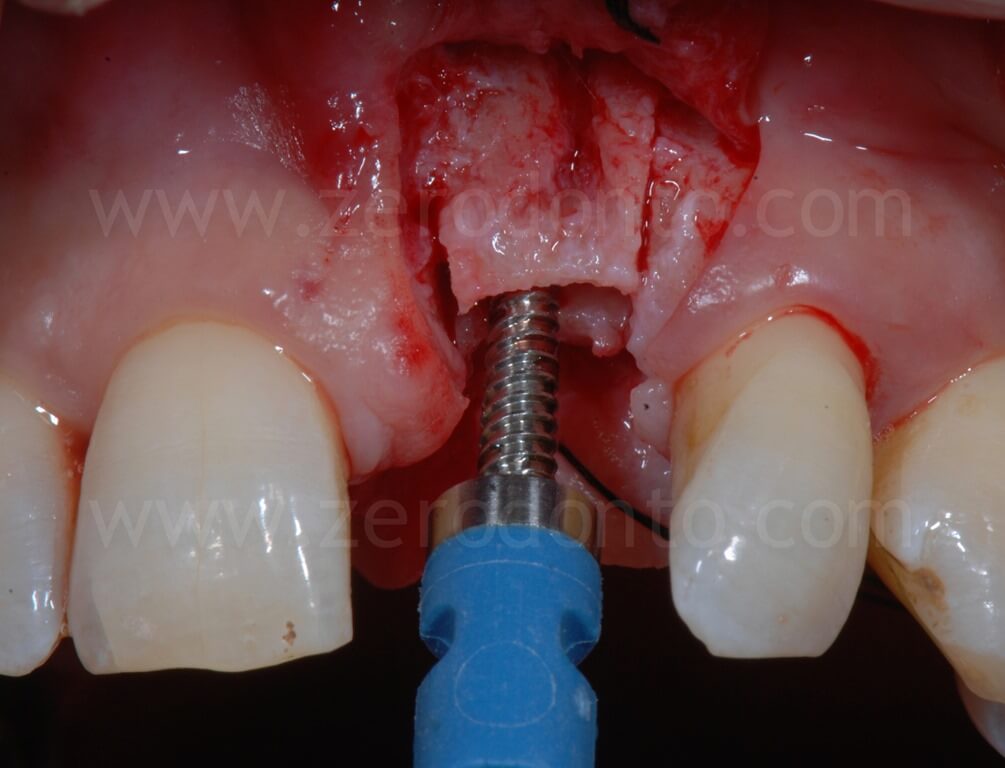
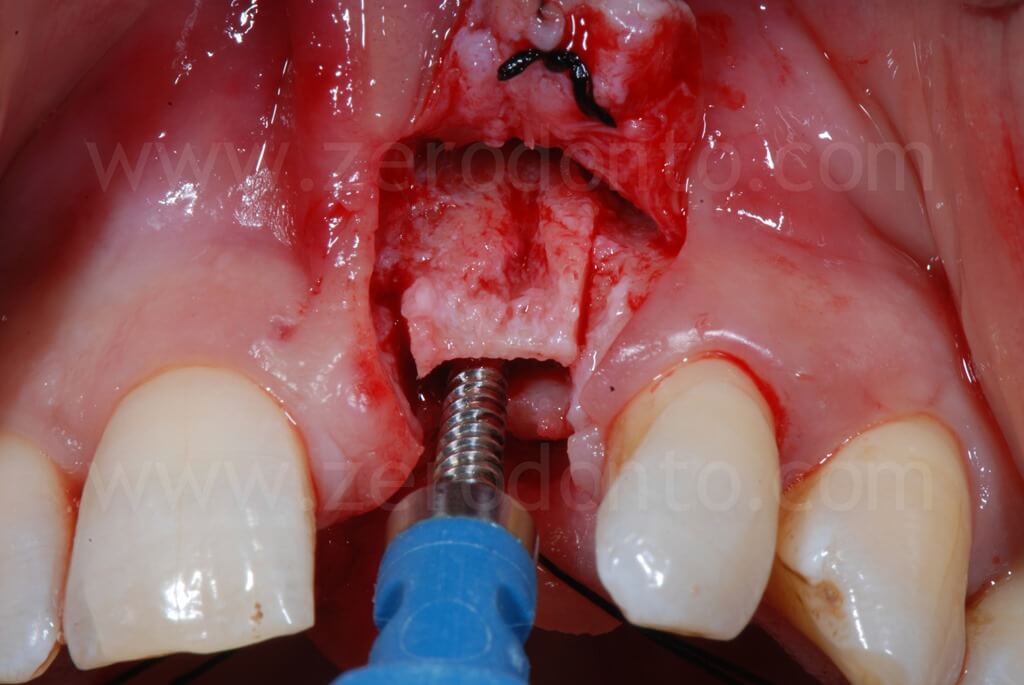

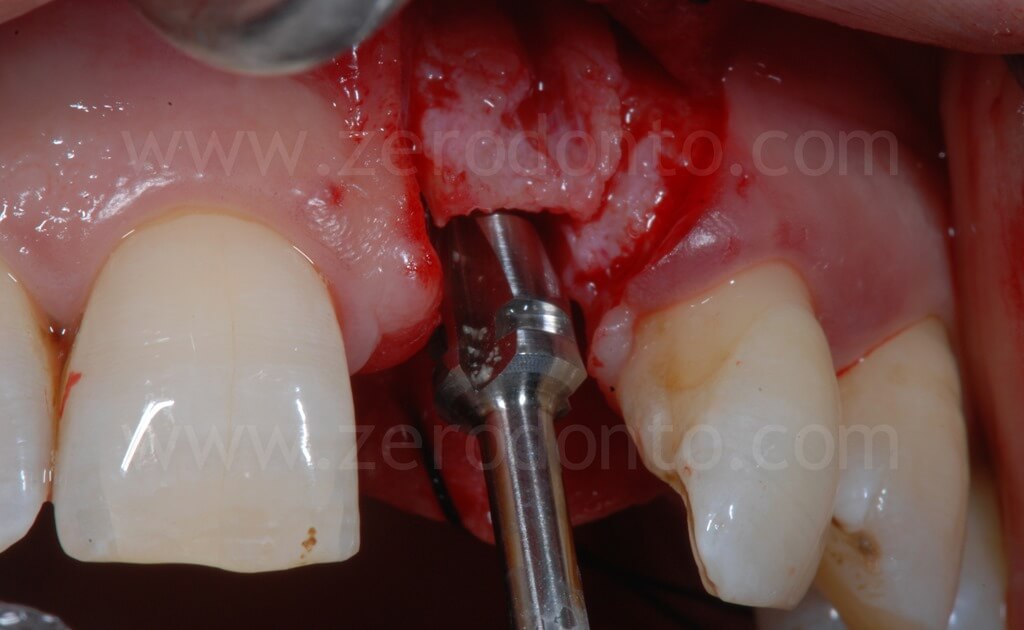
Il passaggio finale di una fresa implantare, o meglio di una punta sonica dedicata, può correggere eventuali inclinazioni non ottimali della fixture. Se, inserendo l’impianto secondo una posizione protesicamente guidata, si crea una limitata fenestrazione vestibolare, tale condizione può essere agevolmente corretta mediante una tecnica GBR.
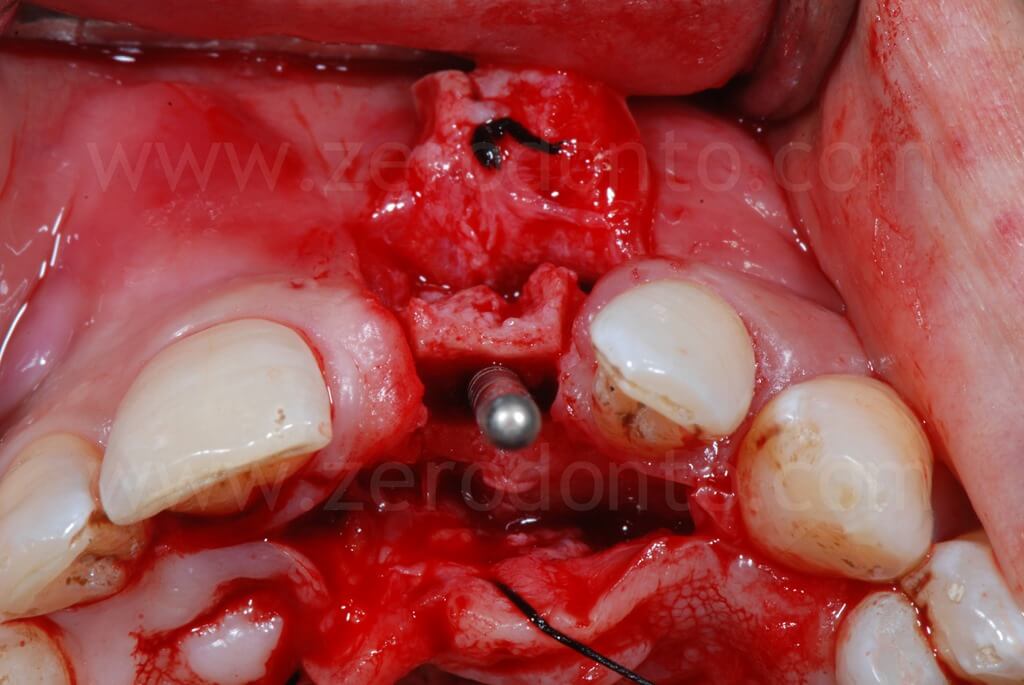
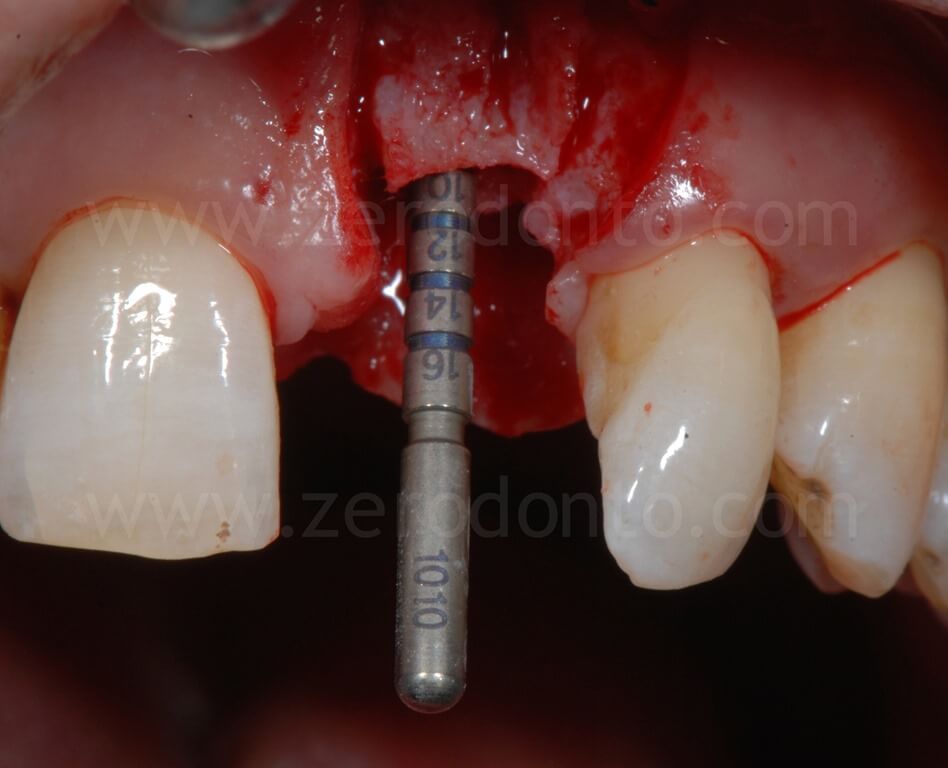
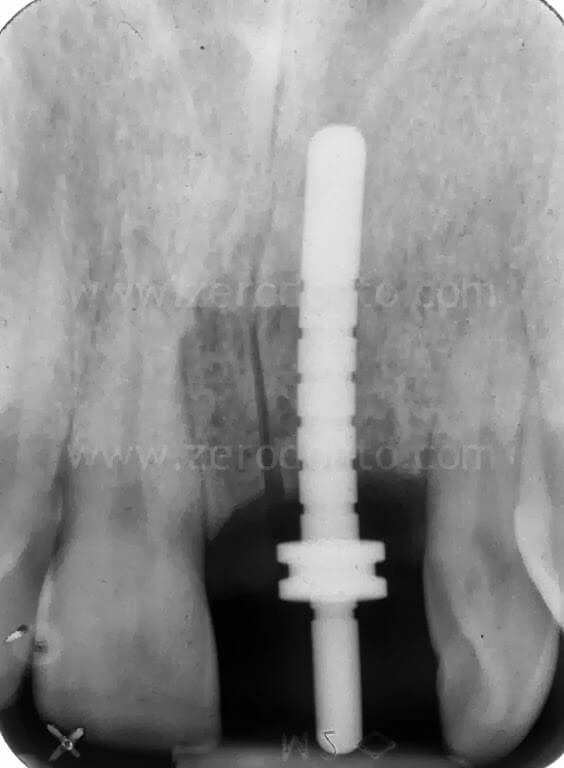
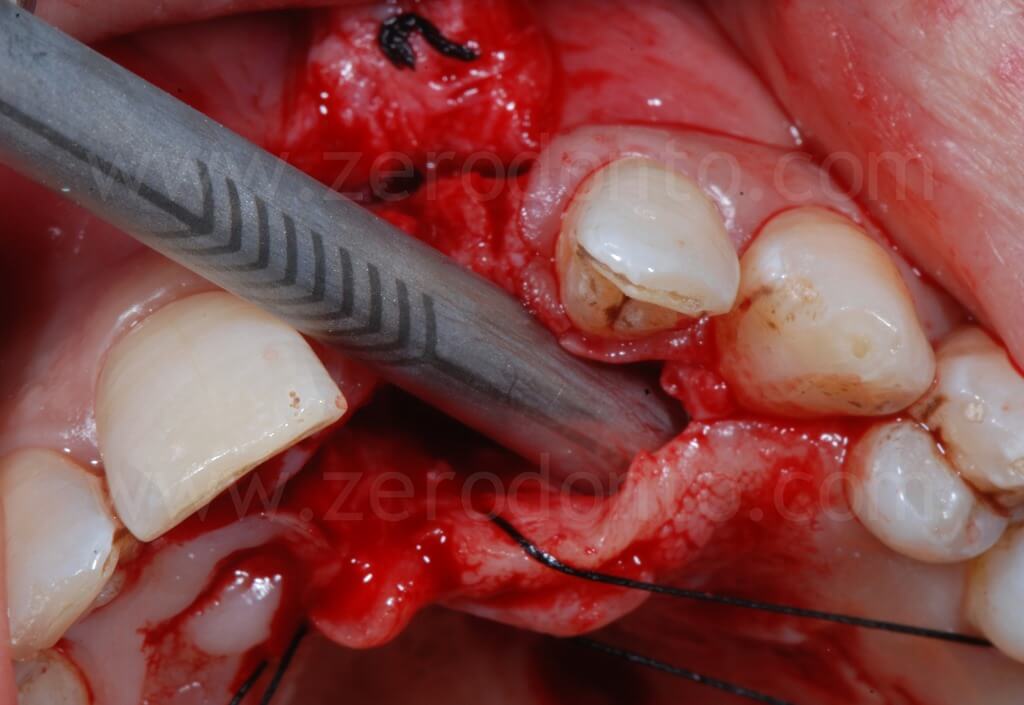
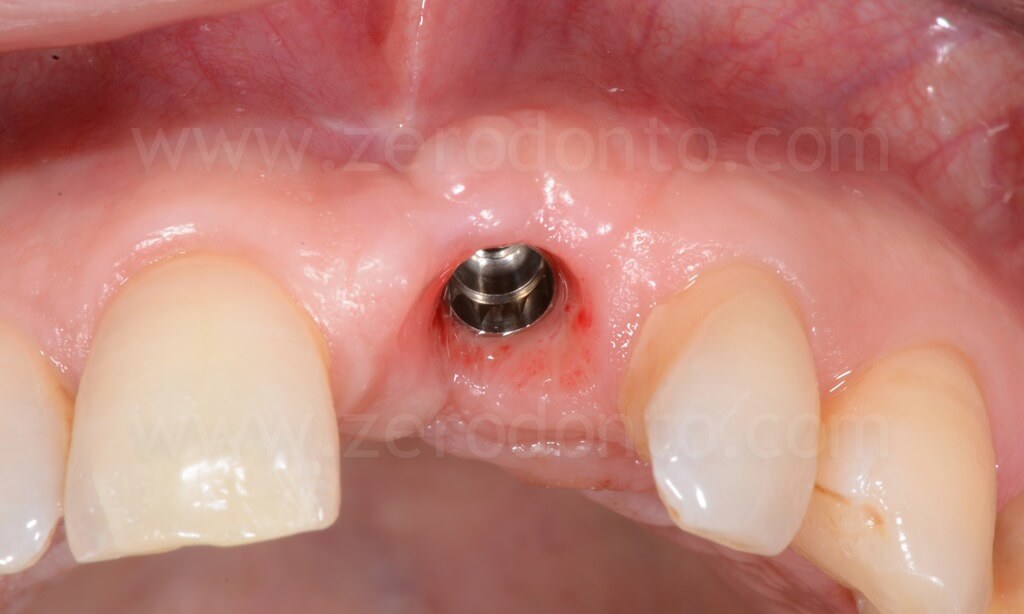
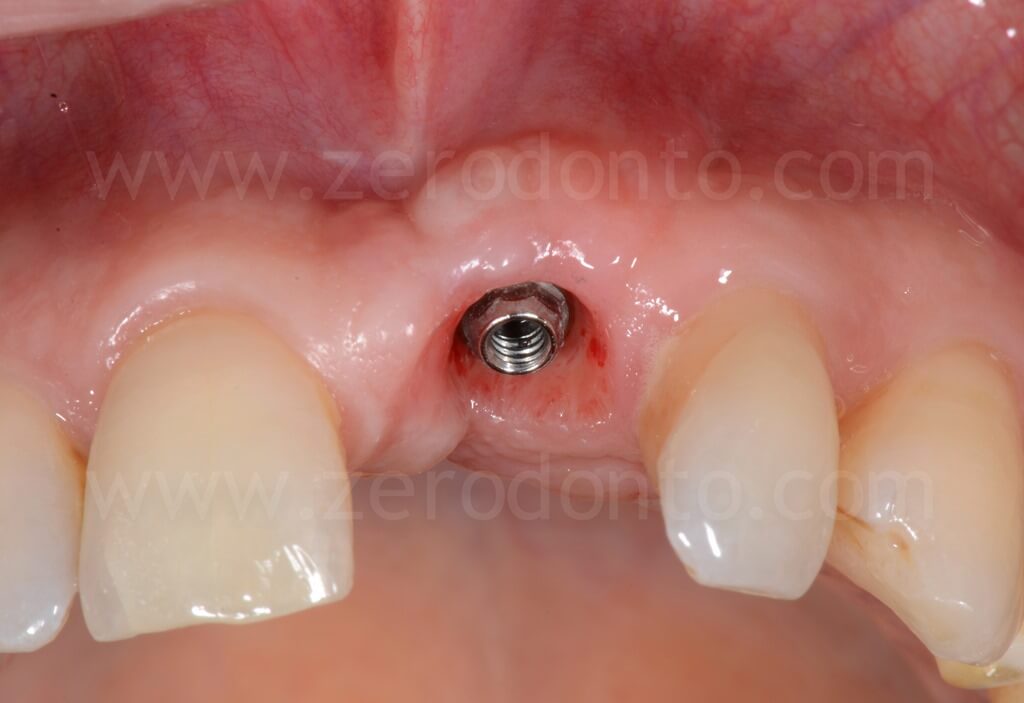
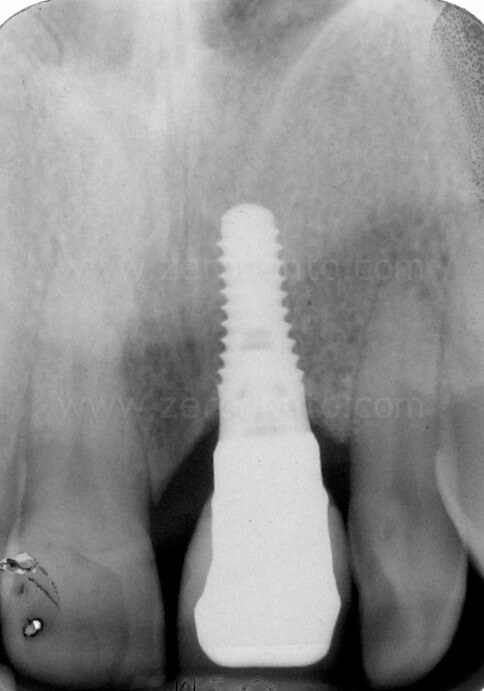
Nel caso in esame, veniva inserito un impianto Straumann SLActive TE con diametro pari a 3.3 mm e lunghezza di 10 mm. Quindi si ricorreva all’uso di fresa countersink per la svasatura della porzione coronale del sito implantare.

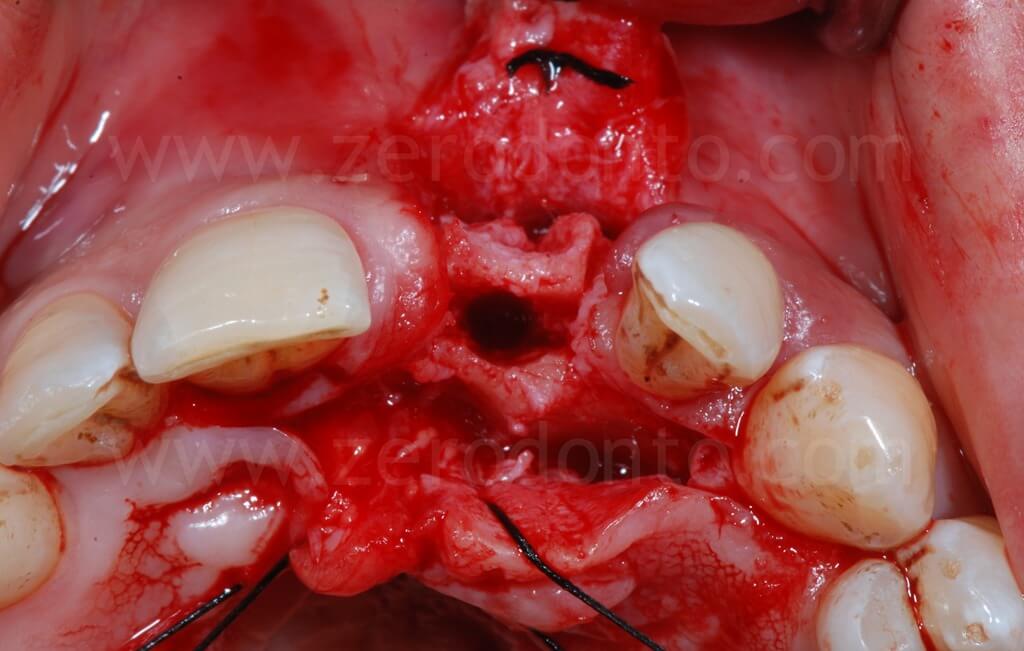

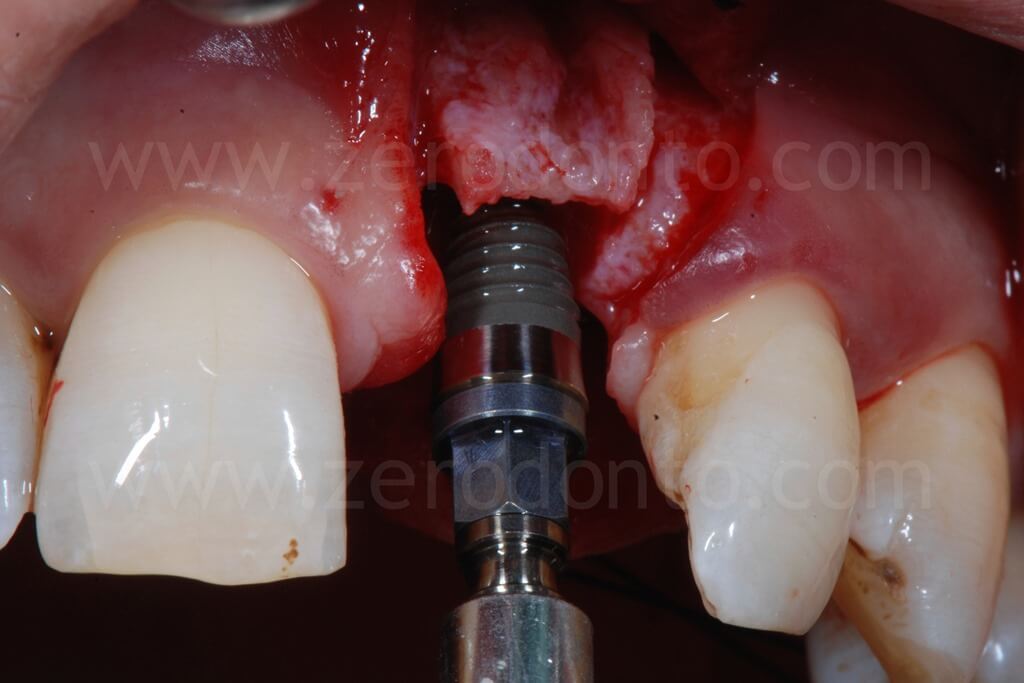

Come precedentemente illustrato, in base alle linee guida ITI, la porzione vestibolare dell’impianto deve distare 1-2 mm dalla tangente passante per le superfici vestibolari dei due denti contigui. Inoltre, si può osservare come l’osteotomia crestale sia stata effettuata laddove era prevista la posizione della superficie palatale dell’impianto.
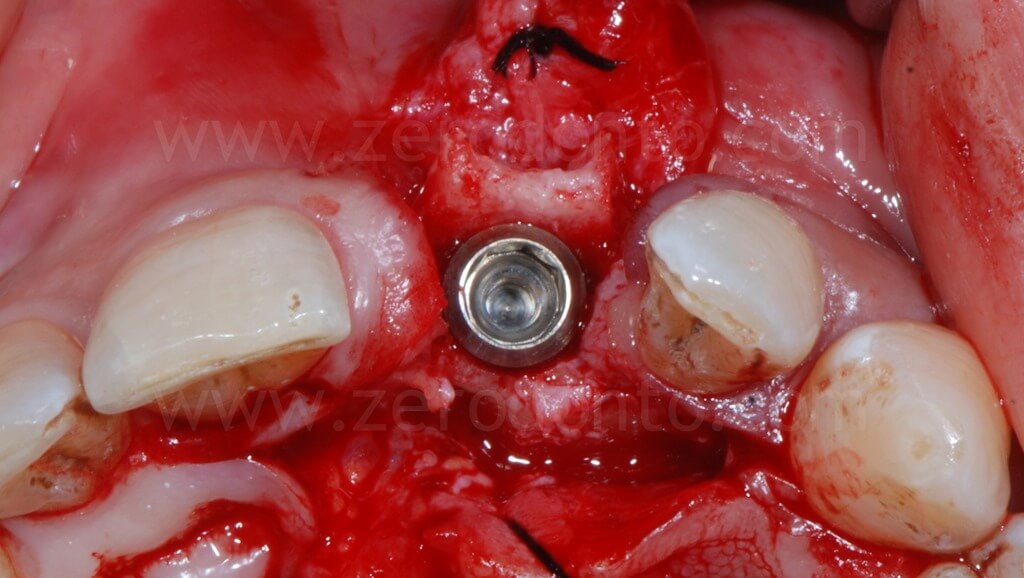
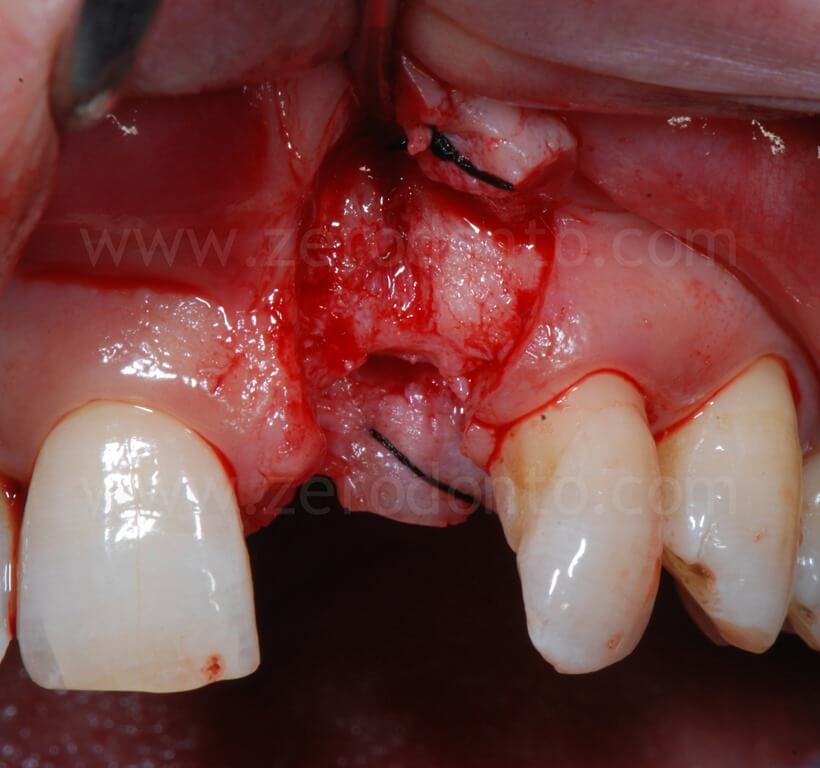
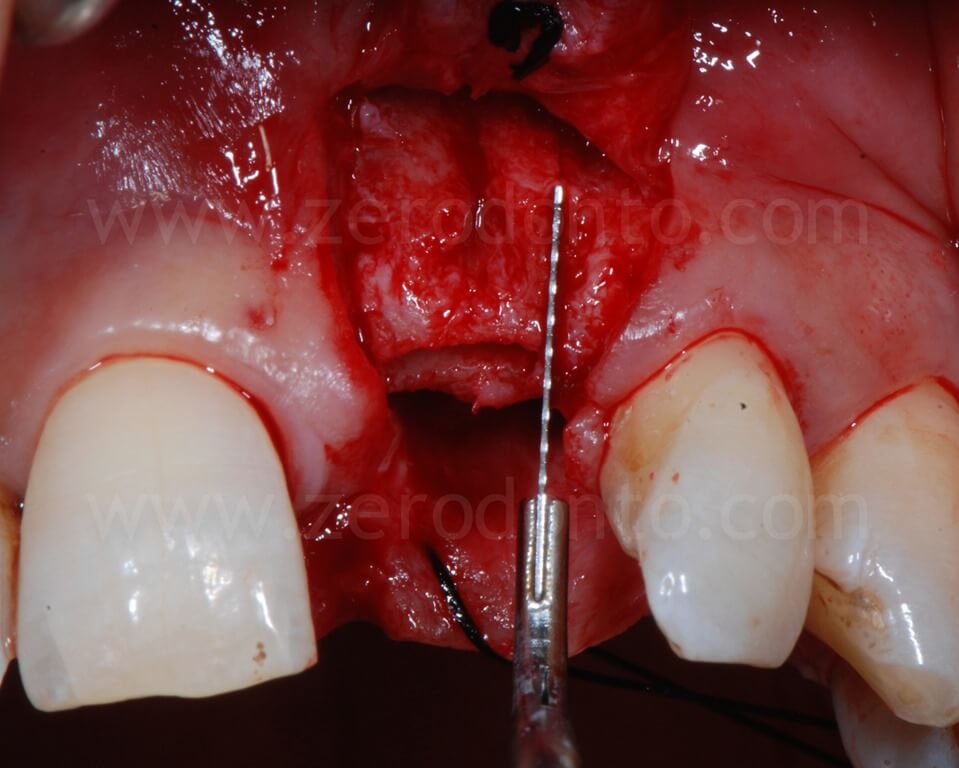
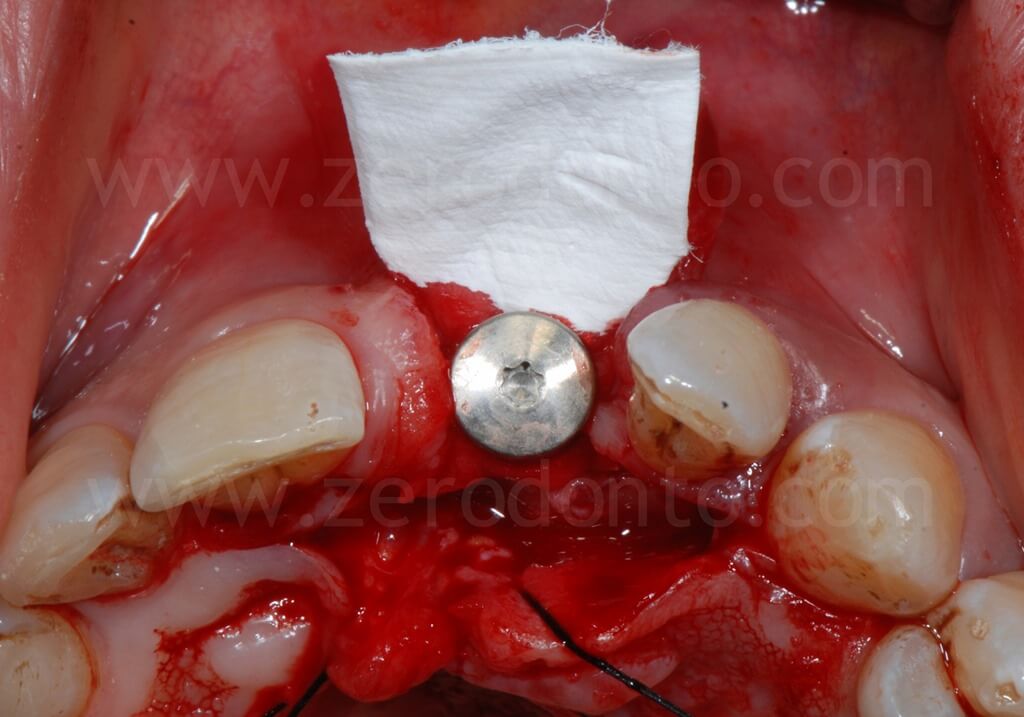
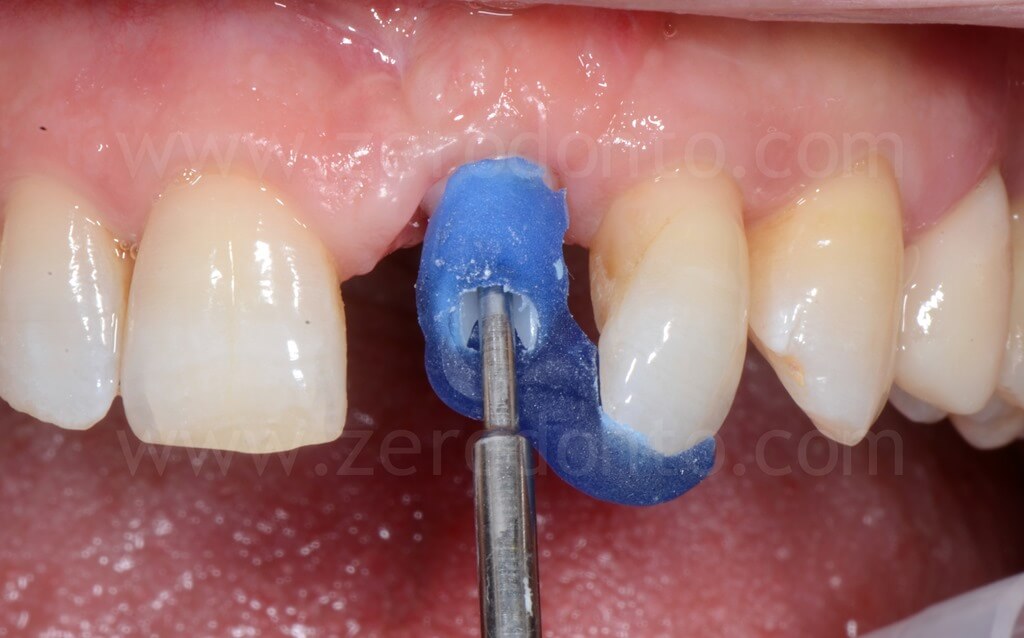
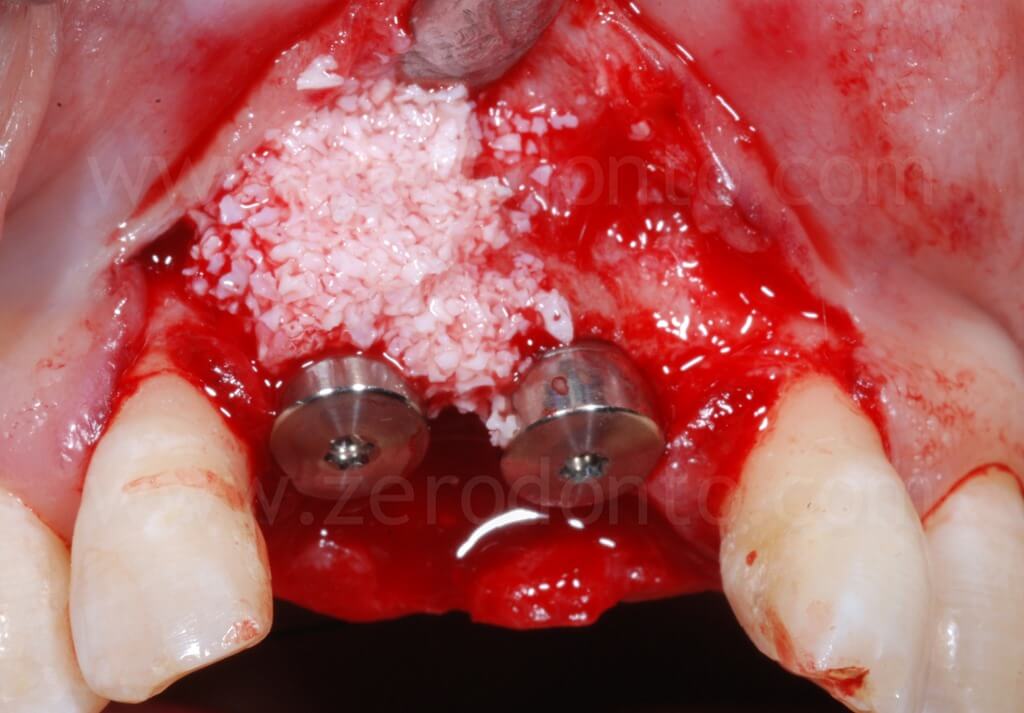
Al fine di garantire un maggiore volume osseo vestibolare, compensare eventuali fenestrazioni e riempire i gap tra l’osso corticale e l’impianto, si procedeva alla realizzazione di una GBR contestuale mediante una membrana riassorbibile (Bio-Gide) a copertura di una miscela di osso autologo e Bio-Oss. Dopo aver regolarizzato con una fresa gli spigoli vivi del tassello osseo vestibolare, una limitata quantità di osso autologo precedentemente prelevata mediante un grattino per osso (Micross) dalla porzione palatale della cresta a livello dell’incisivo laterale veniva miscelata con Bio-Oss in proporzione 1:1 e posizionato nelle zone sopra descritte.
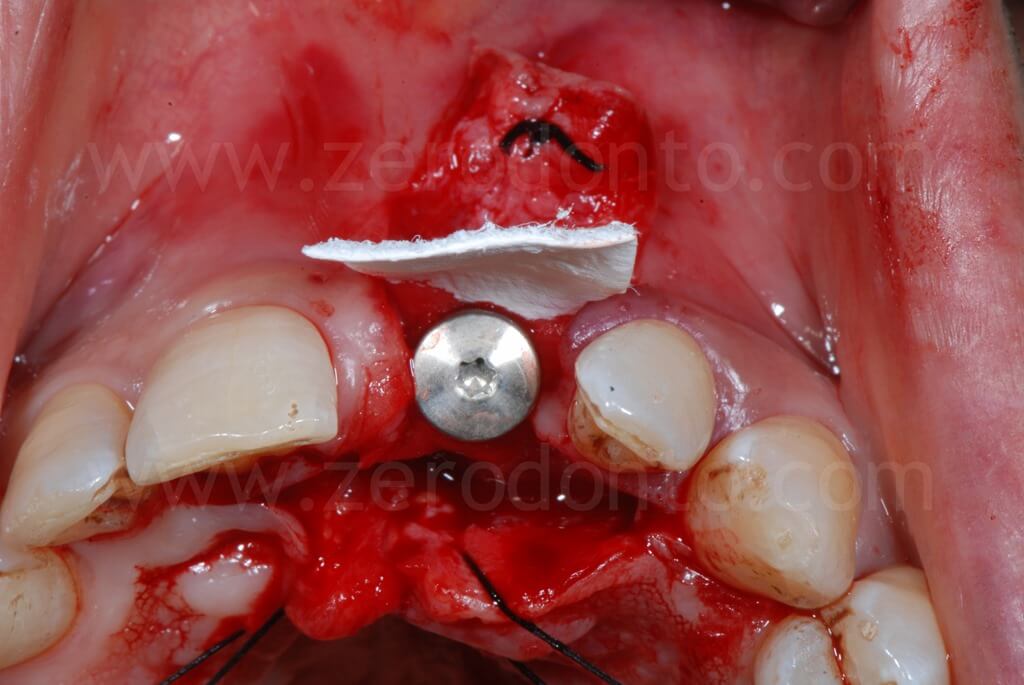
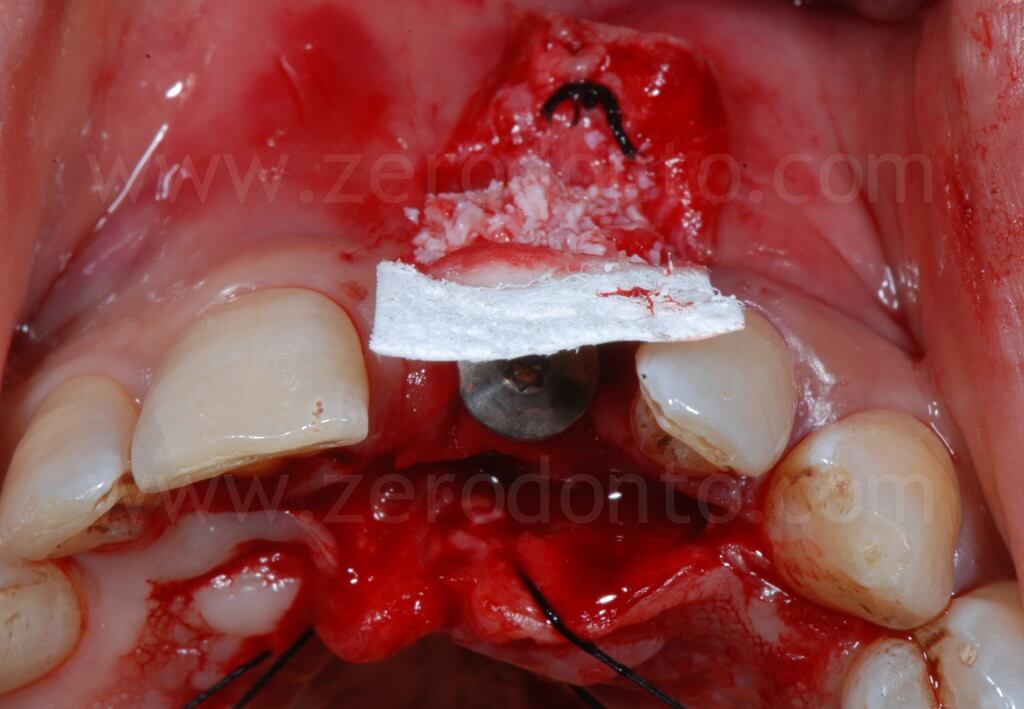
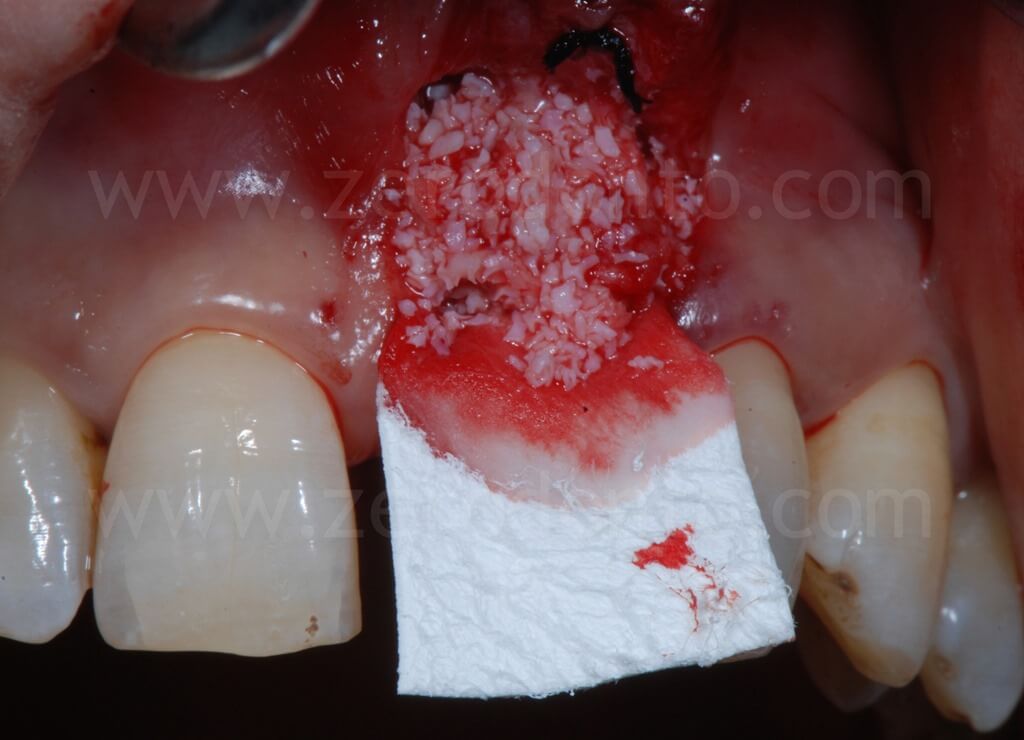
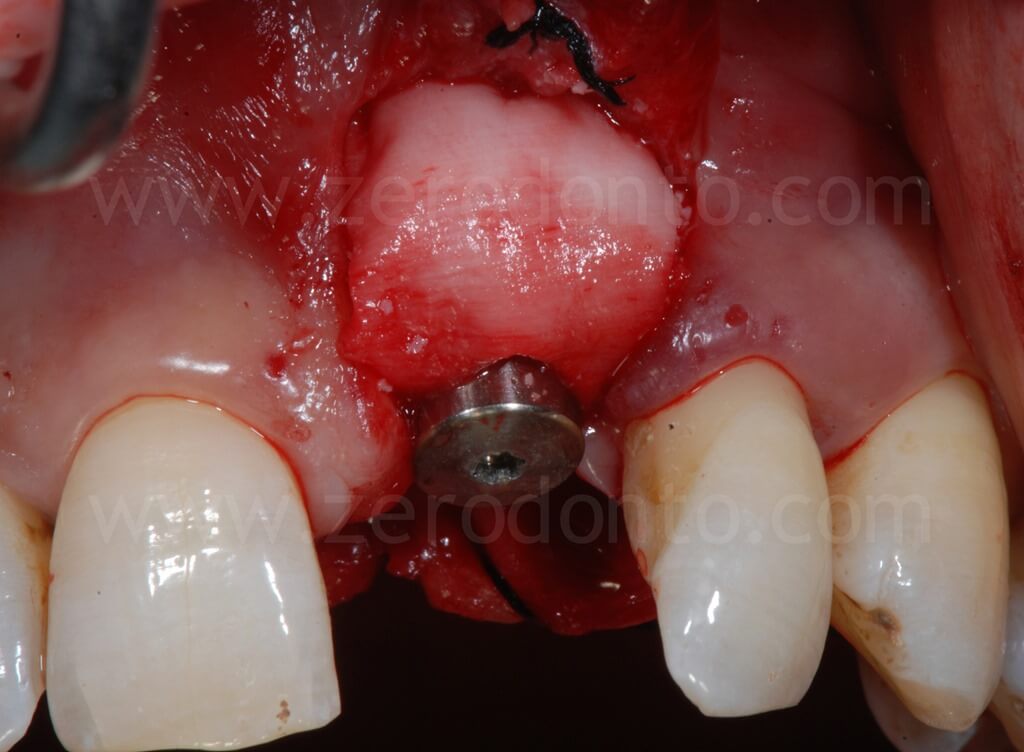
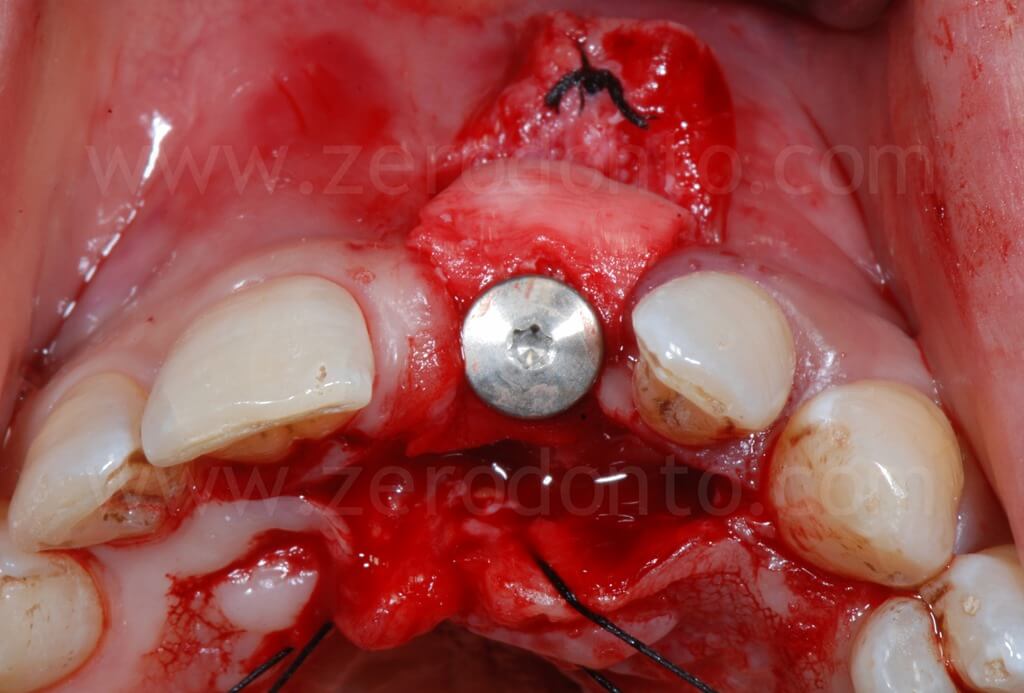
Infine, veniva eseguita una sutura mediante Tevdek 3.0 ed una in monofilamento di poliammide 5.0 sui tagli di rilascio.
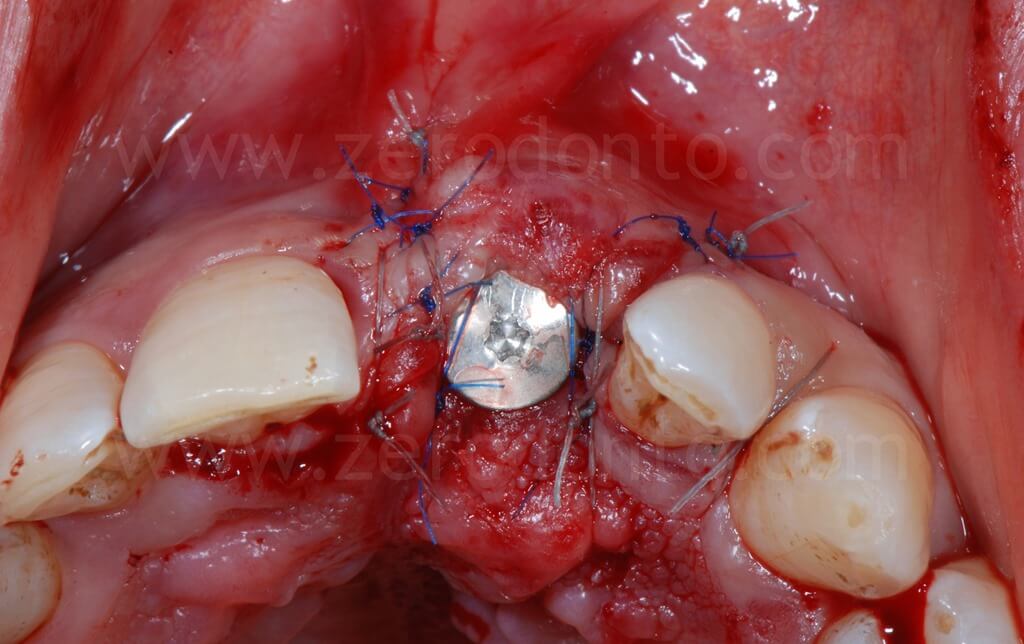
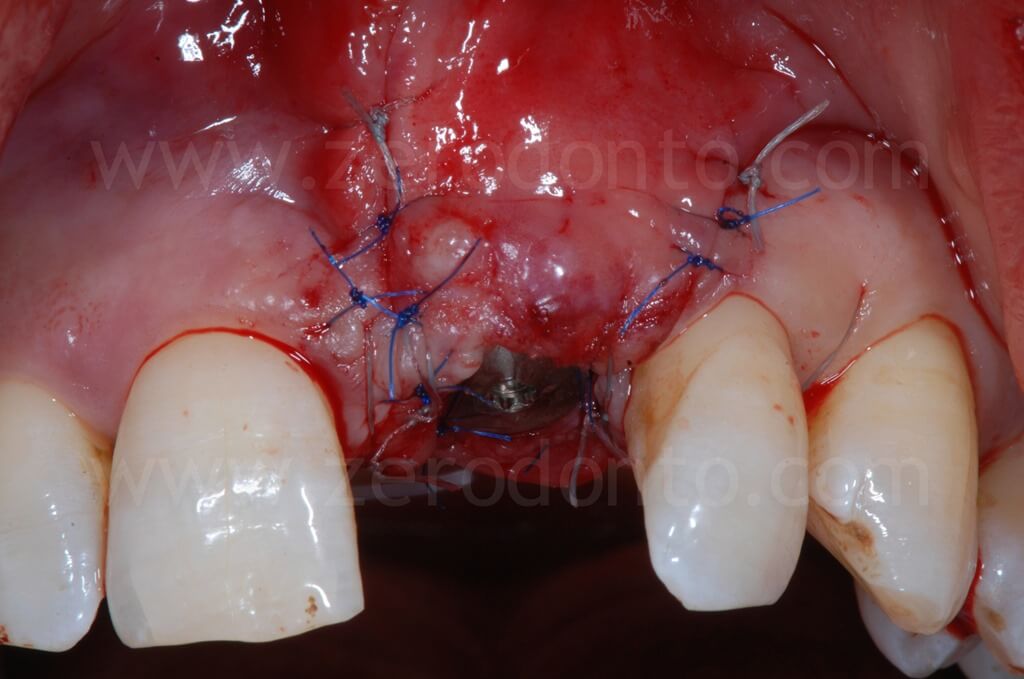
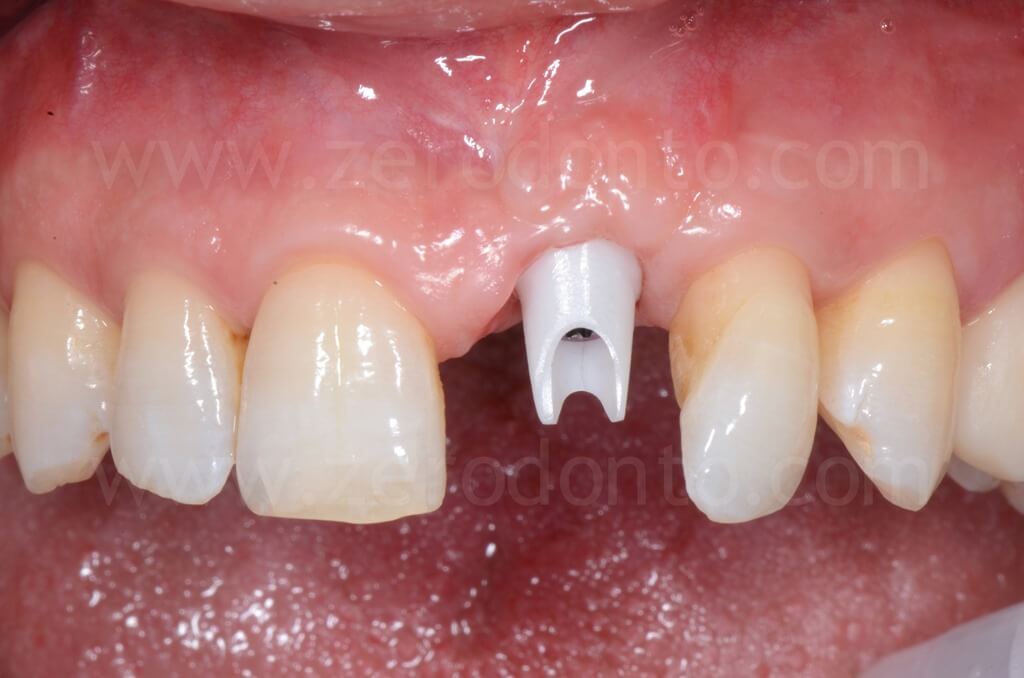
Dopo 90 giorni dall’intervento chirurgico, si procedeva al rilevamento di un’impronta mediante transfer avvitato per realizzare una corona provvisoria in resina avvitata. Tale provvisorio veniva, poi, modificato intraoralmente ogni 2 settimane circa al fine di modellare correttamente il tragitto transmucoso ed i tessuti peri-implantari.
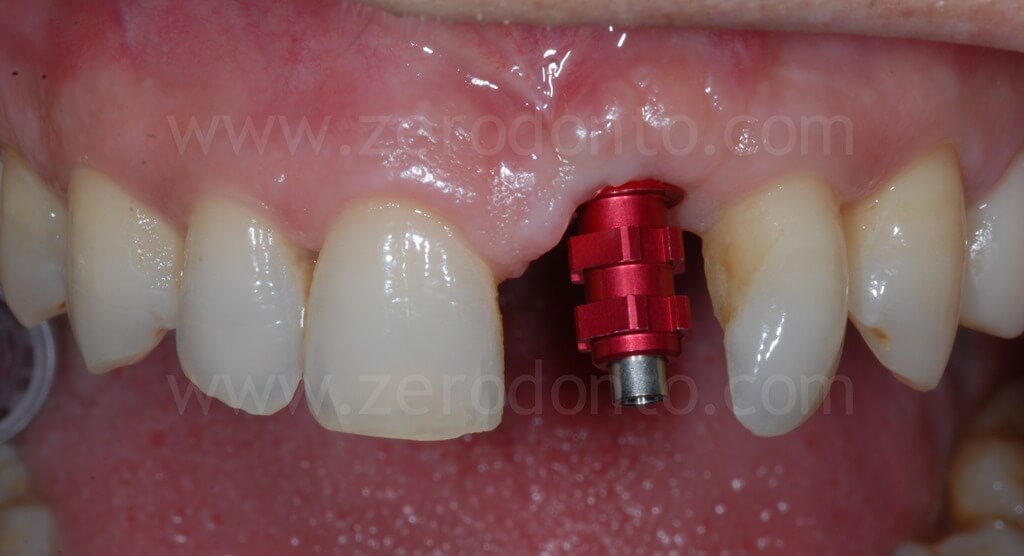
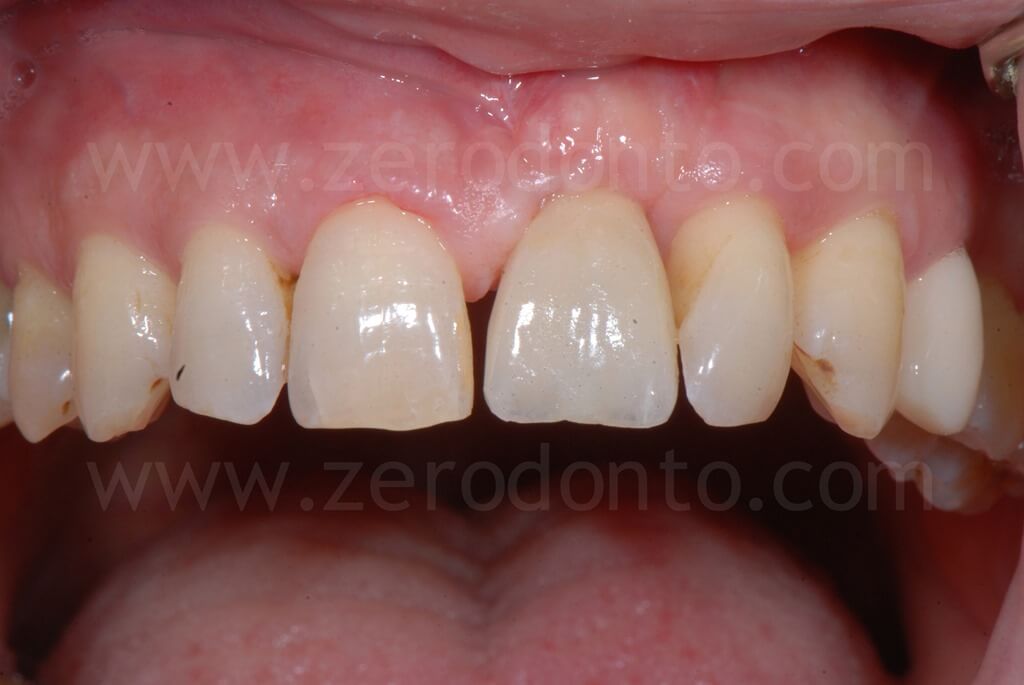
Al paziente veniva proposta la chiusura del diastema previsualizzando il risultato mediante mock-up ma tale soluzione non veniva accettata.
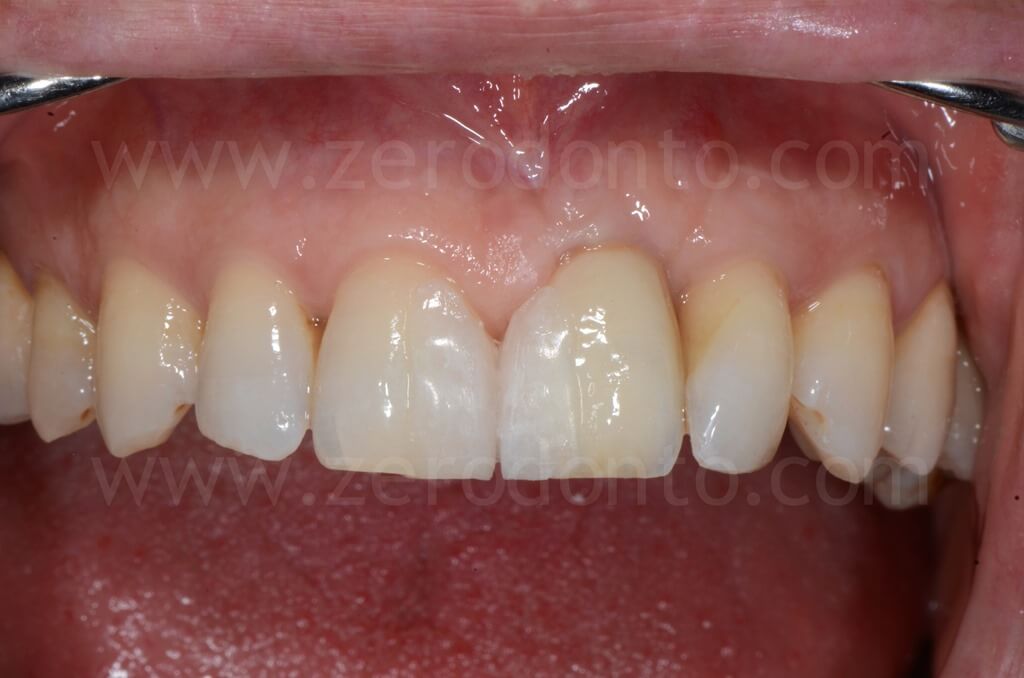
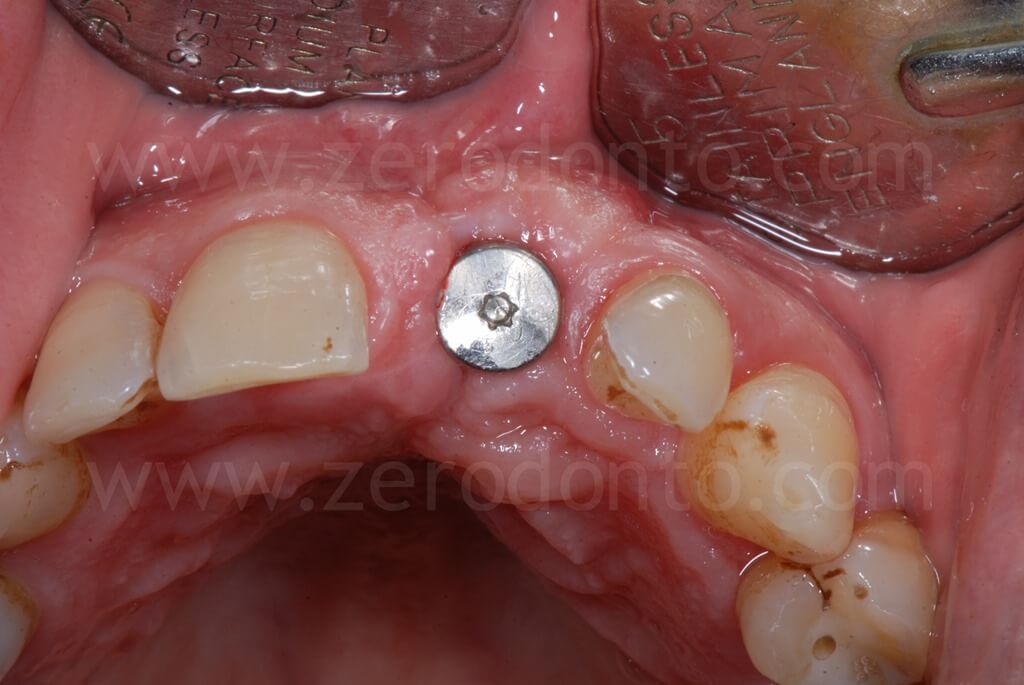
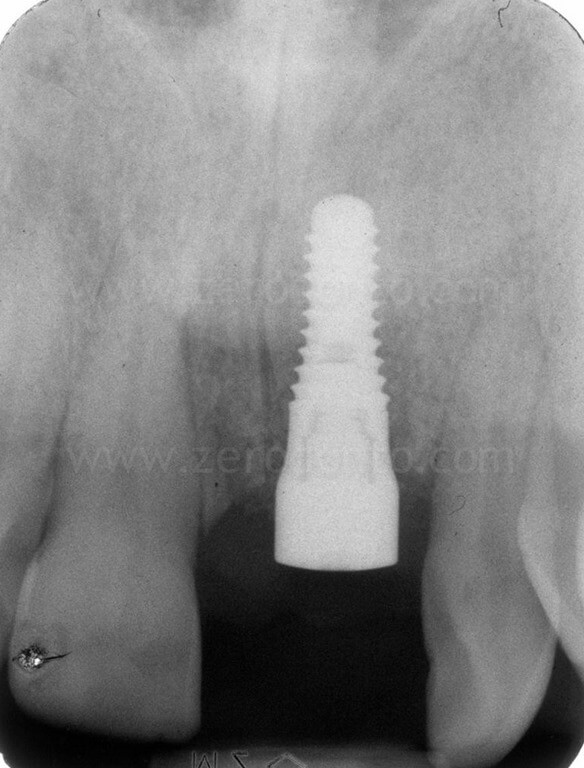
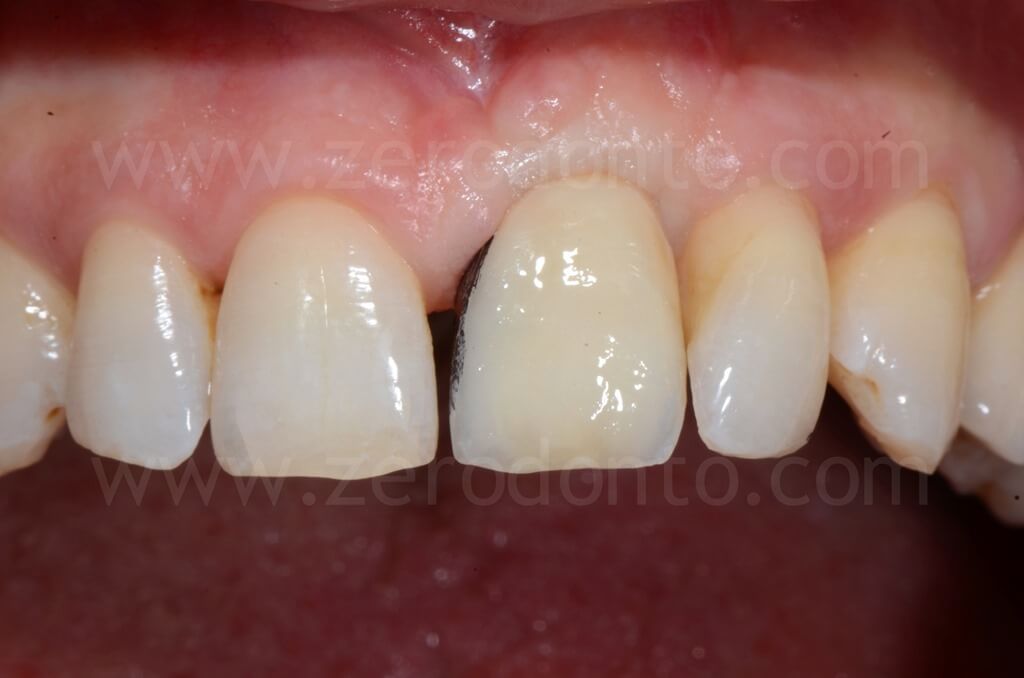
Infine, la riabilitazione veniva finalizzata mediante un abutment in zirconia ed una corona singola in zirconia-ceramica cementata.

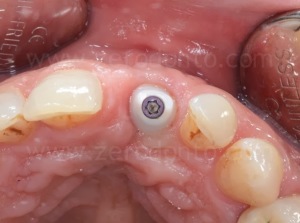

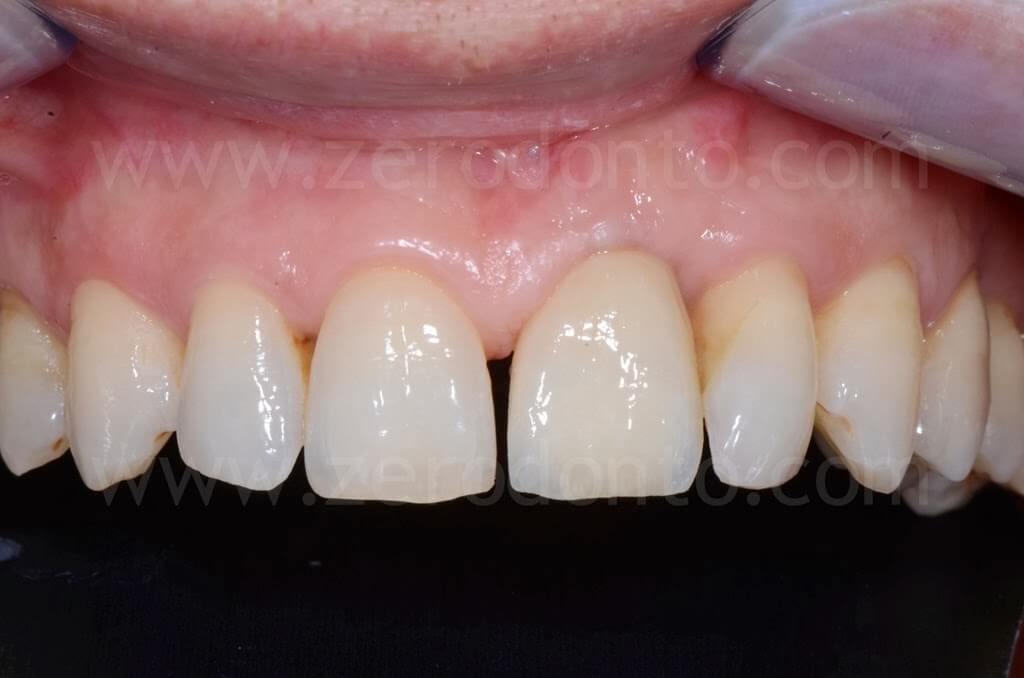
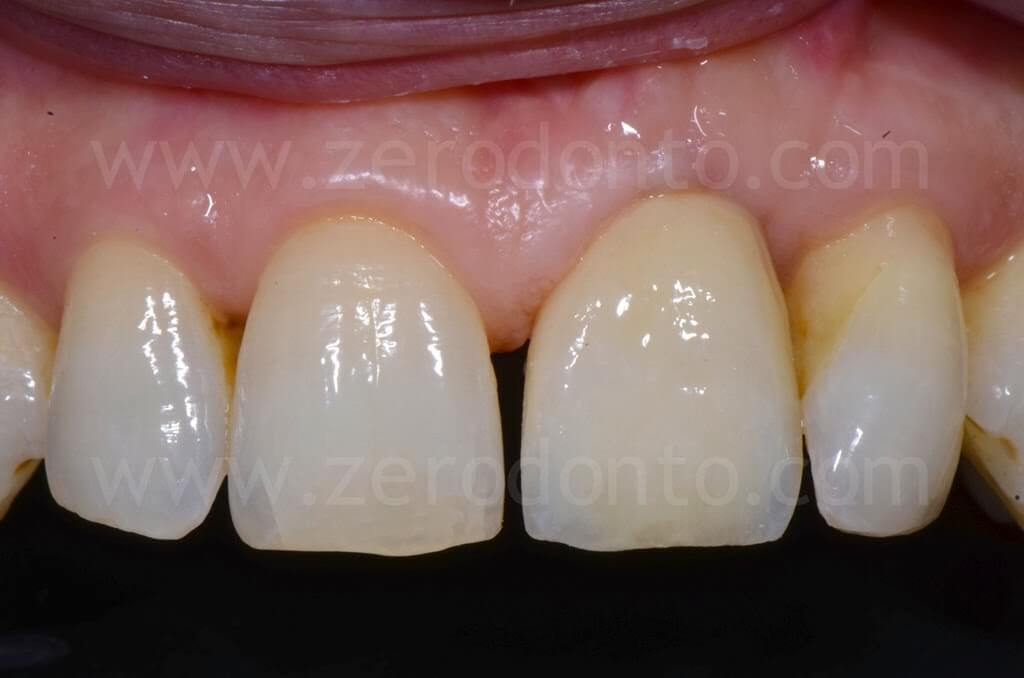
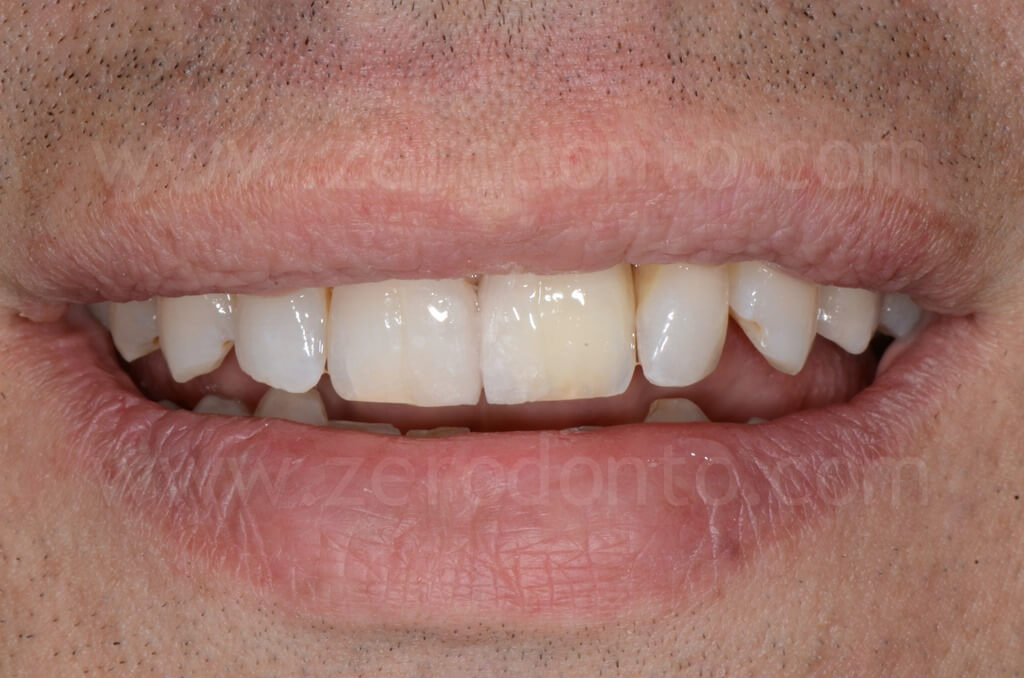
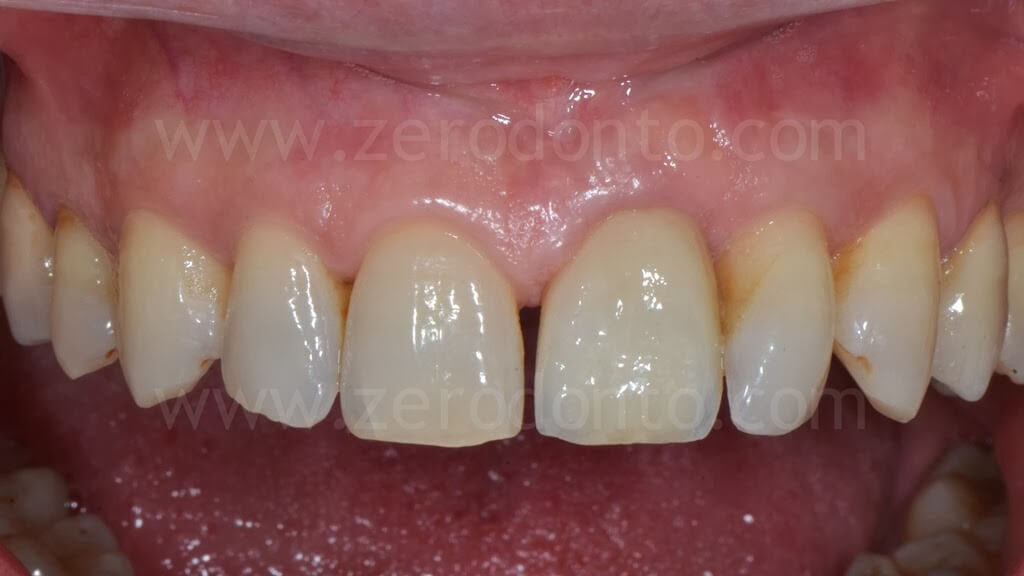
Controllo a 4 anni
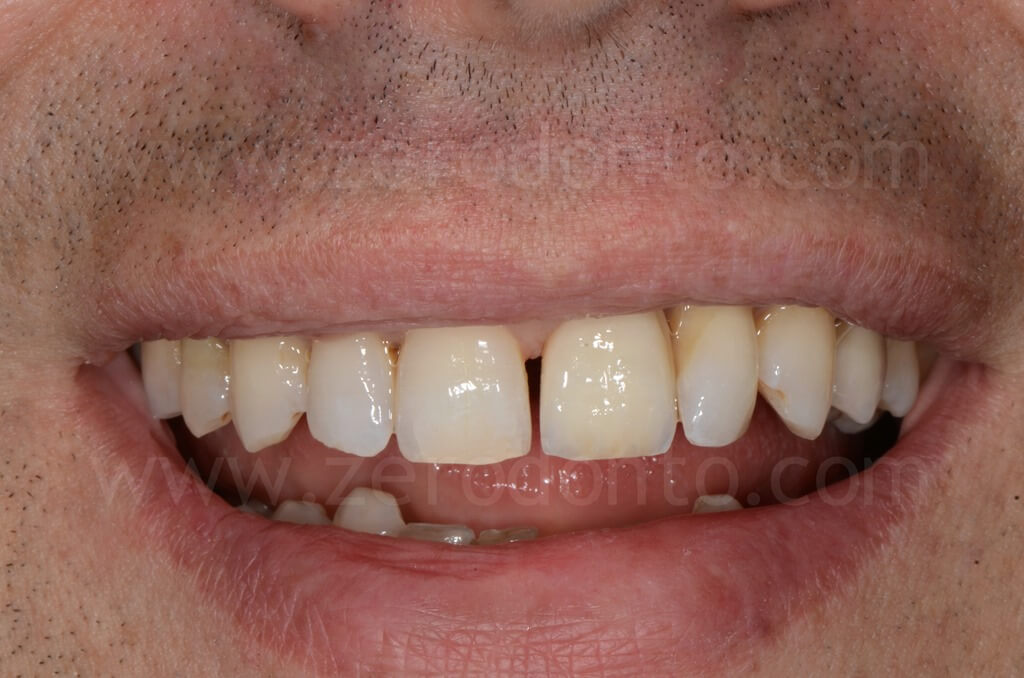
PRIMA e DOPO


Caso clinico 2
Giungeva all’osservazione degli autori un paziente di 55 anni con assenza degli elementi 11 e 21.
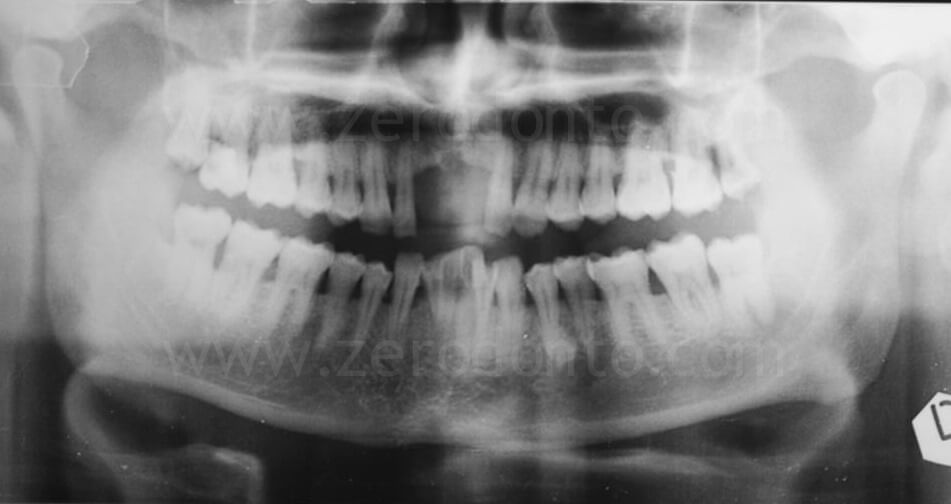
Precedentemente, il paziente era stato riabilitato mediante una protesi parziale rimovibile insoddisfacente sia per la funzione che per l’estetica. Il paziente richiedeva un trattamento mediante protesi fissa.
Dopo un attento studio del caso, veniva pianificata una riabilitazione implanto-protesica mediante 2 corone singole.
Il caso veniva analizzato mediante il software dedicato della classificazione SAC (Straightforward, Advanced, Complex) dell’ITI, risultando di difficoltà avanzata.

Il disegno del lembo veniva eseguito preservando le papille interdentali degli incisivi laterali, al fine di ridurre il più possibile ogni eventuale recessione post-chirurgica dei tessuti molli.
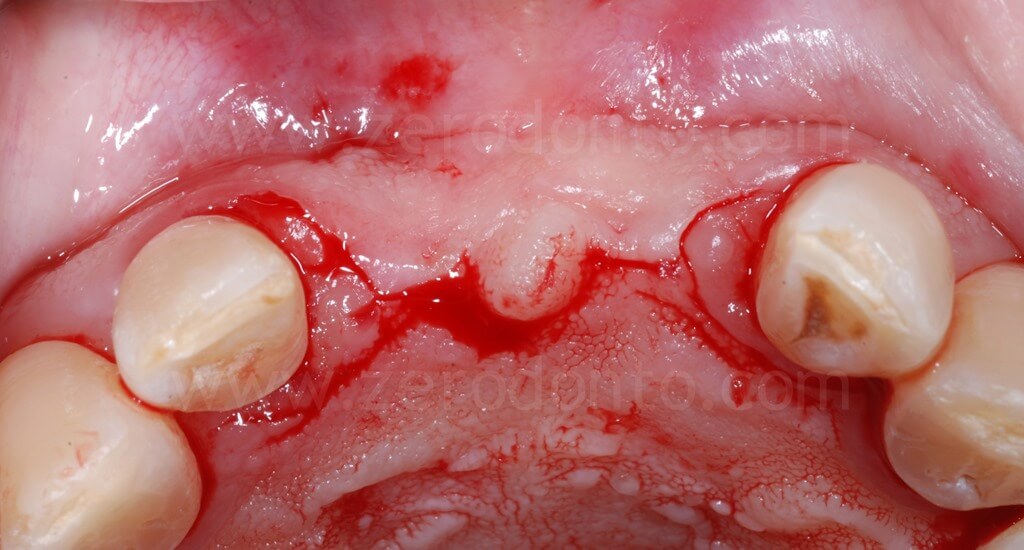
L’osso alveloare presentava un severo deficit vestibolare orizzontale in regione 11 mentre i volumi ossei venivano considerati congrui in regione 21.
Pertanto, veniva eseguita una Split Crest in regione 11 per armonizzare l’andamento della cresta ossea vestibolare rispetto al profilo osseo dei denti contigui.
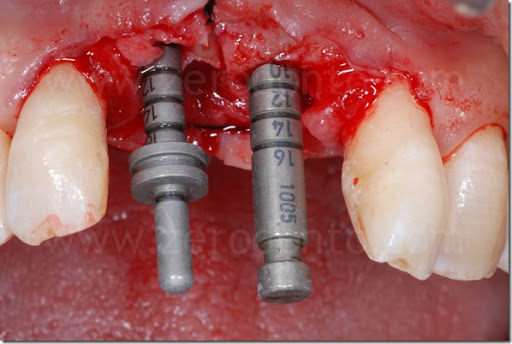
Con una fresa specifica per Split Crest montata su manipolo sonico, venivano eseguite l’osteotomia orizzontale e le due osteotomie verticali di rilascio vestibolari.
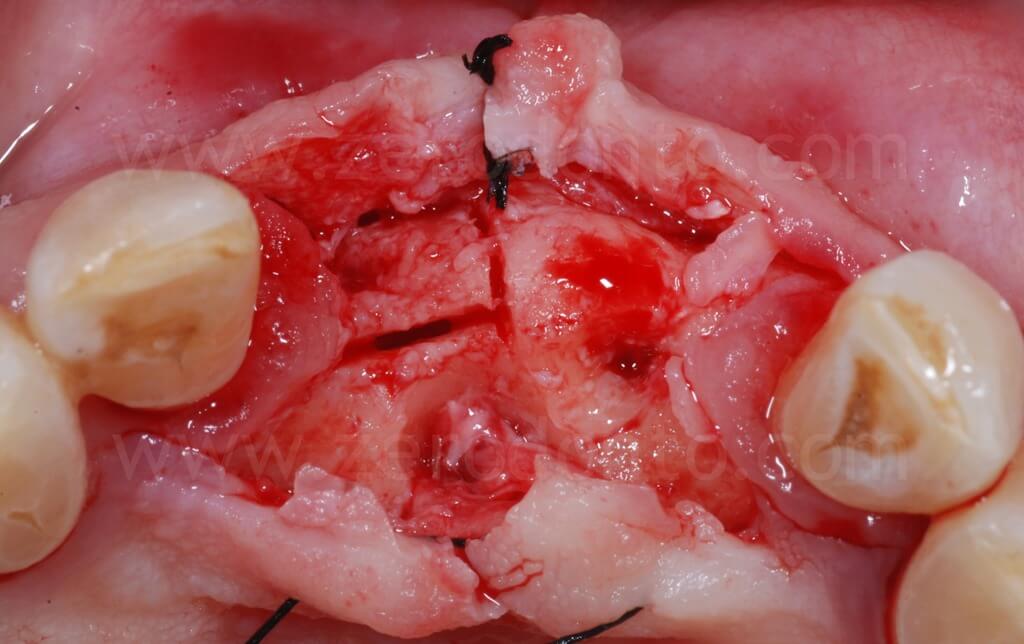
Di seguito, si procedeva ad un’espansione ossea controllata mediante espansori a vite a diametro crescente.
Come precedentemente osservato nelle illustrazioni, dopo aver completato l’espansione, si evidenziava che il margine osseo del tassello vestibolare in regione 11 risultava essere ad un livello più apicale rispetto alla cresta in regione 21. Ciò è dovuto alla rotazione del tassello vestibolare che avviene durante la split-crest: il tassello resta vincolato nella porzione apicale che fa da fulcro mentre il margine libero del tassello si muove lungo un arco di circonferenza; pertanto, maggiore è l’espansione ottenuta, più apicale sarà il margine osseo del tassello vestibolare.
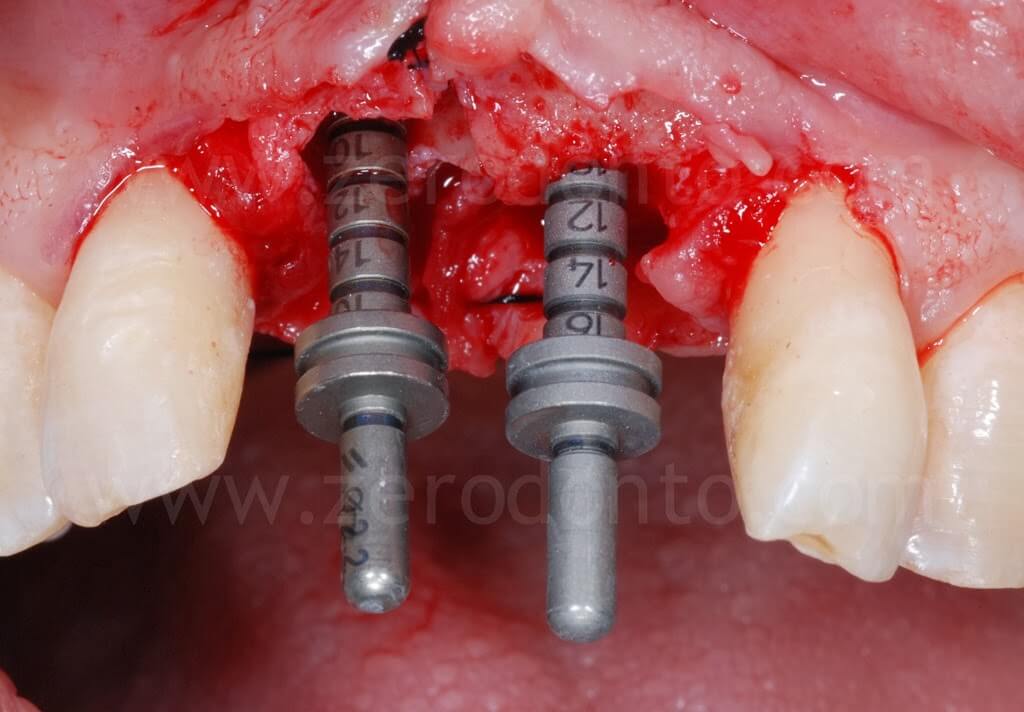
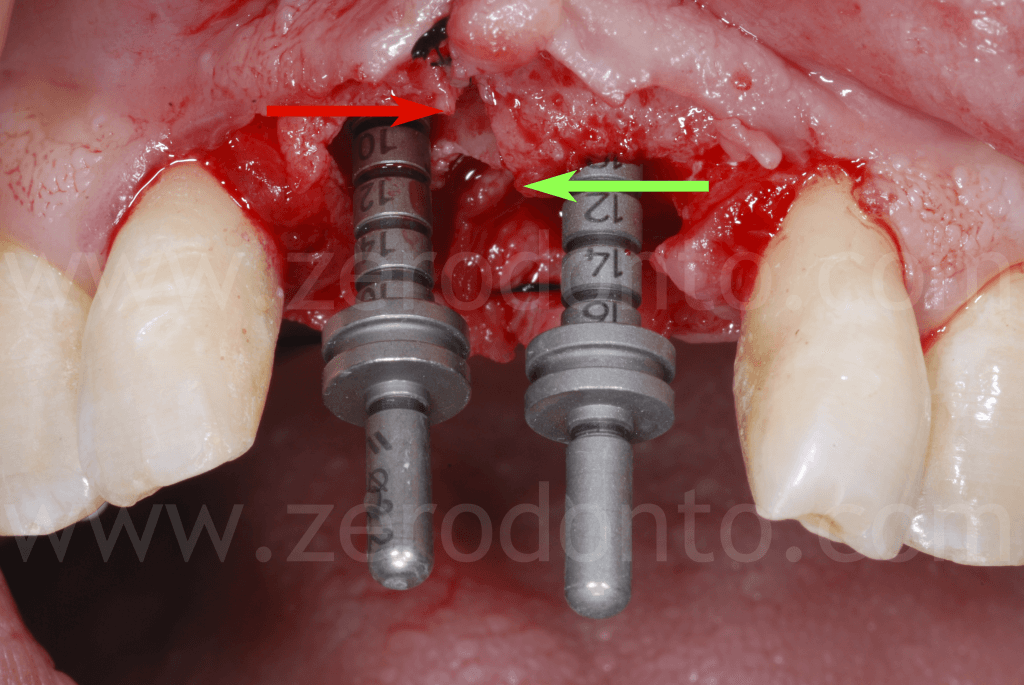

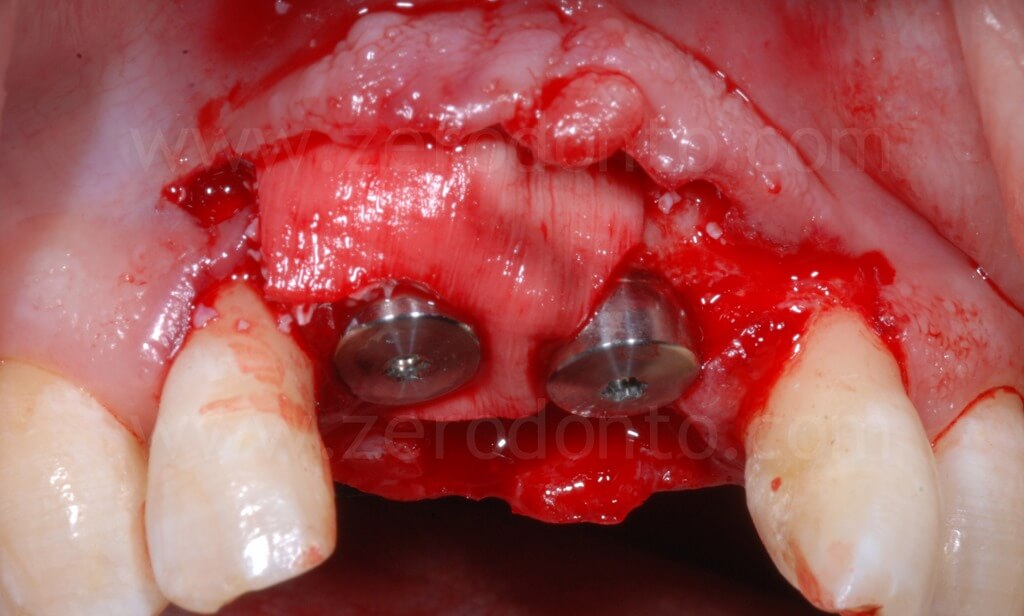
Si osservi come dopo la dislocazione del tassello vestibolare sia stato regolarizzato il profilo osseo tra il sito con difetto in regione 11 ed il sito di regione 21.
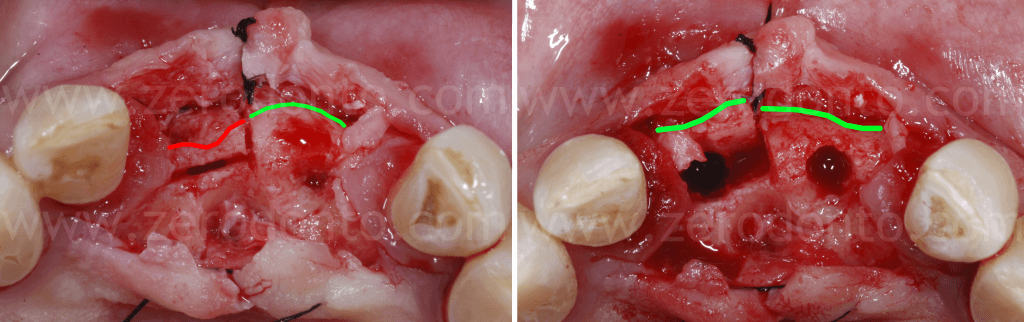
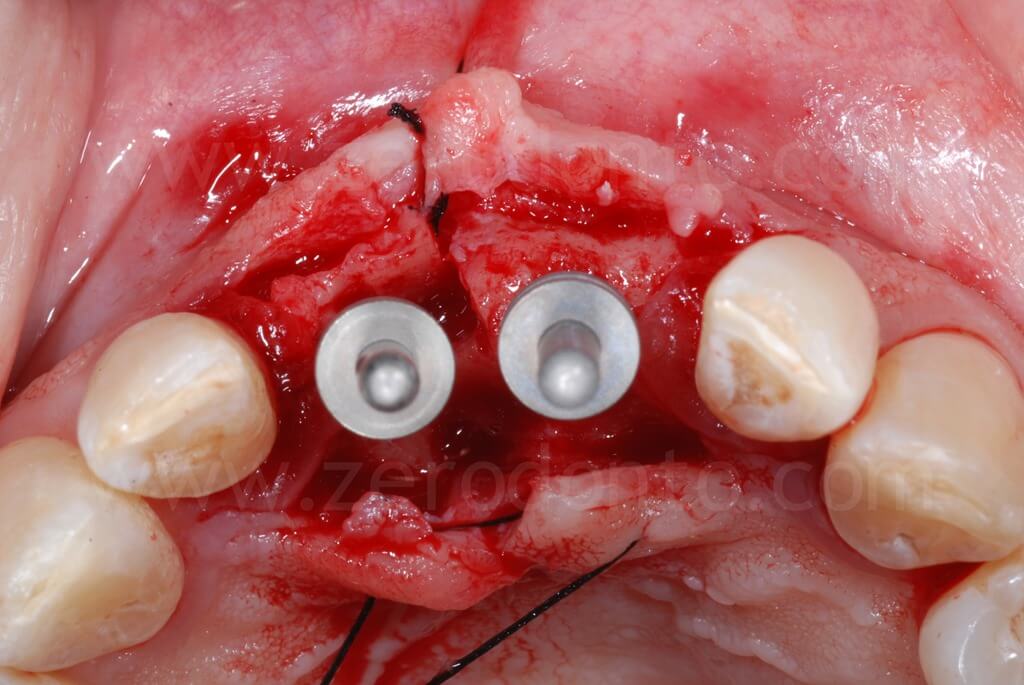
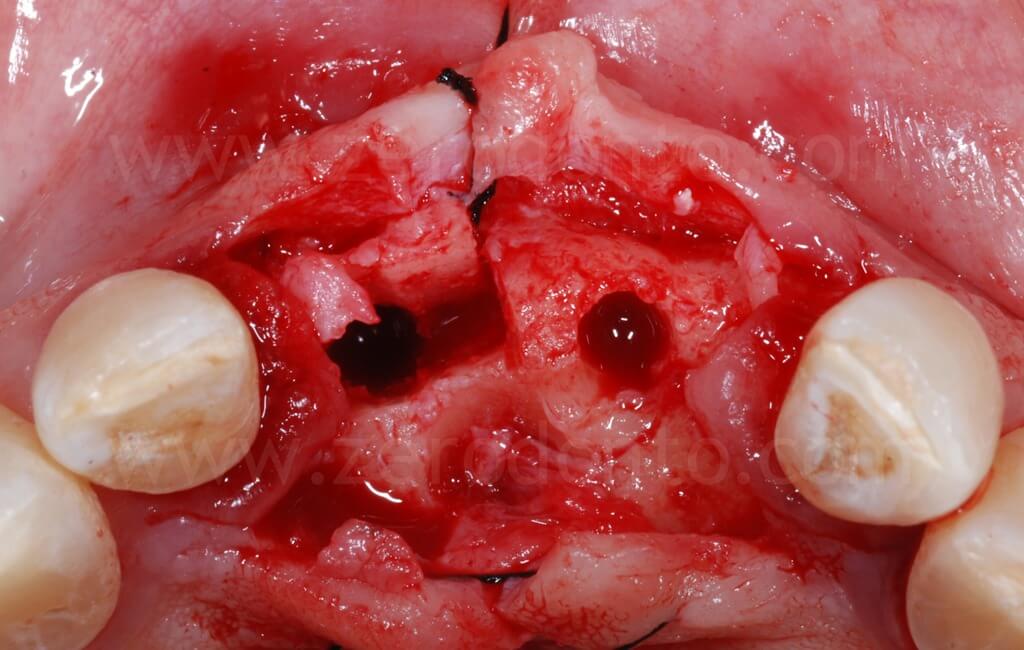
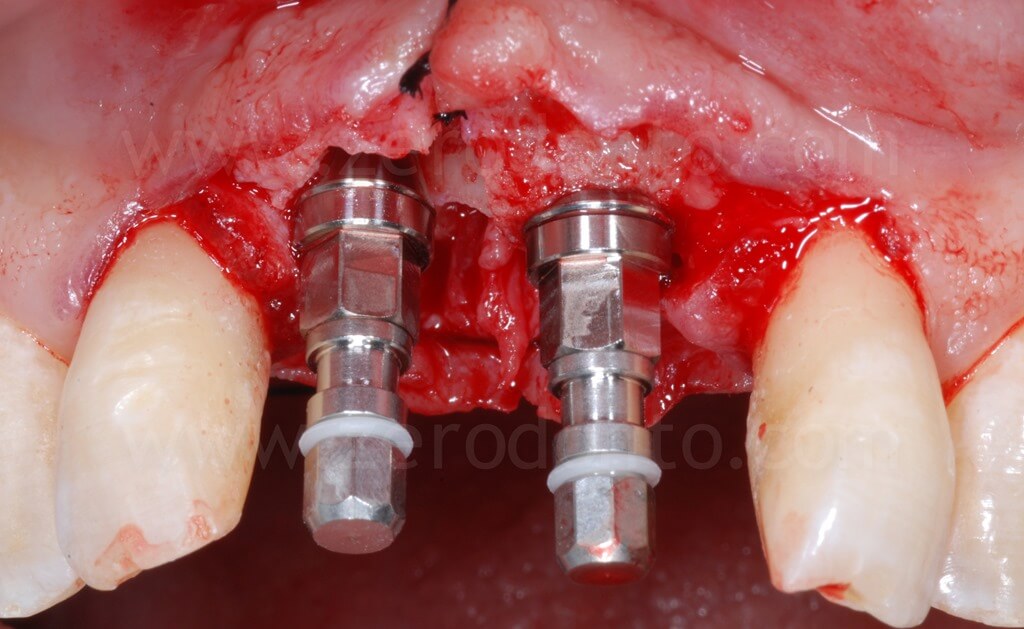
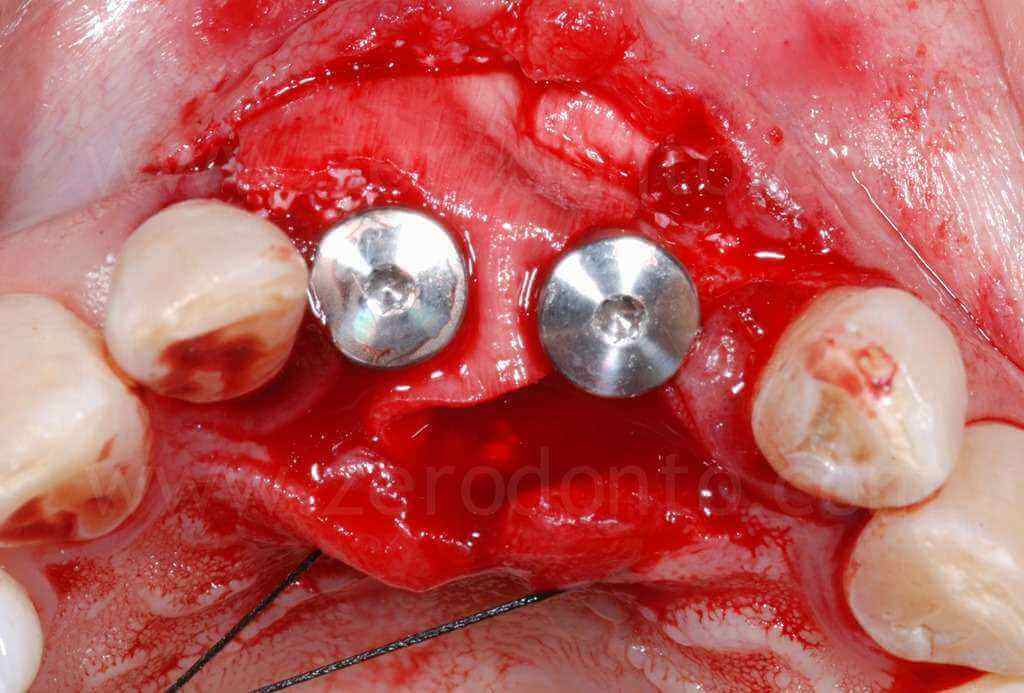
Al fine di ottimizzare l’estetica del restauro, il dislivello osseo tra 11 e 21 veniva compensato mediante una GBR contestuale. Come descritto in precedenza, veniva utilizzata una membrana riassorbibile (Bio-Gide) a copertura di una miscela di osso autologo e Bio-Oss in rapporto 1:1 inserita al di sopra del tassello distratto e nel gap tra osso ed impianto.
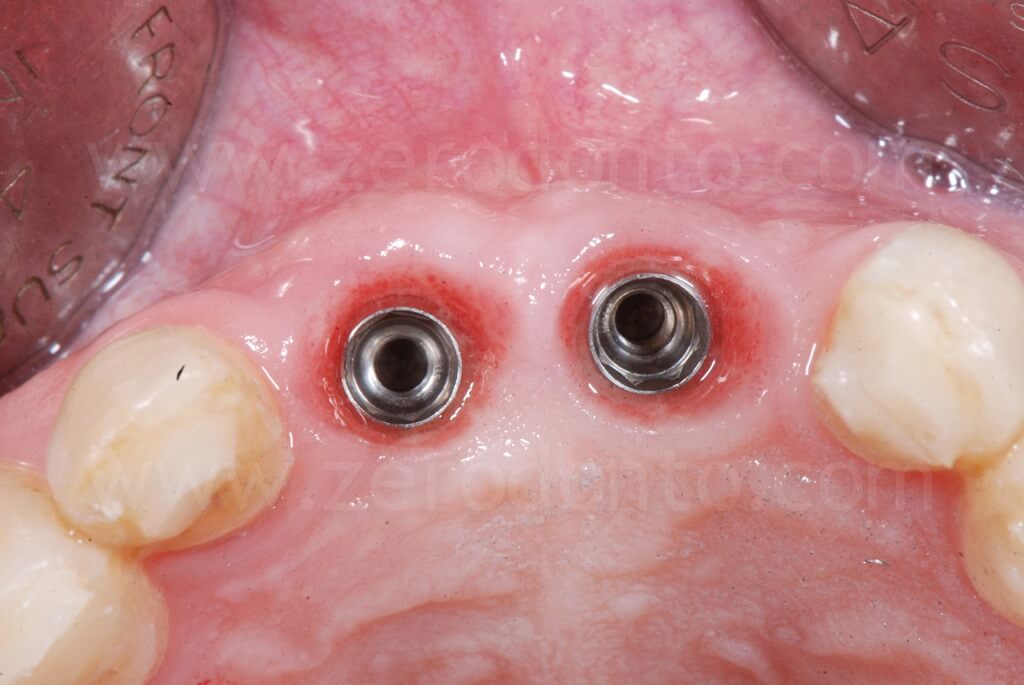
Sono stati inseriti 2 impianti SLA da 10 mm rispettivamente di diametro 3.3 in posizione 11 e 4.1 in posizione 21. L’impianto 3.3 Standard Plus rispetto al TE permetteva in questa caso una posizione più corretta del profilo di emergenza vestibolare del piatto implantare e rispetto al 4.1 un minore sacrificio d’osso a livello apicale.
Gli impianti venivano posizionati centrati rispetto alla linea mediana dentaria superiore, prevedendo il successivo allineamento ortodontico del settore anteriore volto ad ottimizzare gli spazi protesici; in particolare lo spazio tra la posizione 1.1 e 1.2 risultava troppo ristretto per una ottimale gestione dei tessuti molli.
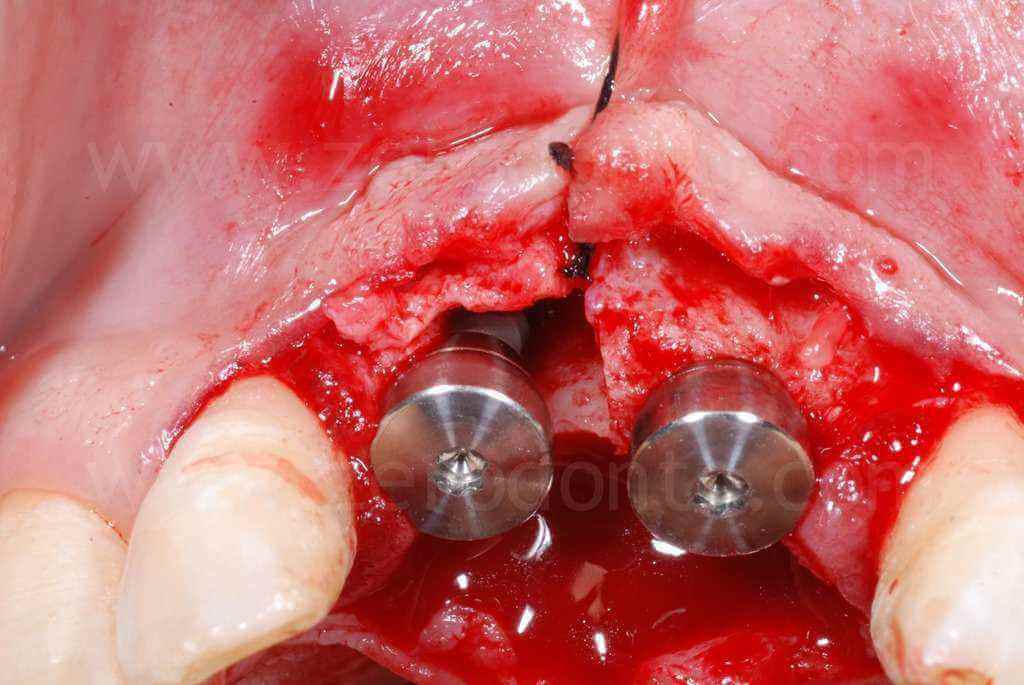
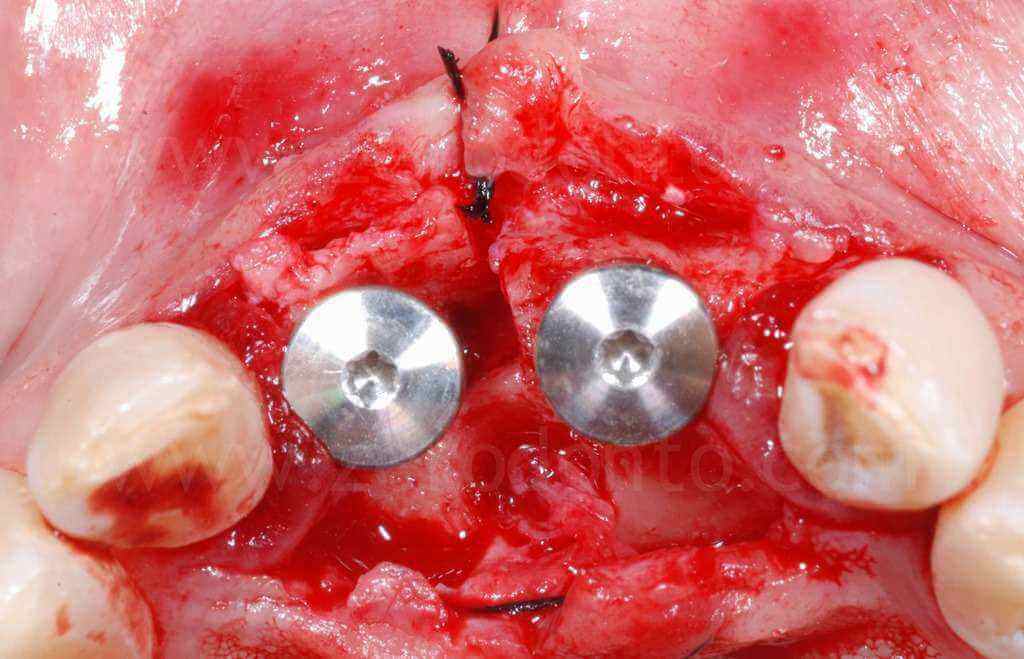
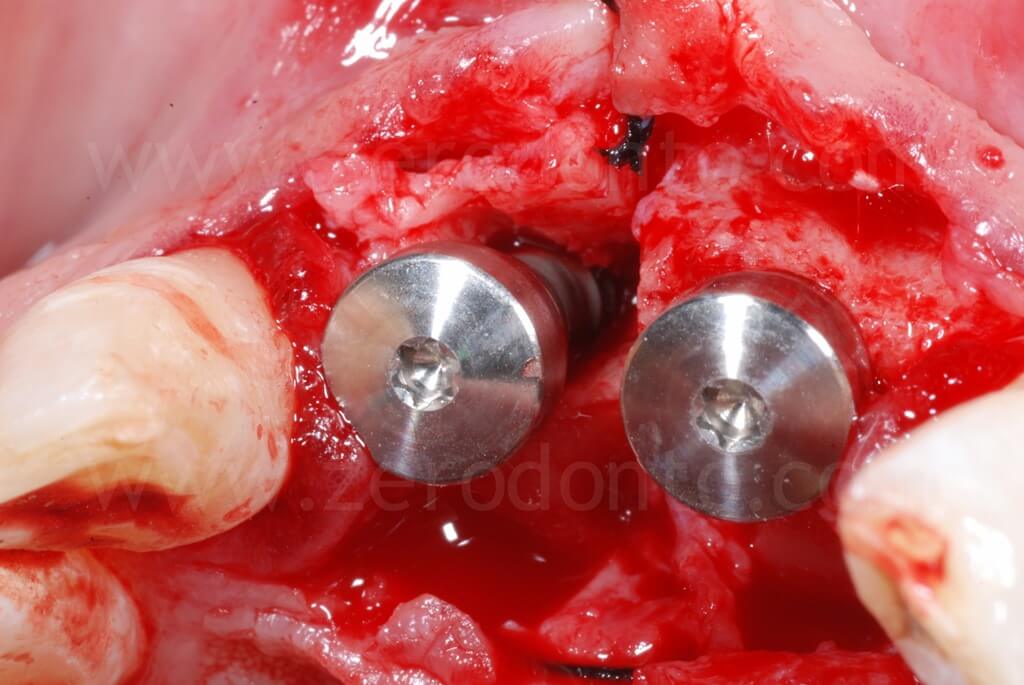
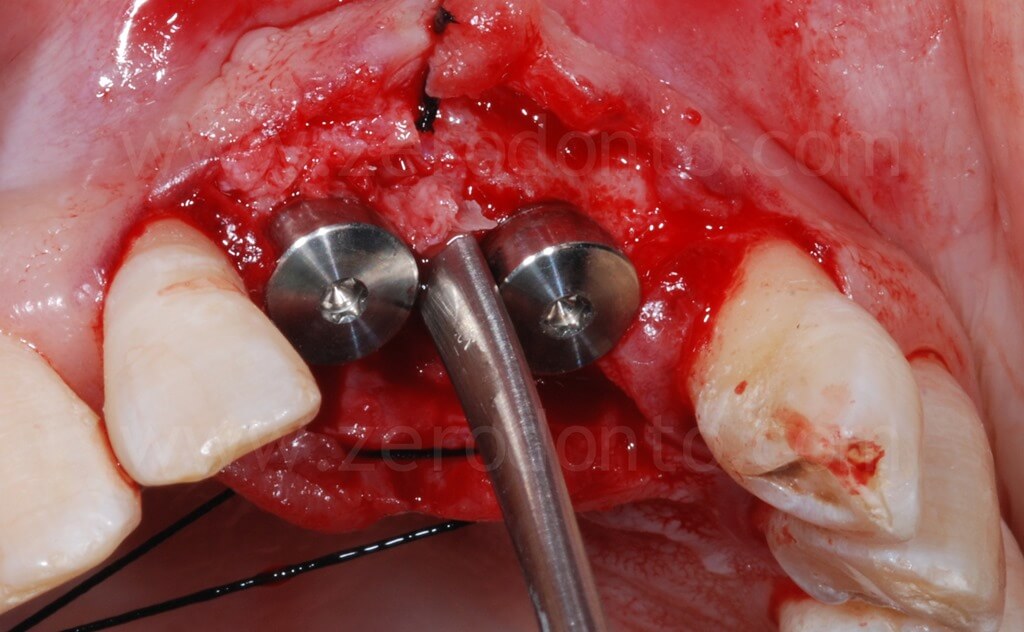

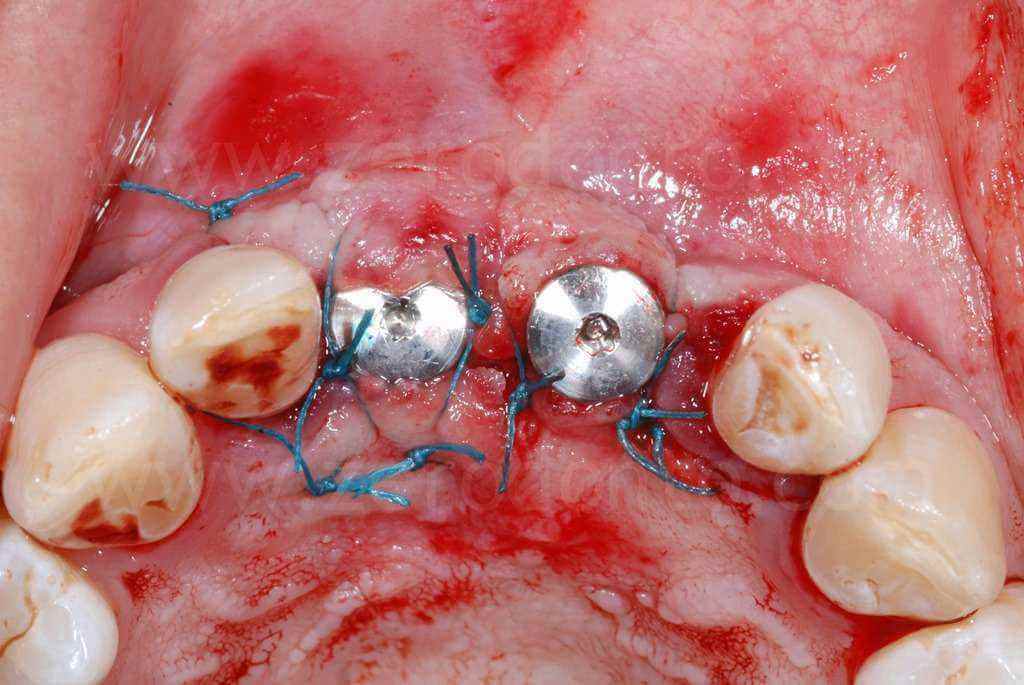
Infine, veniva eseguita una sutura con punti staccati in poliestere intrecciato.
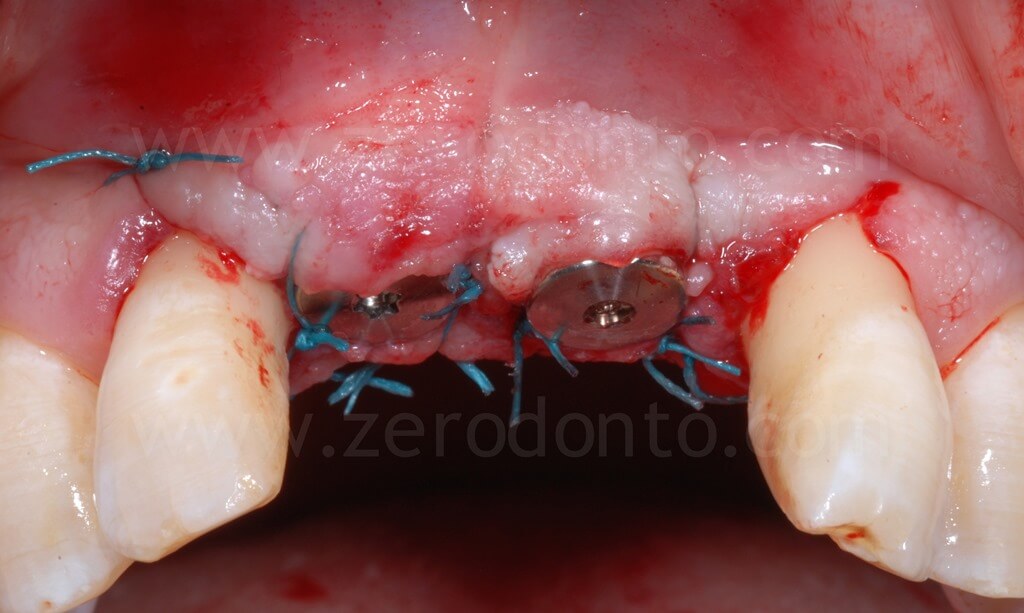
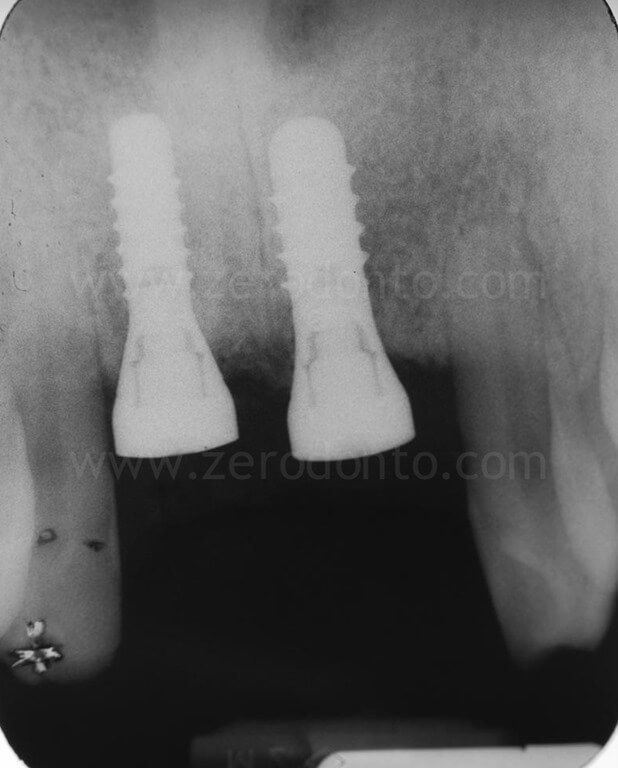
Dopo 90 giorni dall’intervento chirurgico, si procedeva al rilevamento di un’impronta mediante transfer avvitati per realizzare due corone provvisorie in resina avvitate.
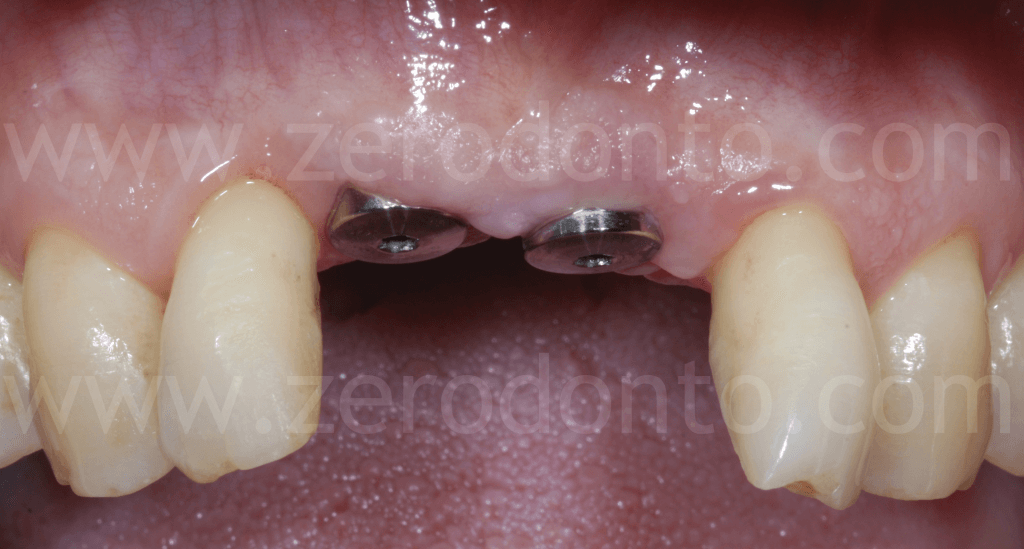
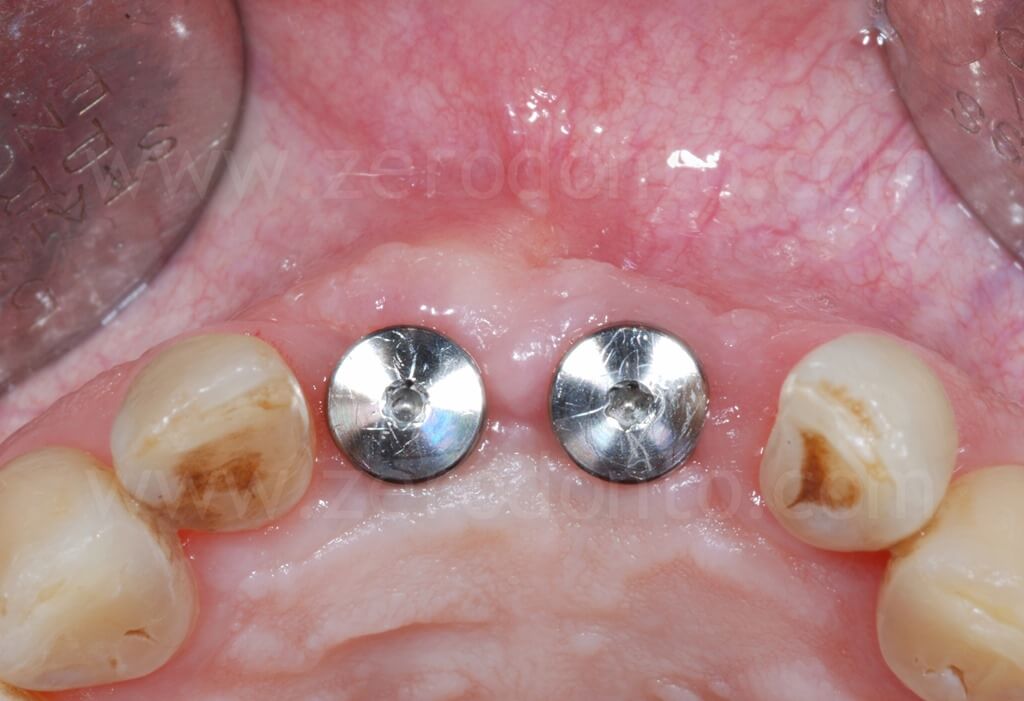
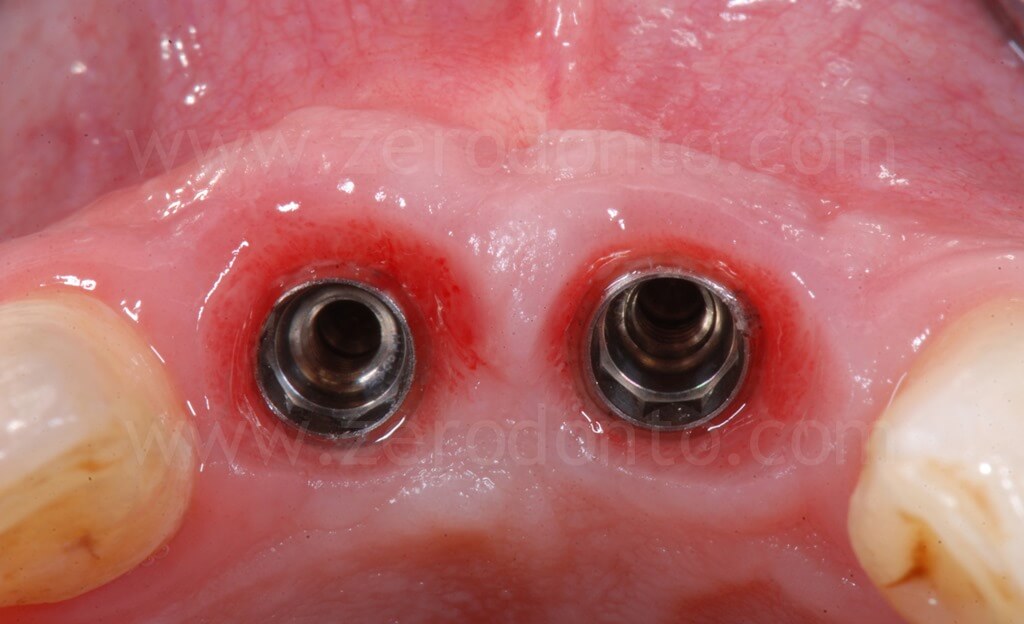
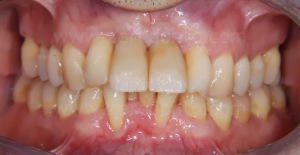
Come era stato preventivamente programmato, dopo l’avvitamento dei primi provvisori veniva sfruttato l’ancoraggio implantare per poter armonizzare ortodonticamente gli spazi protesici, in particolare lo spazio tra dente 1.1 e 1.2.
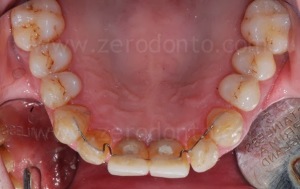
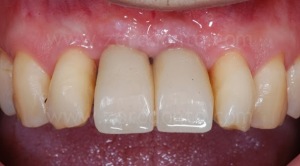
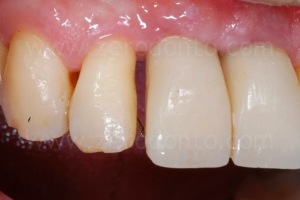
Dopo l’allineamento ortodontico, i livelli gengivali risultavano migliorati così come lo spazio protesico tra 1.1 e 1.2, sufficiente alla finalizzazione del caso.

I provvisori sono, poi, stati modificati intraoralmente ogni 2 settimane circa con composito fluido, in modo da condizionare correttamente il tragitto transmucoso ed i tessuti periimplantari.
Considerato lo sfavorevole rapporto corona-impianto (Crown-to-Implant Ratio, CIR), pur non rappresentando, ad oggi, la prima scelta in regione estetica, si optava per la finalizzazione del caso mediante monconi in titanio e due corone singole in metallo-ceramica.
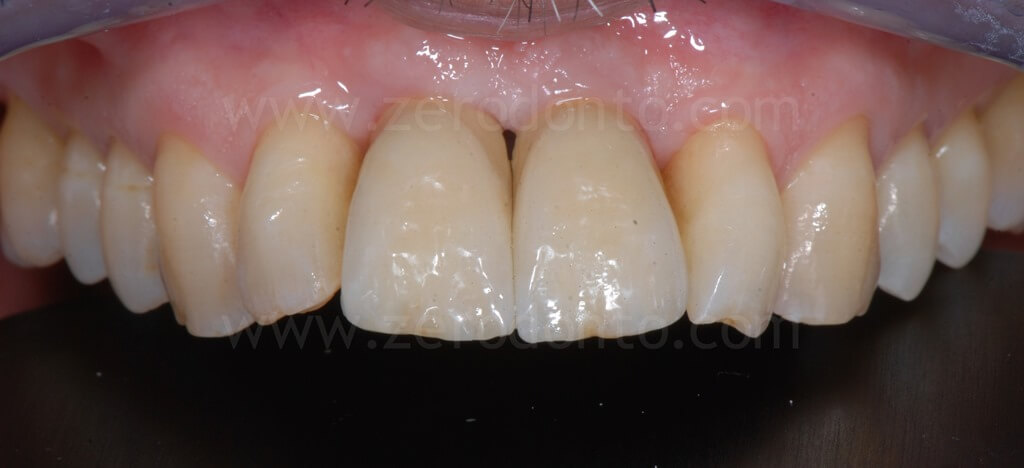
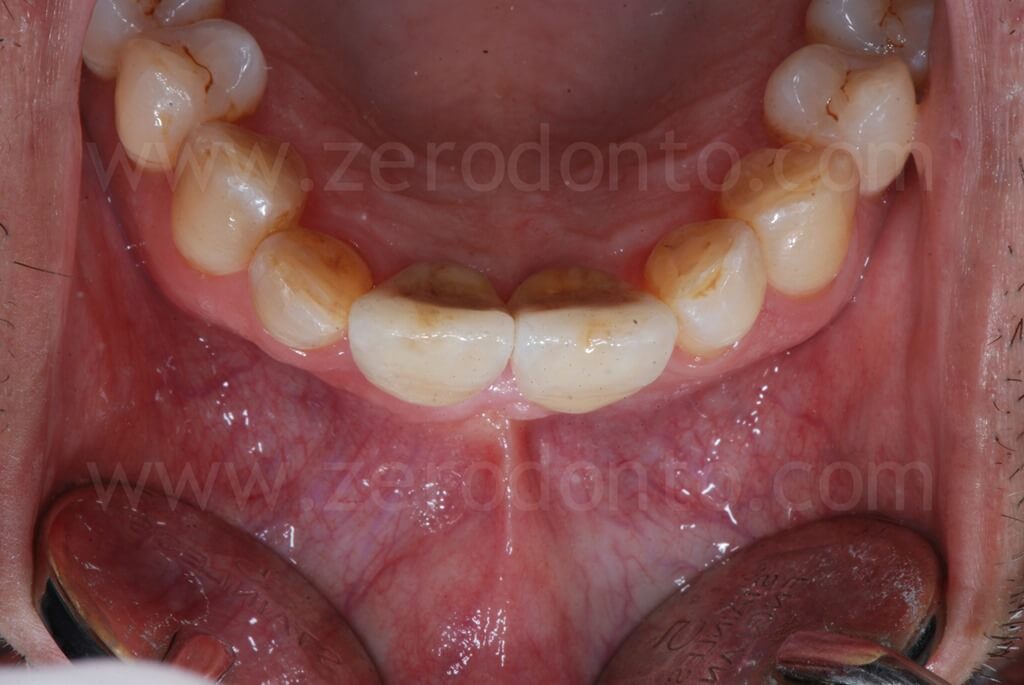
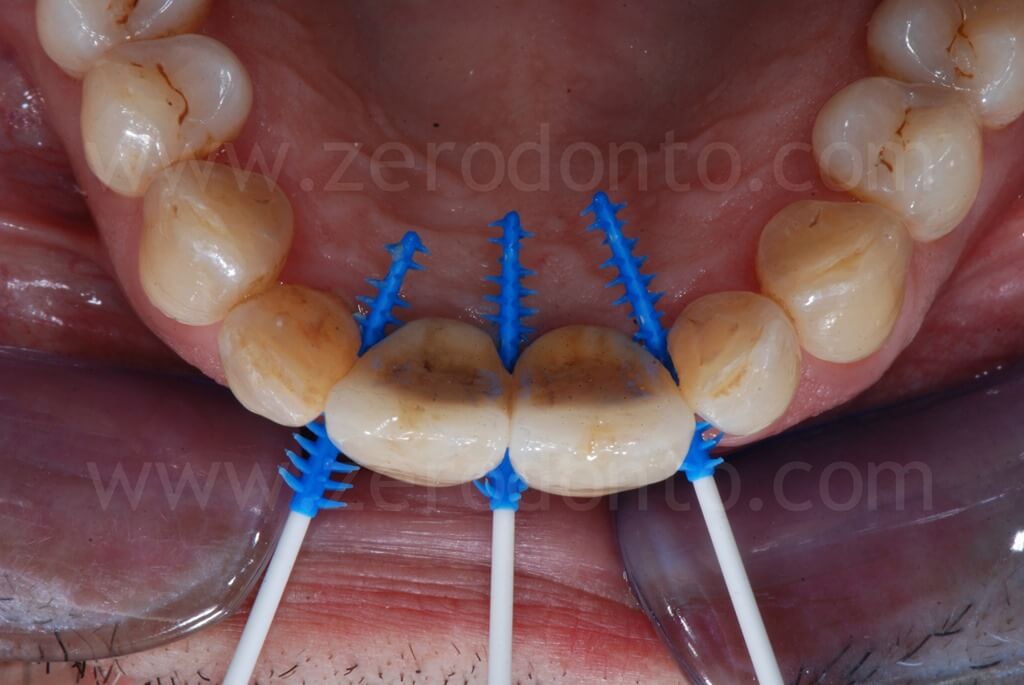
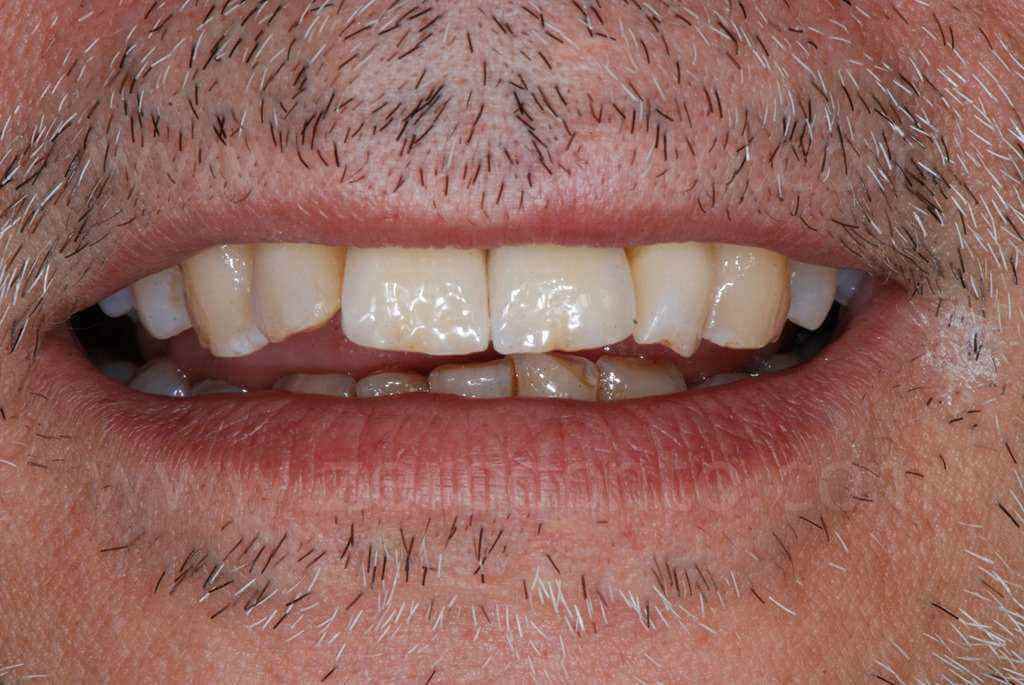
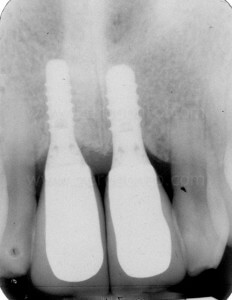
Controllo a 1 anno


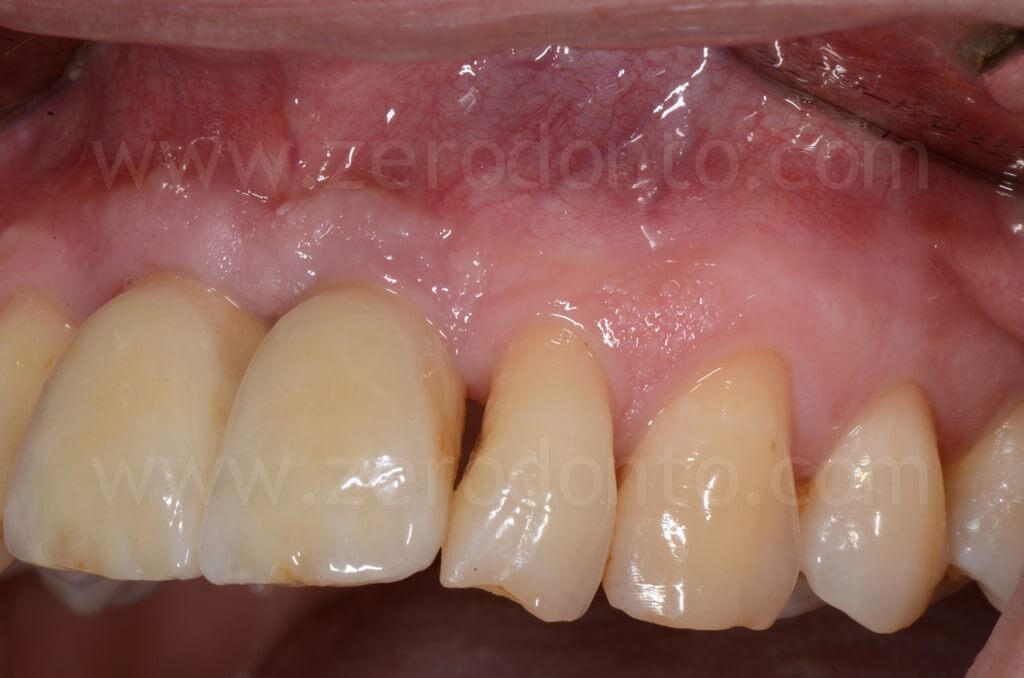
Controllo a 5 anni
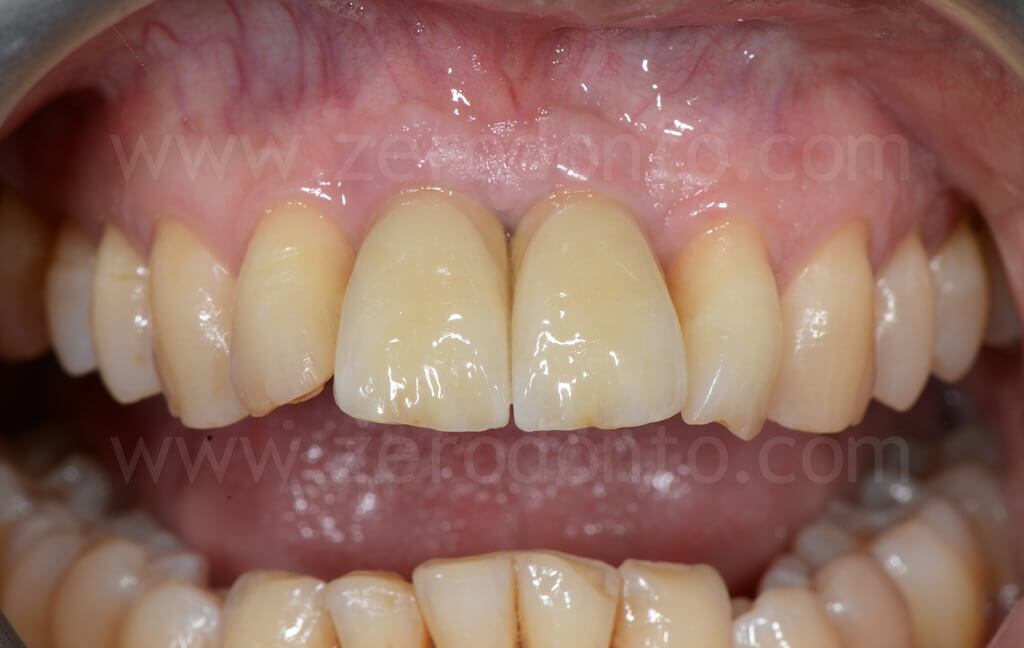
PRIMA e DOPO
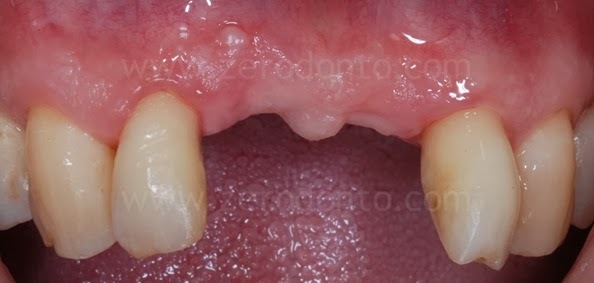

Conclusioni
Nell’esperienza degli autori, la Split Crest realizzata in modo controllato con espansori a diametro crescente, accesso chirurgico a spessore totale ed associata a GBR, risulta una tecnica predicibile in zona estetica. Tuttavia, la procedura è fortemente operatore-dipendente e, quindi, necessita di un’adeguata curva di apprendimento. In caso di eventuale frattura del tassello osseo, quest’ultimo andrà bloccato con viti di fissaggio in titanio, procedendo ad una GBR e differendo l’inserimento degli impianti.
E’ anche delicata la gestione del corretto asse di inserimento implantare che va identificata tenendo conto di molteplici variabili, come l’asse dei denti adiacenti, il sito dell’osteotomia crestale, il volume di espansione ossea che si intende ottenere, il diametro e la forma stessa dell’impianto utilizzato.
L’associazione di una GBR contestuale consente di poter gestire eventuali gap e fenestrazioni del sito implantare, garantendo una maggiore predicibilità nel mantenimento dei volumi ossei e dell’estetica dei tessuti molli.
Tuttavia, come detto in precedenza, qualora le condizioni anatomiche non consentano di garantire spessori ossei congrui con il corretto posizionamento implantare e non si raggiunga una stabilità primaria accettabile, è opportuno effettuare una chirurgia in due tempi, sfruttando la split-crest come supporto ad una GBR con osso e membrane del commercio.
BIBLIOGRAFIA
-
Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol, 2005; 32: 212–218.
-
Belser U, Buser D, Hess D, Schmid B, Bernard JP, Lang K. Aesthetic implant restorations in partially edentulous patiens: A critical appraisal. Periodontol 2000, 1998; 17:132-150.
-
Dawson A, Chen S, Buser D, Cordaro L, Martin W, Belser U. The SAC classification in implant dentistry. Quintessence Publishing, Berlin, 2009
-
Donos N, Mardas N, Chadha V. Clinical outcomes of implants following lateral bone augmentation: systematic assessment of available options (barrier membranes, bone grafts, split osteotomy). Journal of Clinical Periodontology, 2008; 35: 173–202.
-
Ferrigno N, Laureti M. Surgical advantages with ITI TE implants placement in conjunction with split crest technique. 18-month results of anongoing prospective study. Clin Oral Implants Res, 2005; 16(2):147-55
-
Han J-Y, Shin S-I, Herr Y, Kwon Y-H, Chung J-H. The effects of bone grafting material and a collagen membrane in the ridge splitting technique: an experimental study in dogs. Clin. Oral Impl. Res. xx, 2011; 000–000
-
Koo S, Dibart S, Weber H.P. Ridge-splitting technique with simultaneous implant placement. Compendium of Continuing Education in Dentistry, 2008; 29: 106–110.
-
Malchiodi L, Scarano A, Quaranta M, Piattelli A. Rigid Fixation by Means of Titanium Mesh in Edentulous Ridge Expansion (ERE) and Microbone Grafting for Horizontal Ridge Augmentation in the Maxilla. The International Journal of Oral & MaxilloFacial Implants, 1998; Vol.13, 5: 701-705
-
Scipioni A, Bruschi GB, Calesini G. The edentulous ridge expansion technique: a five-year study. Int J Periodontics Restorative Dent. 1994; 14(5): 451-459.
-
Simion M, Baldoni M, Zaffe D. Jawbone enlargement using immediate implant placement associated with a split-crest technique and guided tissue regeneration. Int J Periodont Res Dent, 1992; 12: 463-471.
-
Vercellotti T, Piezoelectric surgery in implantology: a case report–a new piezoelectric ridge expansion technique. The International Journal of Periodontics & Restorative Dentistry, 2000; 20: 358–365.
Per informazioni: zerodonto@gmail.com

