Introduzione
I pazienti affetti da usura dentale spesso aspettano a farsi trattare solo quando la loro dentatura diventa estremamente compromessa. Se patologie come l’erosione dentale, o le parafunzioni non vengono intercettate in una fase iniziale, sono spesso necessarie riabilitazioni complete con corone. Grazie al miglioramento delle tecniche adesive, le indicazioni per corone potrebbero essere diminuite e un approccio più conservativo può essere proposto per preservare la struttura del dente rimanente.
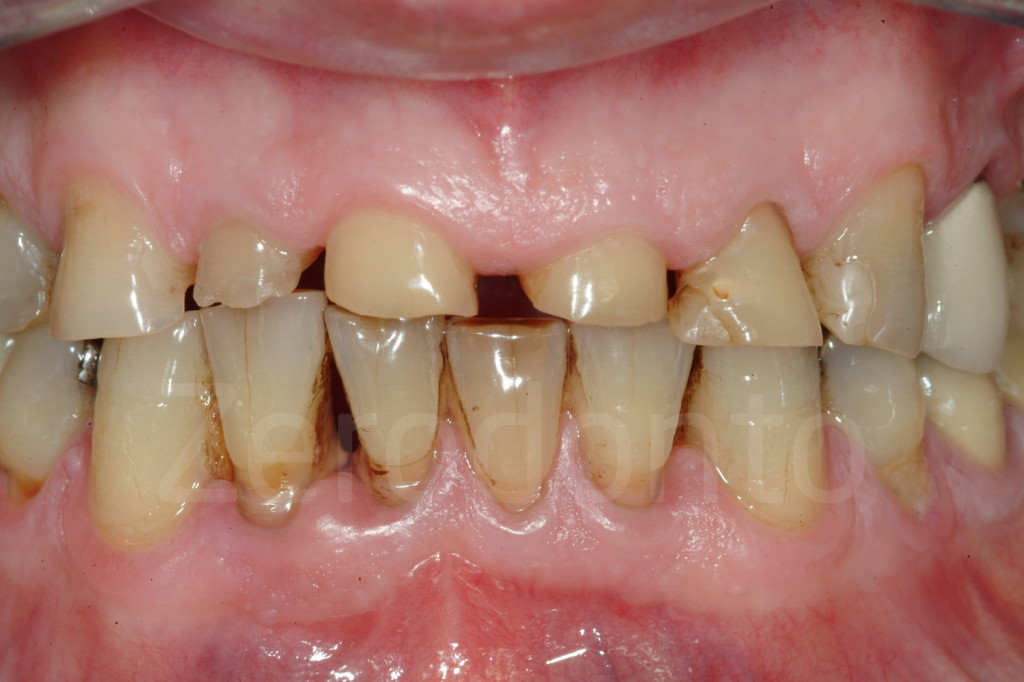
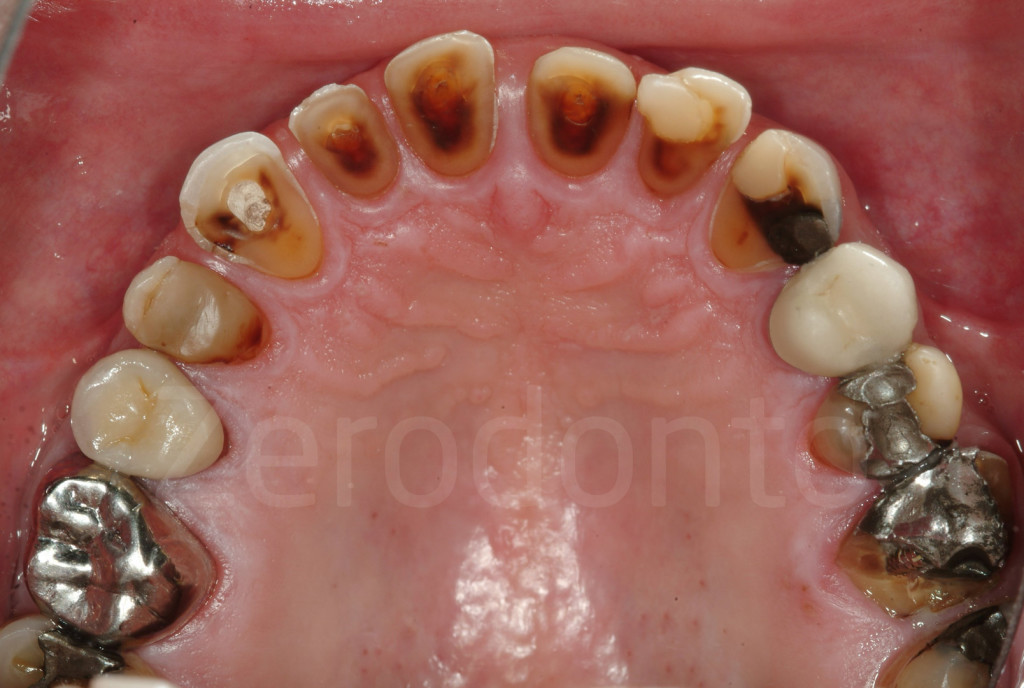
Fig 1-2: Paziente affetto da grave erosione dentale generalizzata. Idealmente, il paziente dovrebbe essere intercettato prima con una proposta di trattamento più globale invece di un’odontoiatria “sul dente singolo”.
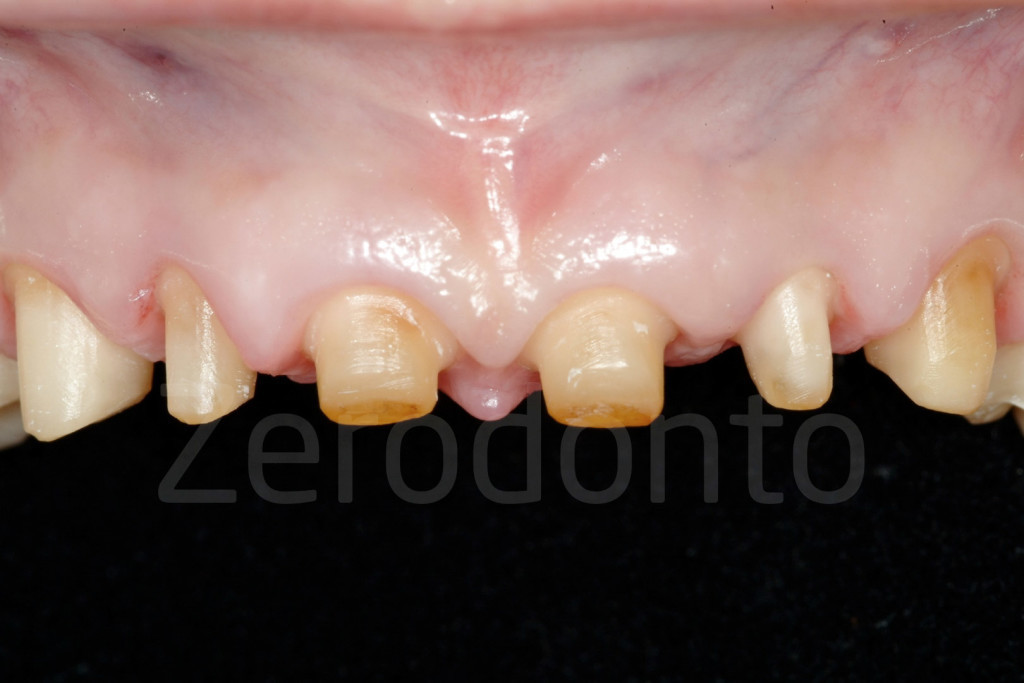
Fig. 3-4: Terapia sottrattiva per pazienti affetti da erosione dentale. Spesso è inclusa una terapia endodontica elettiva.
Tra le diverse cause dell’ usura dei denti, l’ erosione dentale è predominante.Si tratta di una malattia insidiosa, che può restare silente per molti anni prima di essere scoperta e trattata. Quando la diagnosi è finalmente fatta, una riabilitazione completa è quindi necessaria. Di conseguenza, la programmazione di una riabilitazione per pazienti affetti da erosione dentale richiede spesso una visione globale al fine di ripristinare più denti contemporaneamente. I medici possono trovare questi trattamenti complessi. Inoltre, le variabili cliniche, come ad esempio i diversi modelli di distruzione dei denti, rendono complicato il fornire indicazioni precise su come trattare questa popolazione di pazienti.

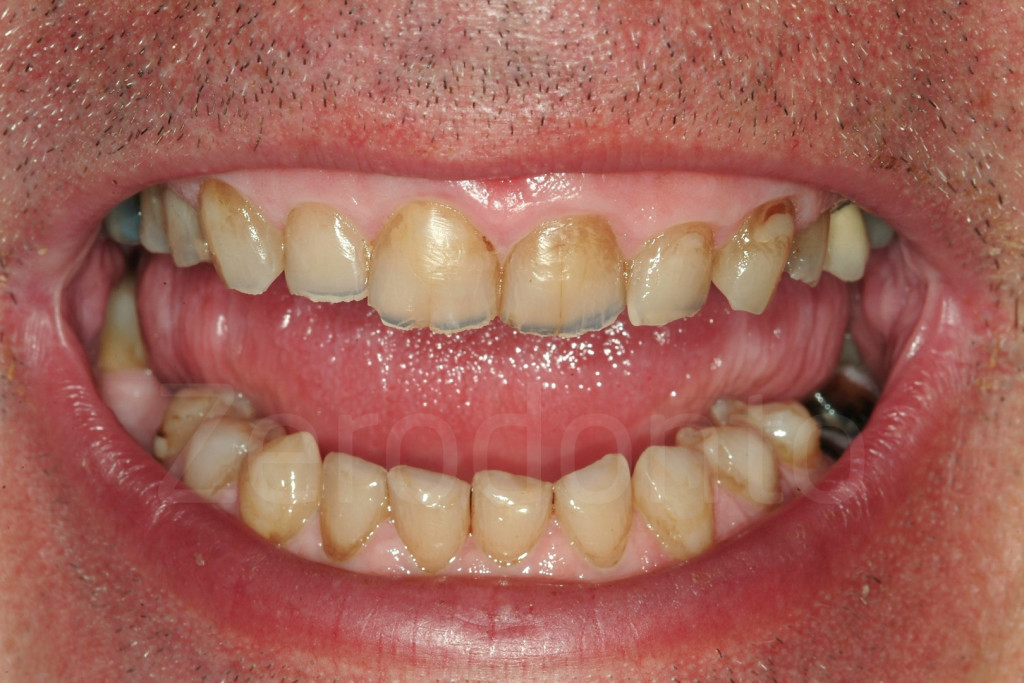
Fig. 5-6: I pazienti prendono coscienza dell’erosione dentale solo quando l’estetica del loro sorriso inizia a compromettersi al livello dei margini incisali.
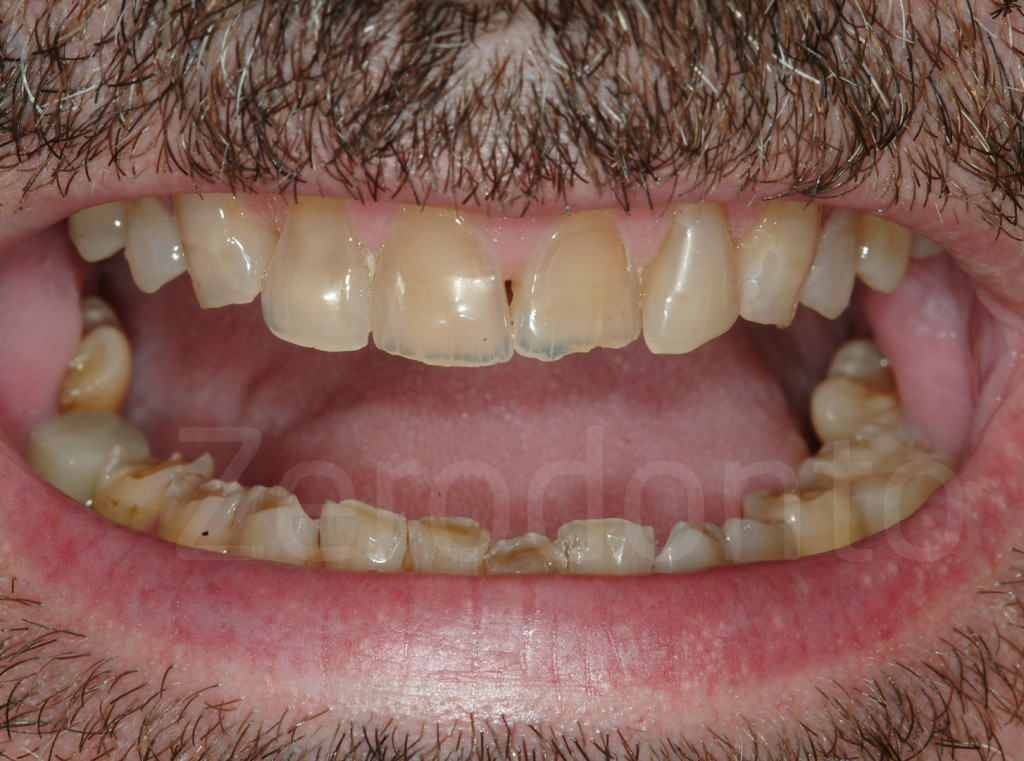
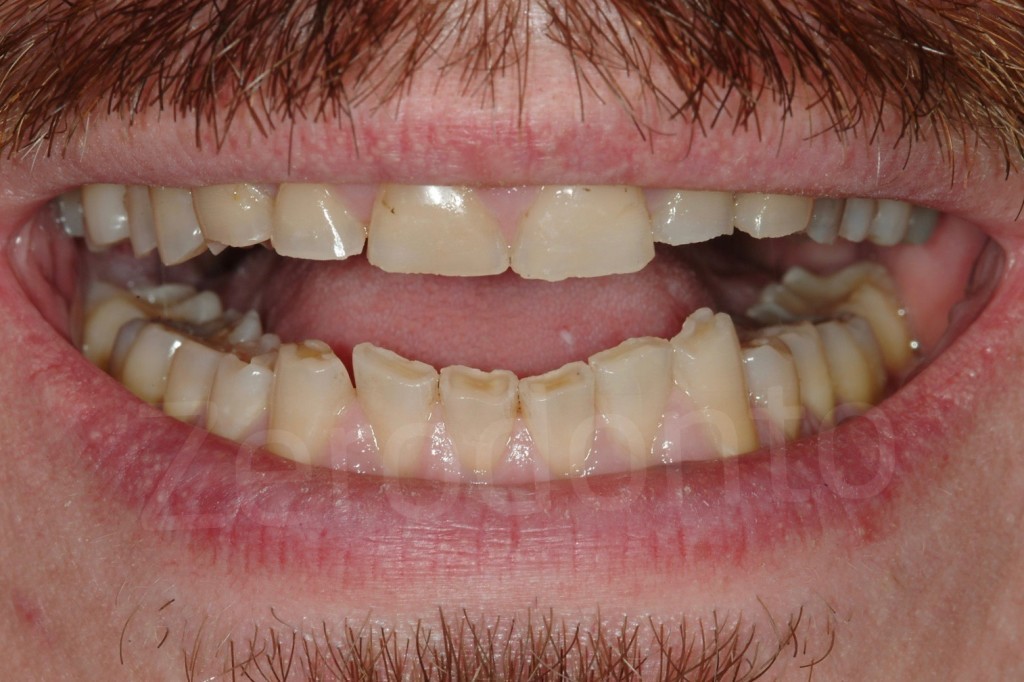
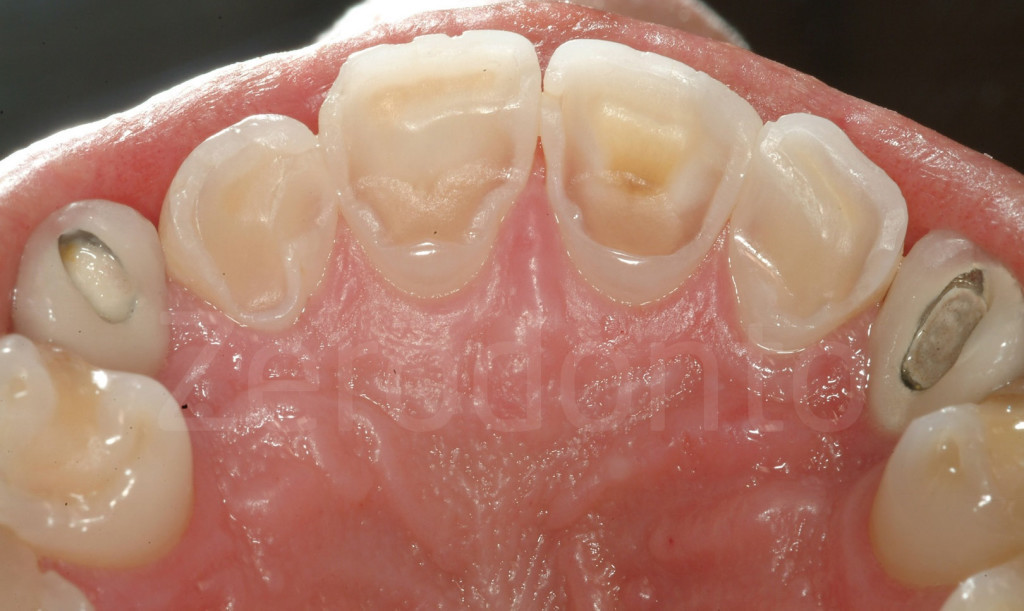
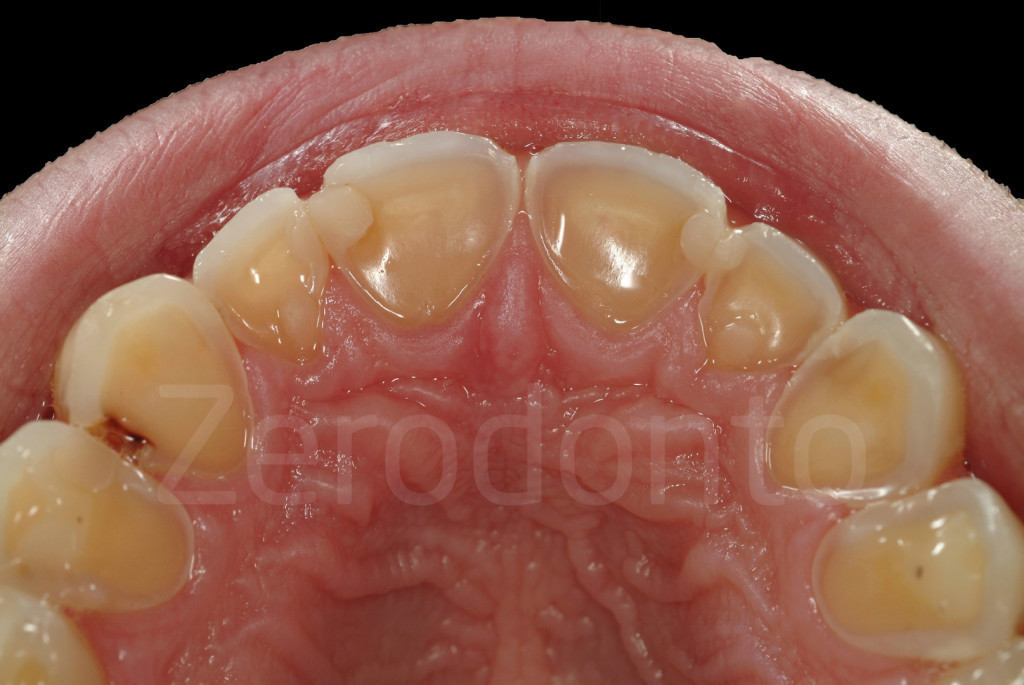
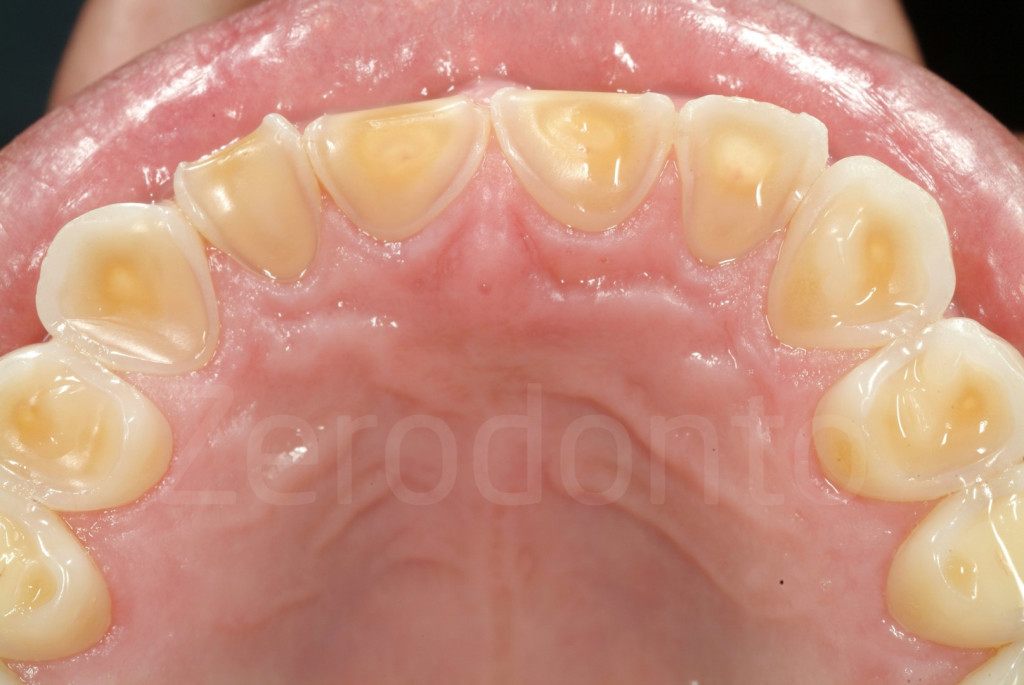
Fig 7-11: Nei casi di grave erosione dentale, l’aspetto palatale dei denti mascellari è spesso compromesso; dopo la perdita dello smalto, la dentina esposta è soggetta ad un deterioramento accelerato, che porta ad una morfologia accentuatamente concava e non di rado ad un indebolimento e alla frattura dei margini incisali.
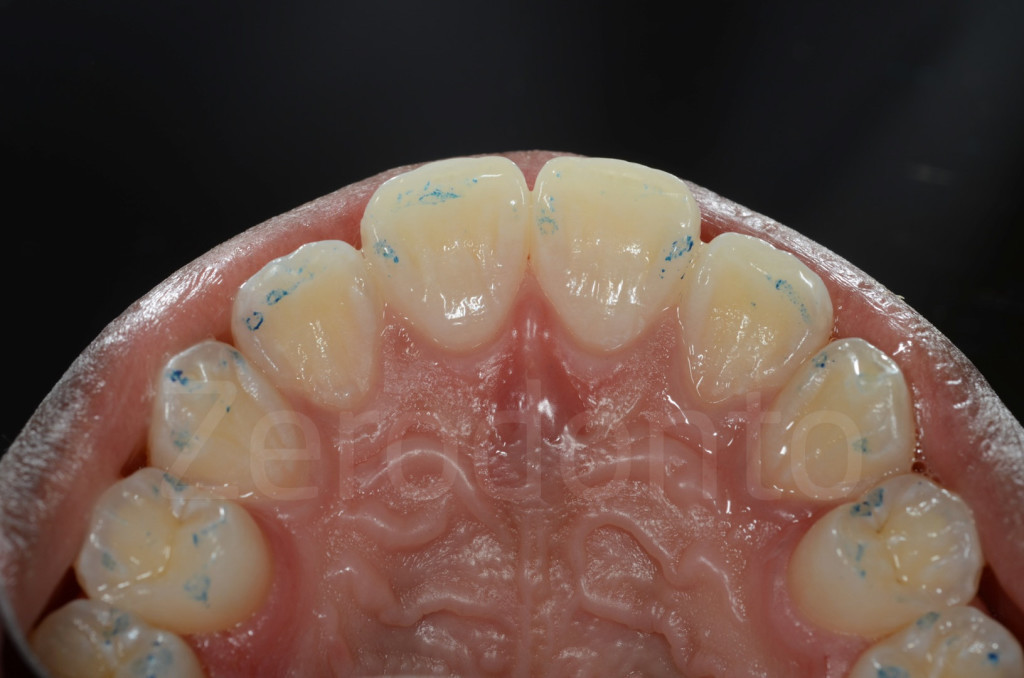
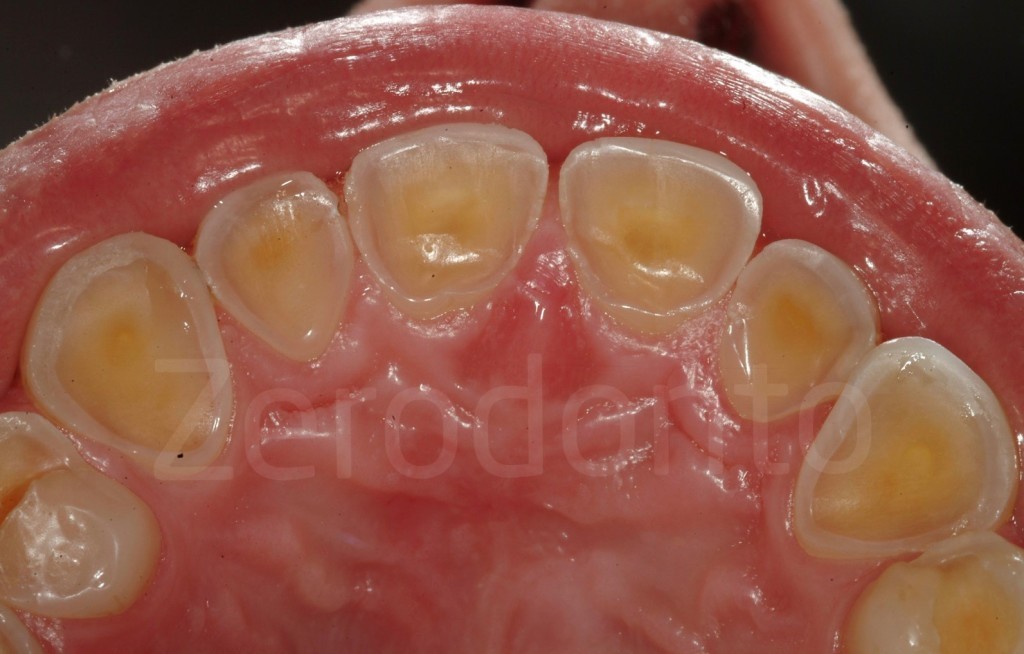
Fig. 12-13: Aspetto palatale di denti intatti ed erosi
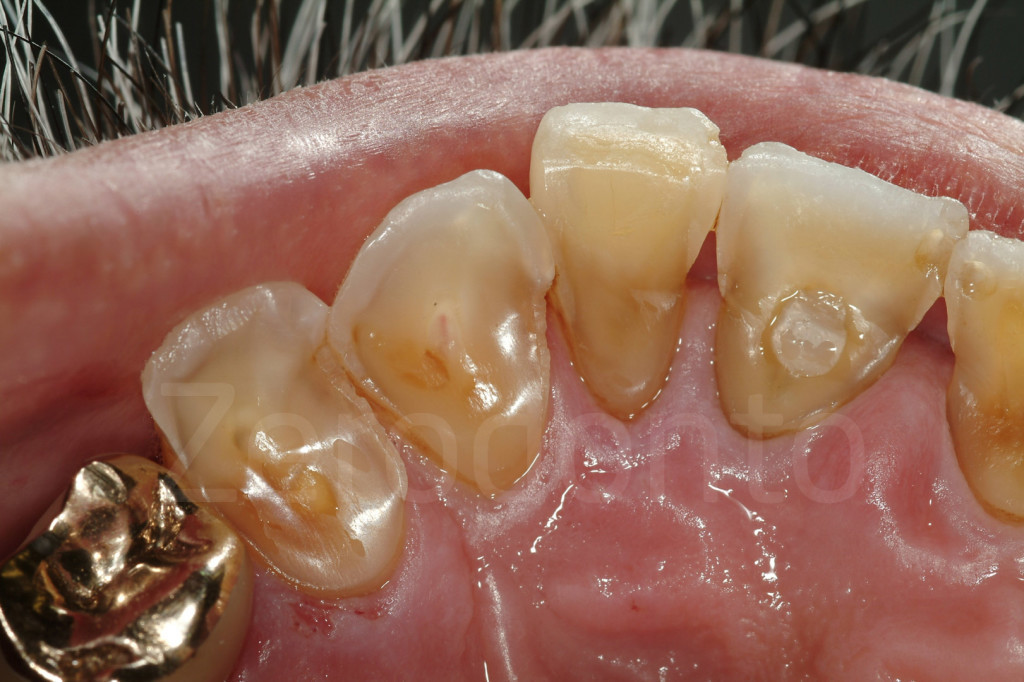
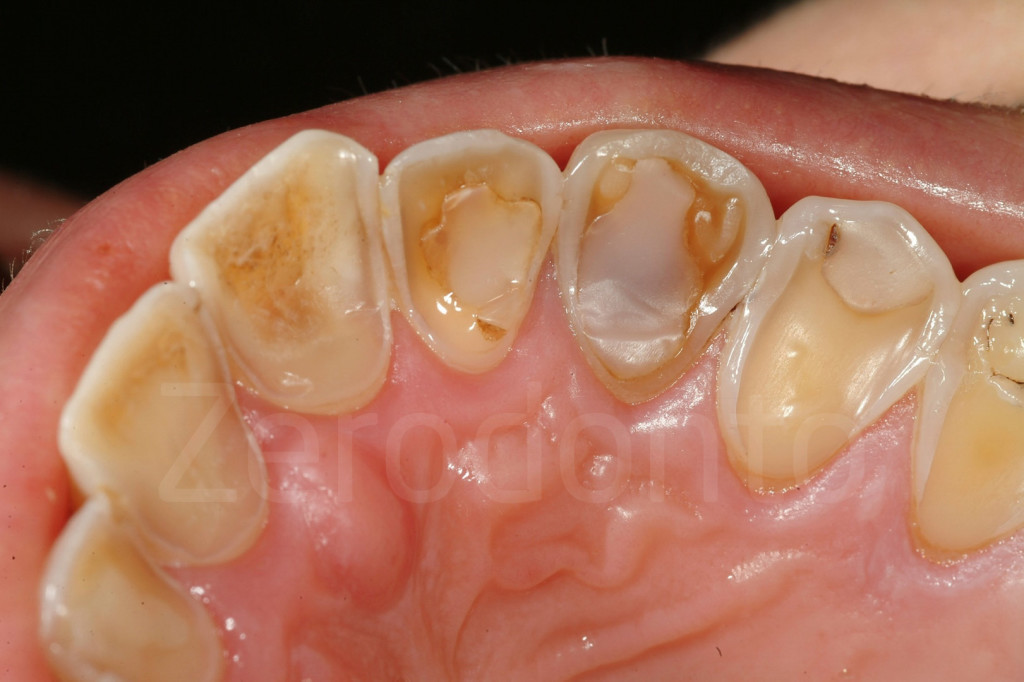
Fig. 14-15: Quando il danno palatale è severo, il rischio di perdere la vitalità della polpa diventa molto alto, come in questi pazienti
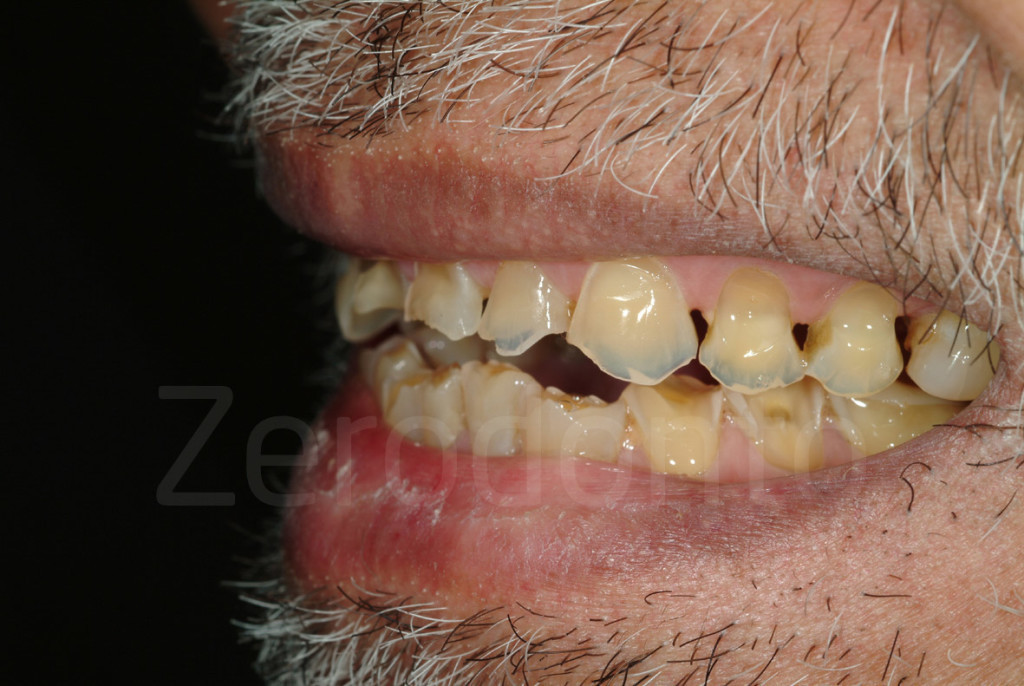
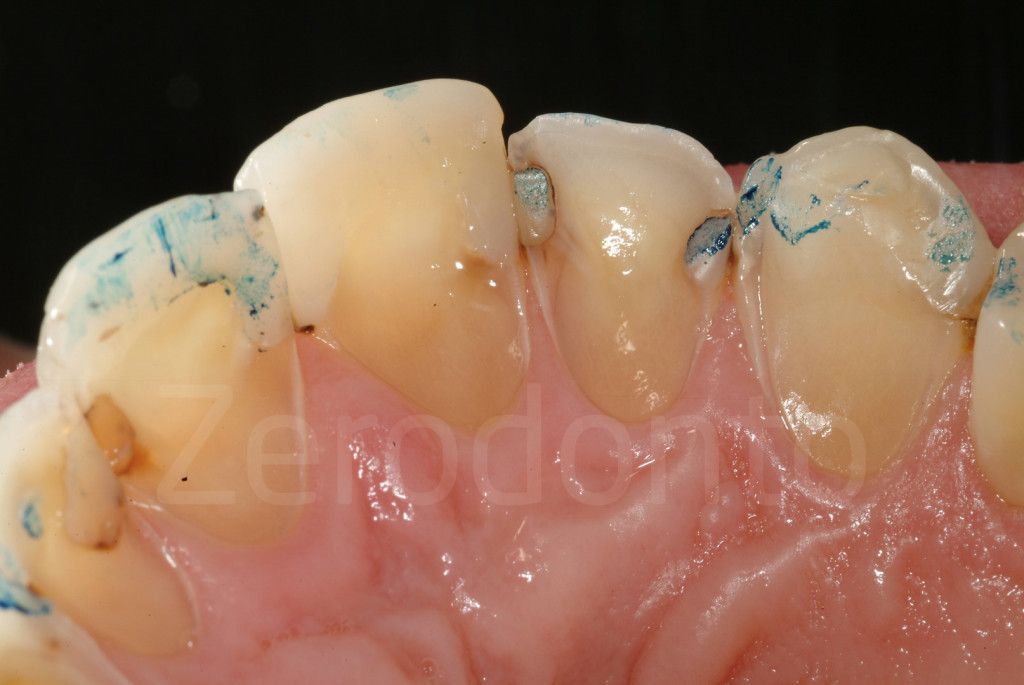
Fig. 16-17: In caso di erosione il danno ai denti non ha correlazione con in punti di contatto dei denti antagonisti al livello cervicale
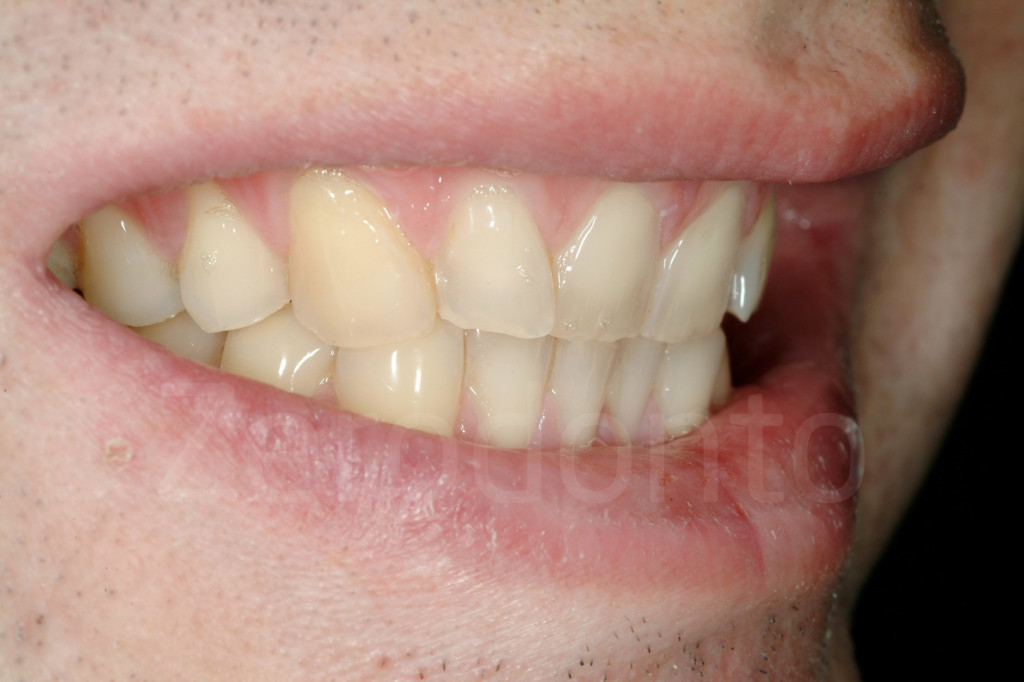
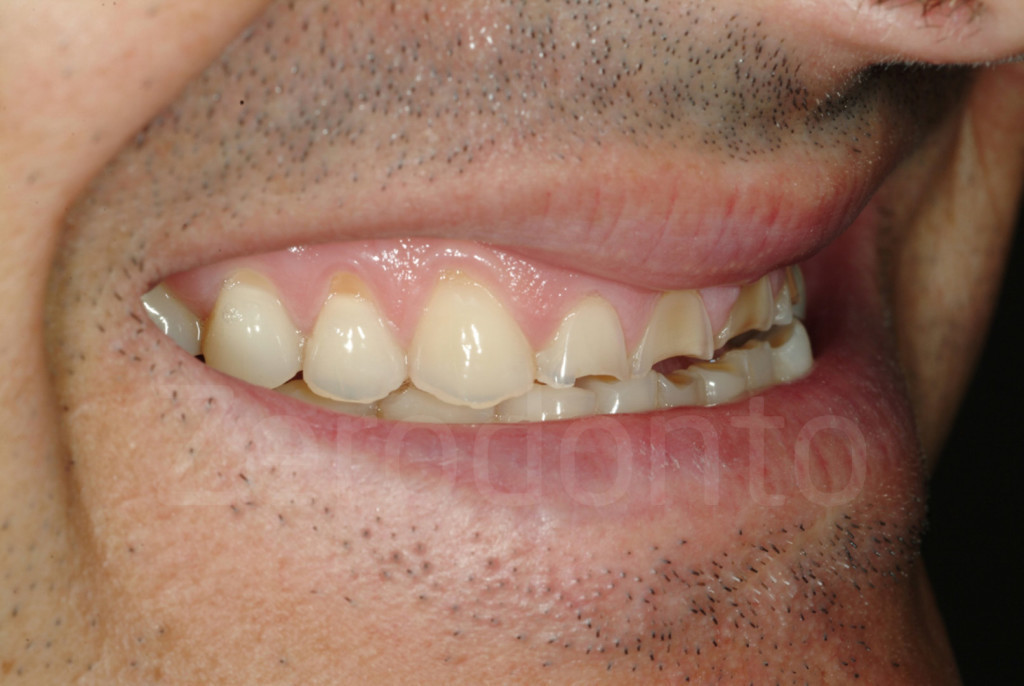
Fig. 18-19: Due pazienti affetti da erosione dentale che mostrano i progressivi danni ai margini incisali, una volta che questi ultimi sono stati indeboliti
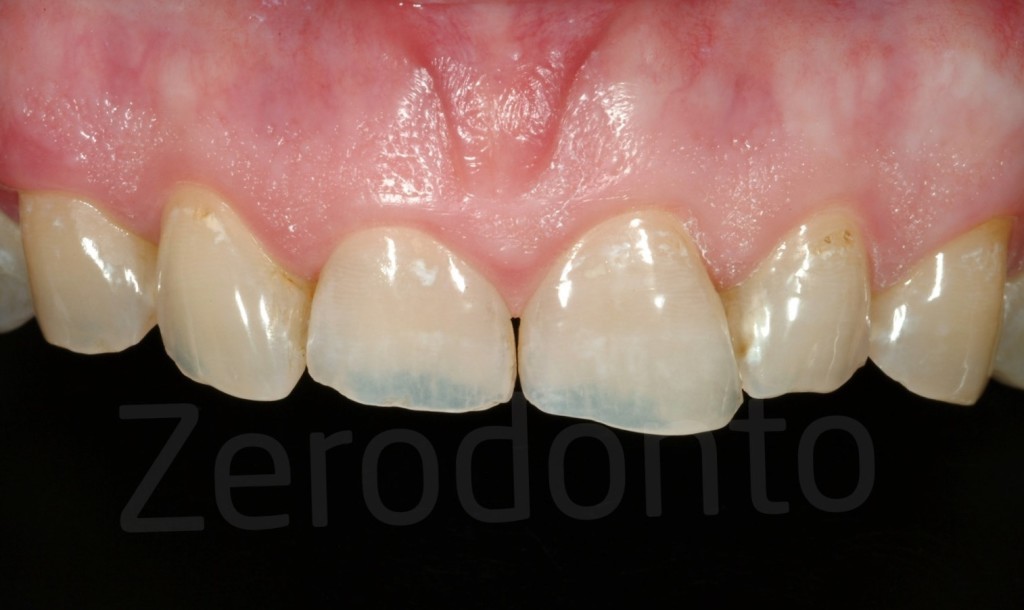
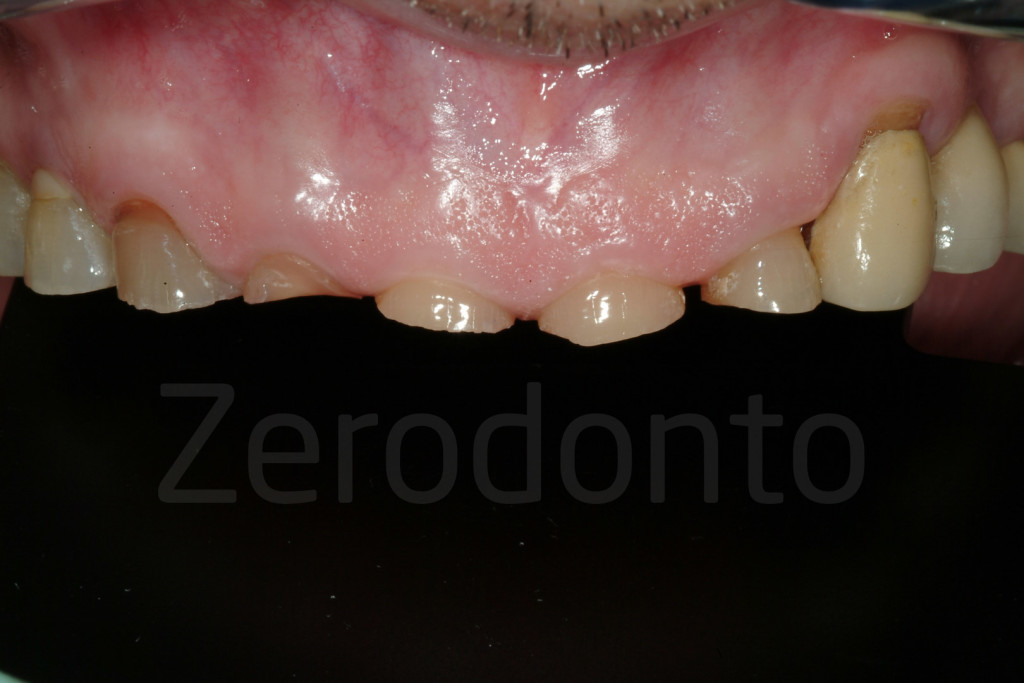
Fig 20-21: Senza terapia i margini incisali danneggiati tendono progressivamente a disgregarsi
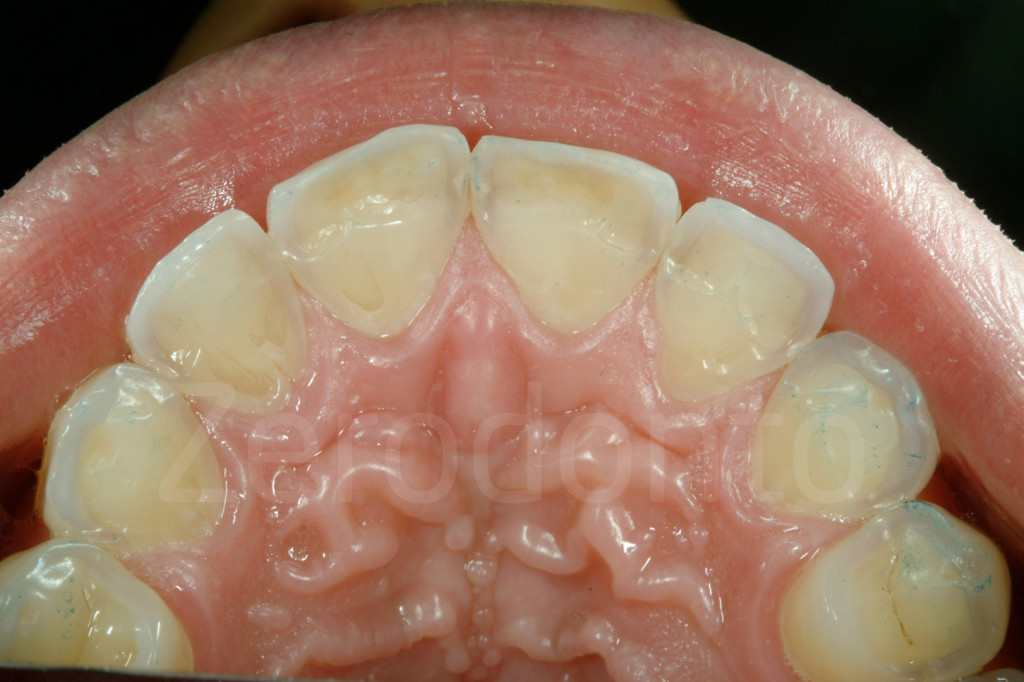
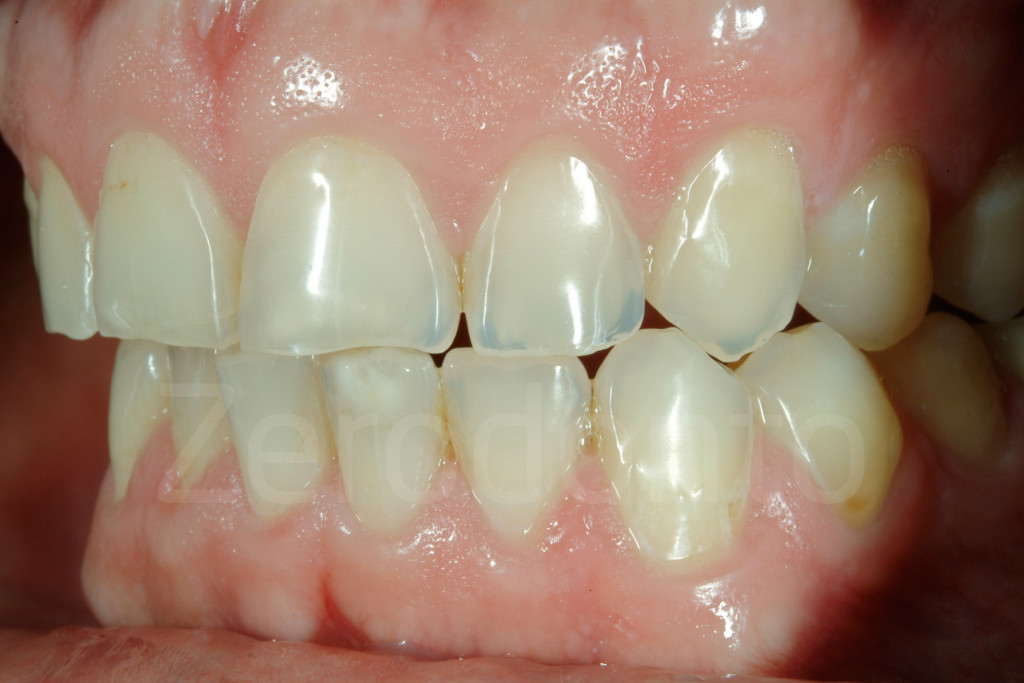
Fig 22-23: Stadi iniziali dell’erosione dentale. I margini incisali si assottigliano e le aree della dentina sono esposte, soprattutto al livello del contatto coi denti antagonisti.
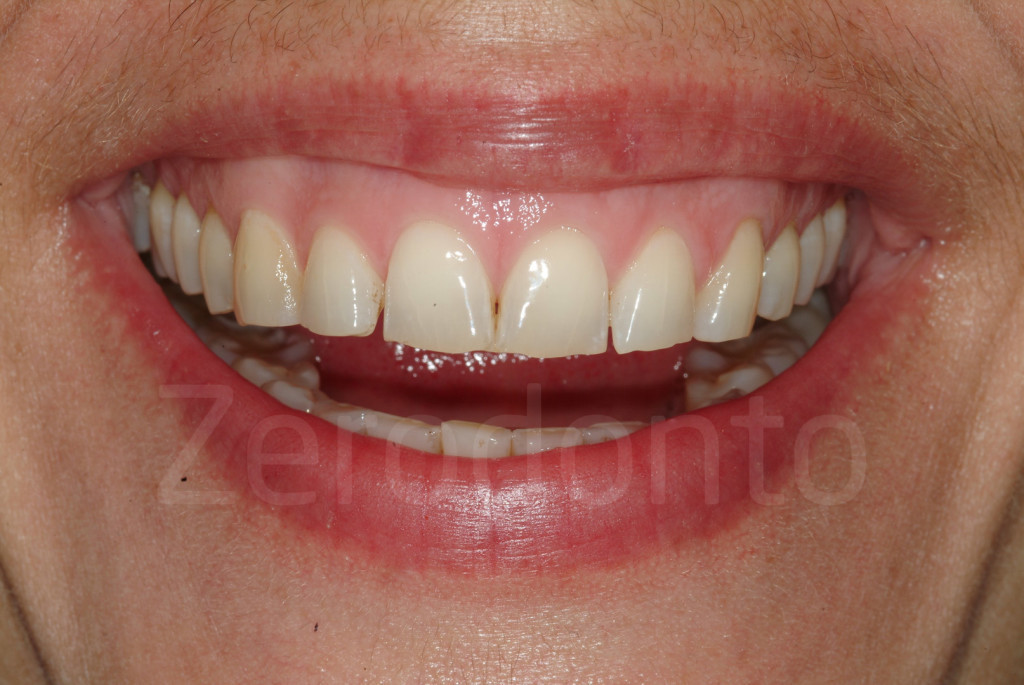
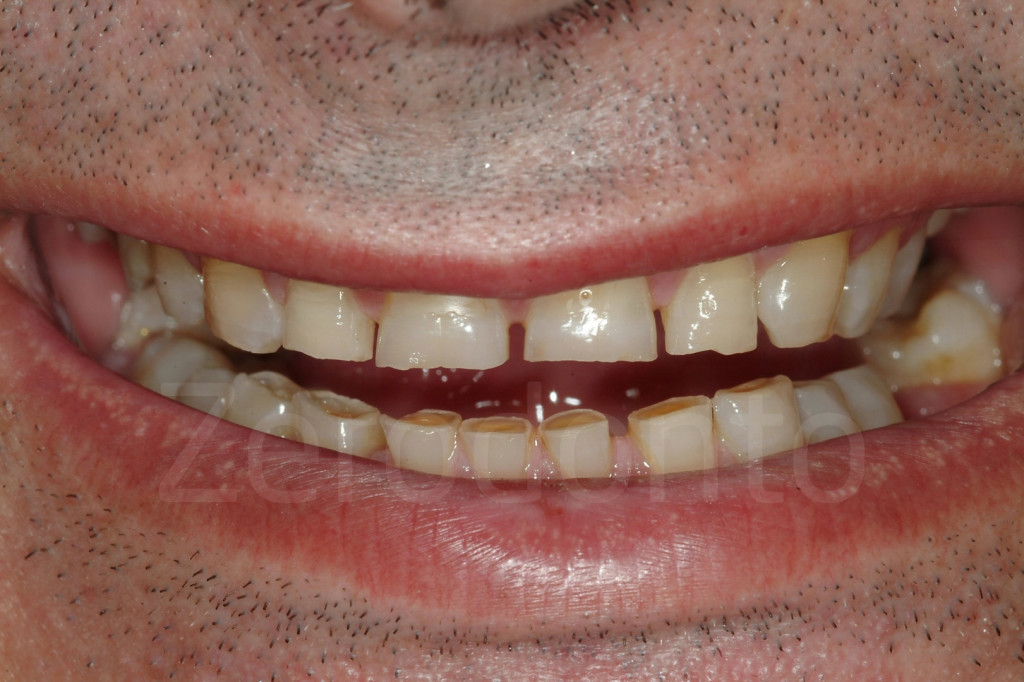
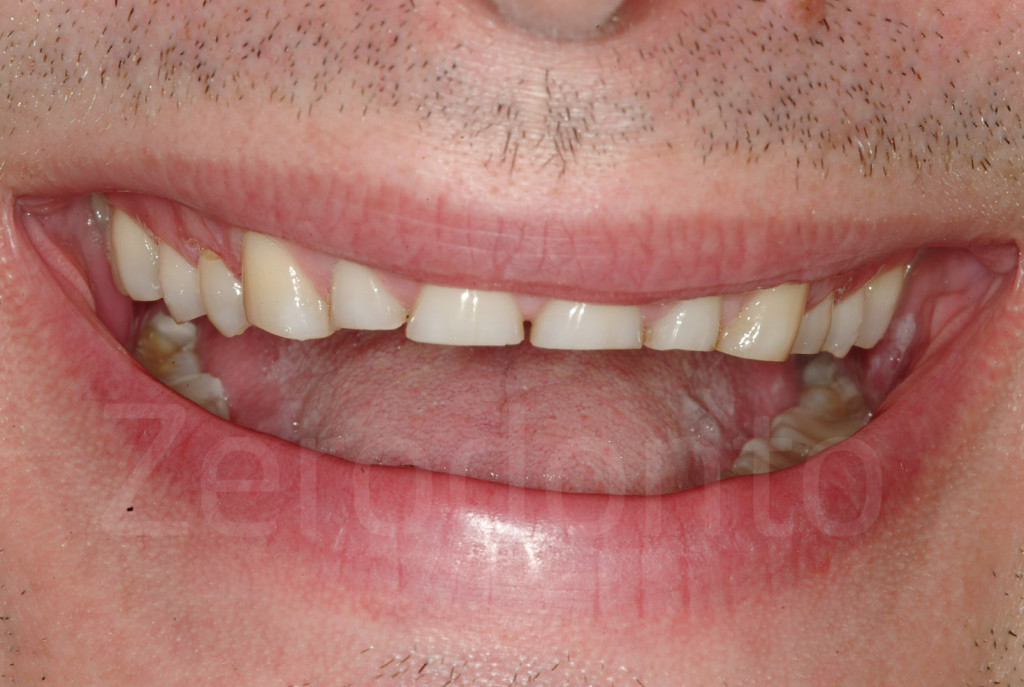 Fig 24-26: Quando i margini incisali sono danneggiati, ma presentano un aspetto regolare, si può anche sospettare che la causa del danno sia l’attrito
Fig 24-26: Quando i margini incisali sono danneggiati, ma presentano un aspetto regolare, si può anche sospettare che la causa del danno sia l’attrito
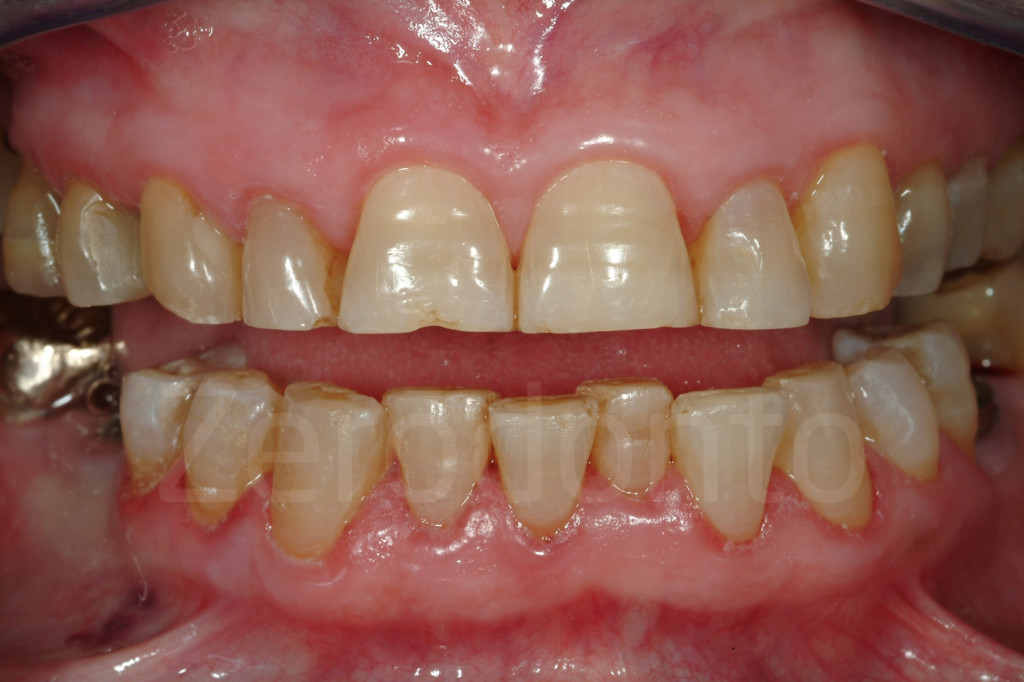
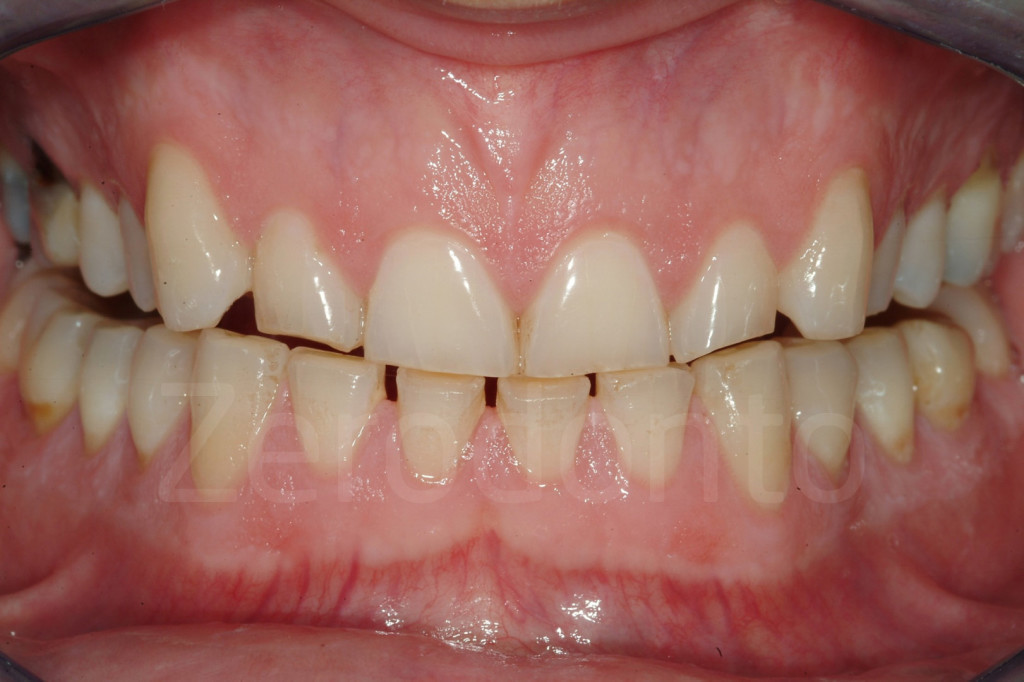
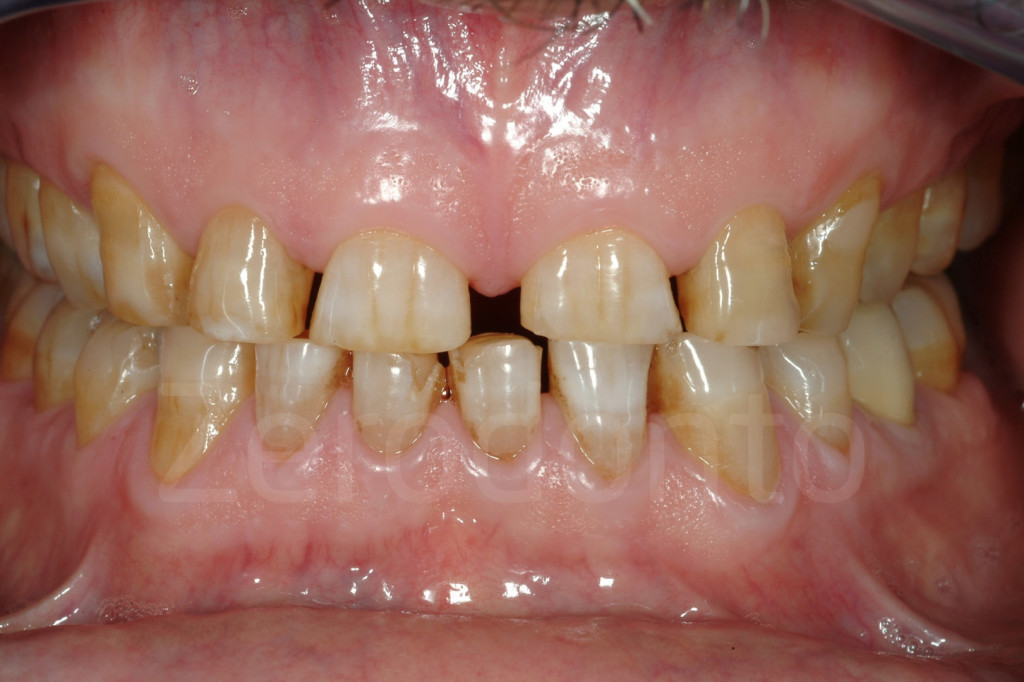
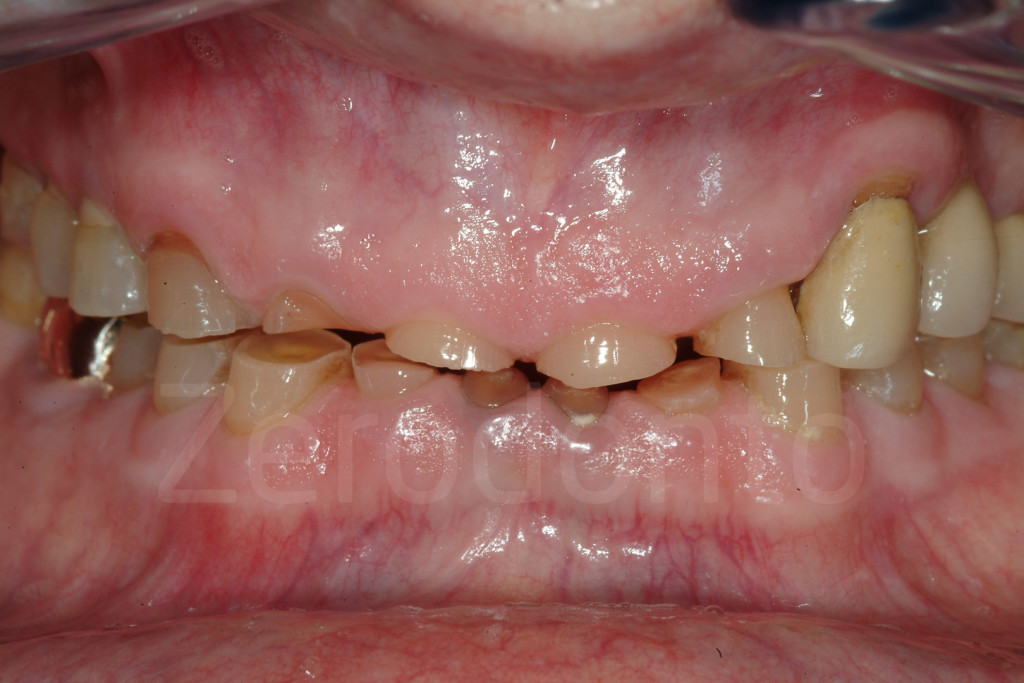
Fig 27- 30: Pazienti affetti da abitudini parafunzionali (bruxismo)
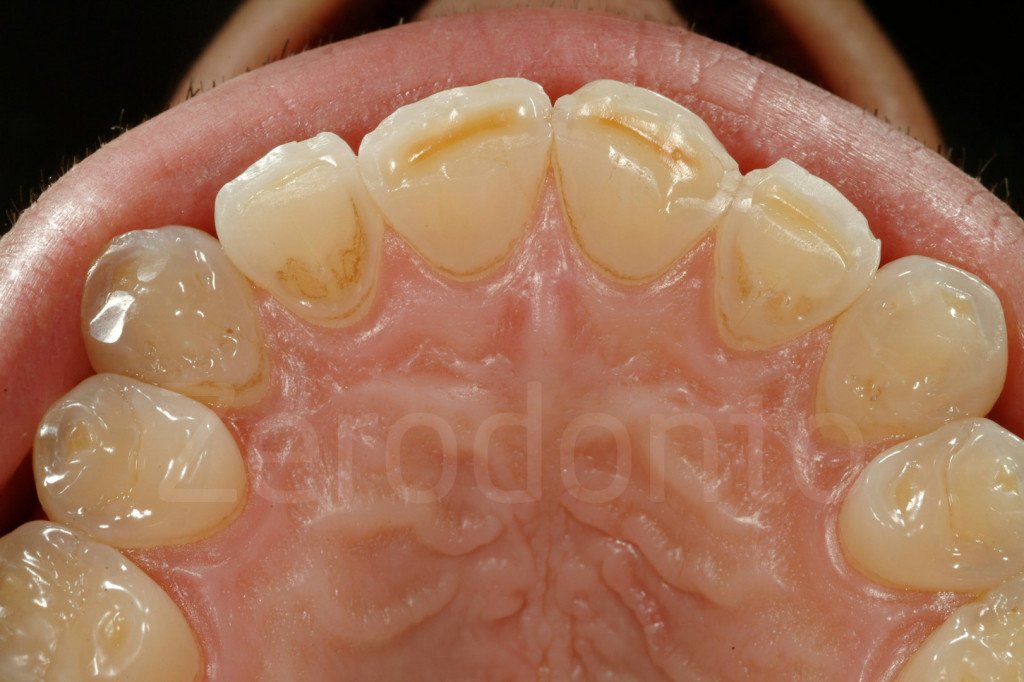
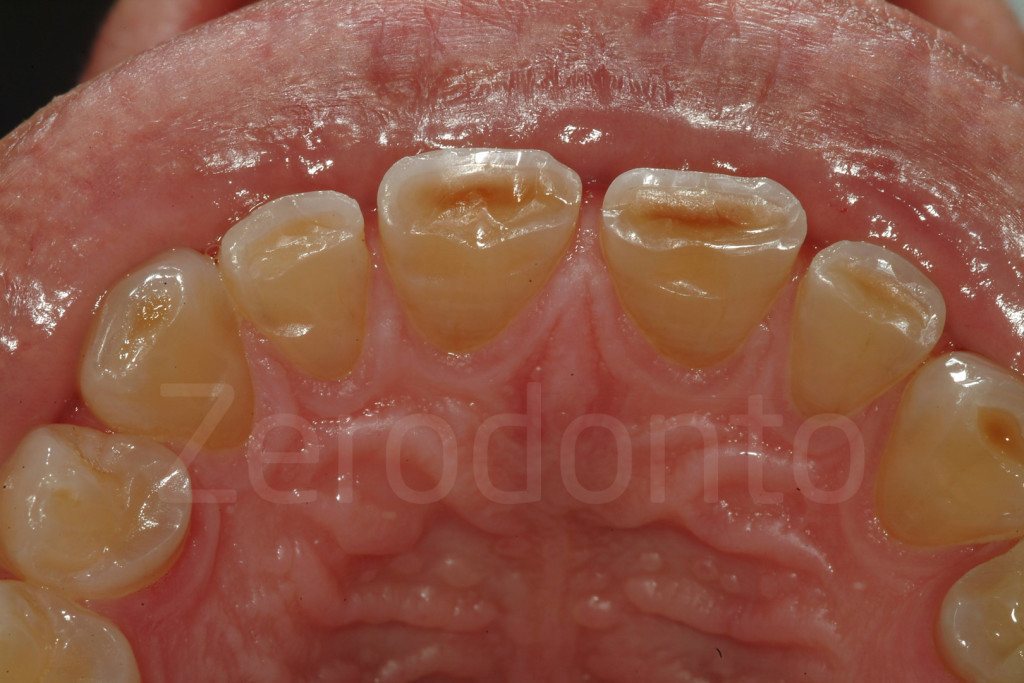
Fig 31-32: Aspetto palatale di pazienti affetti da bruxismo. Il danno è limitato ai margini incisali. Il terzo medio e il terzo cervicale sono intatti.
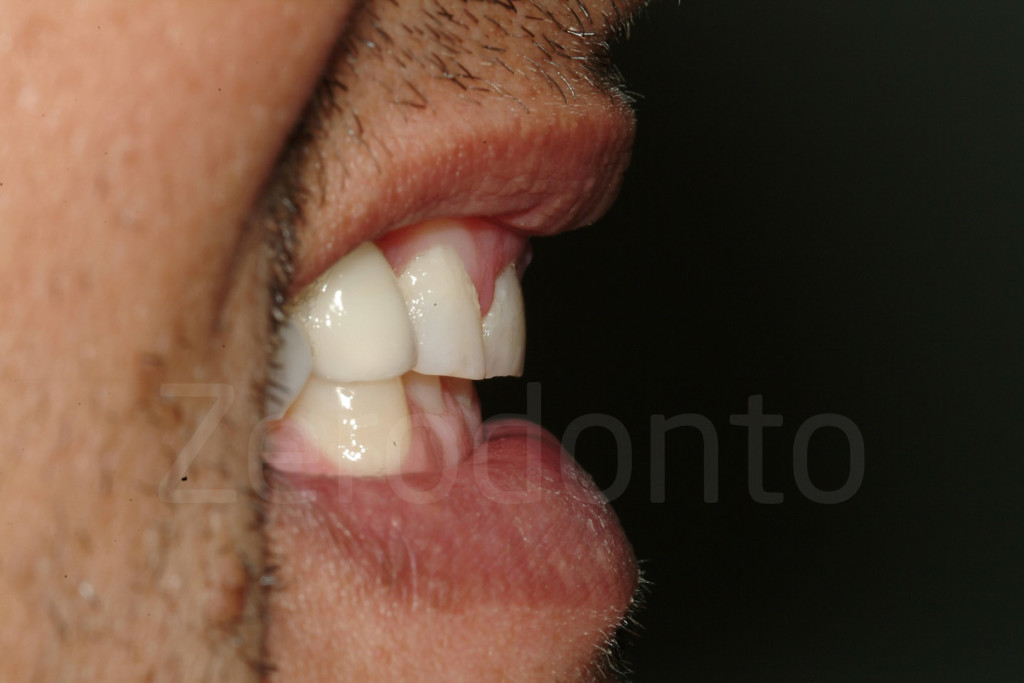
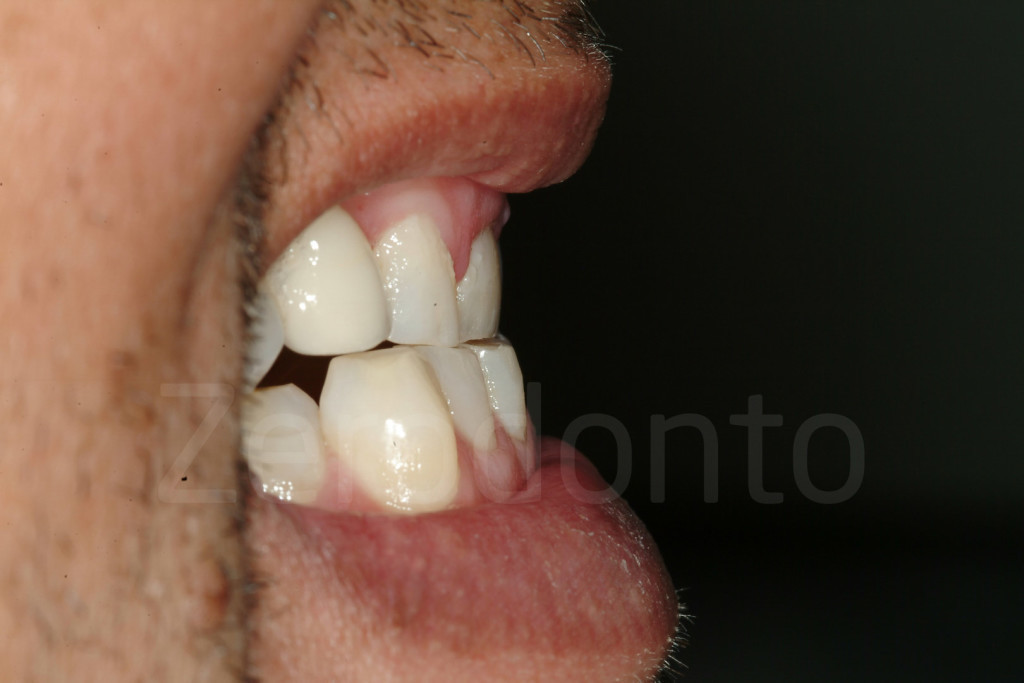
Fig 33-34: Se si sospettano dinamiche di attrito, il dottore dovrebbe chiedere al paziente di toccare i margini incisali dei denti antagonisti, per osservare se i danni da erosione coincidono
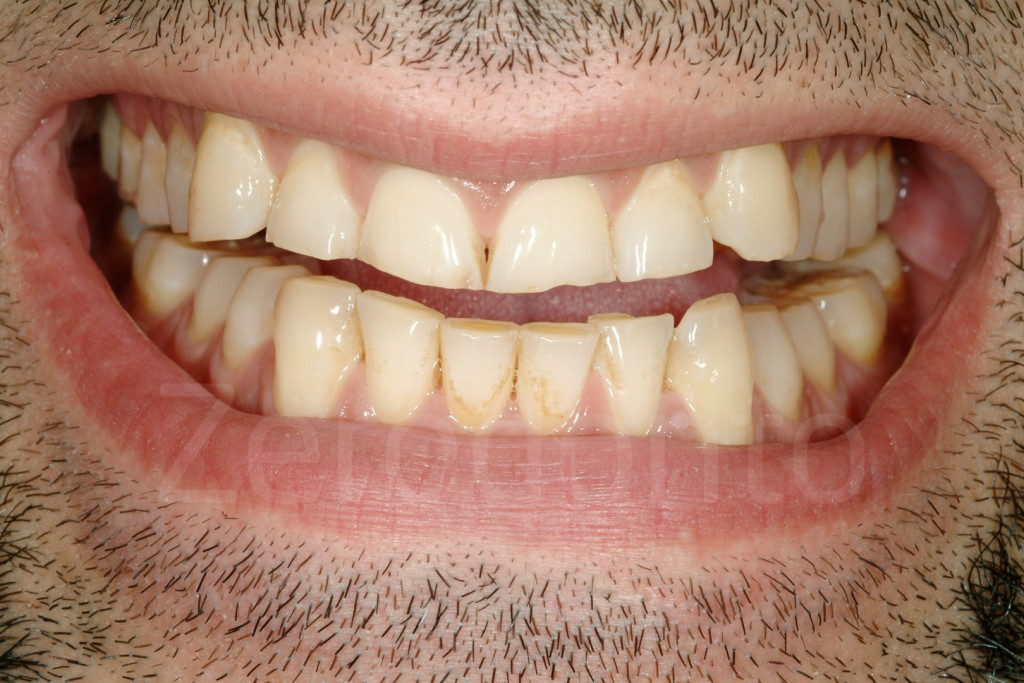
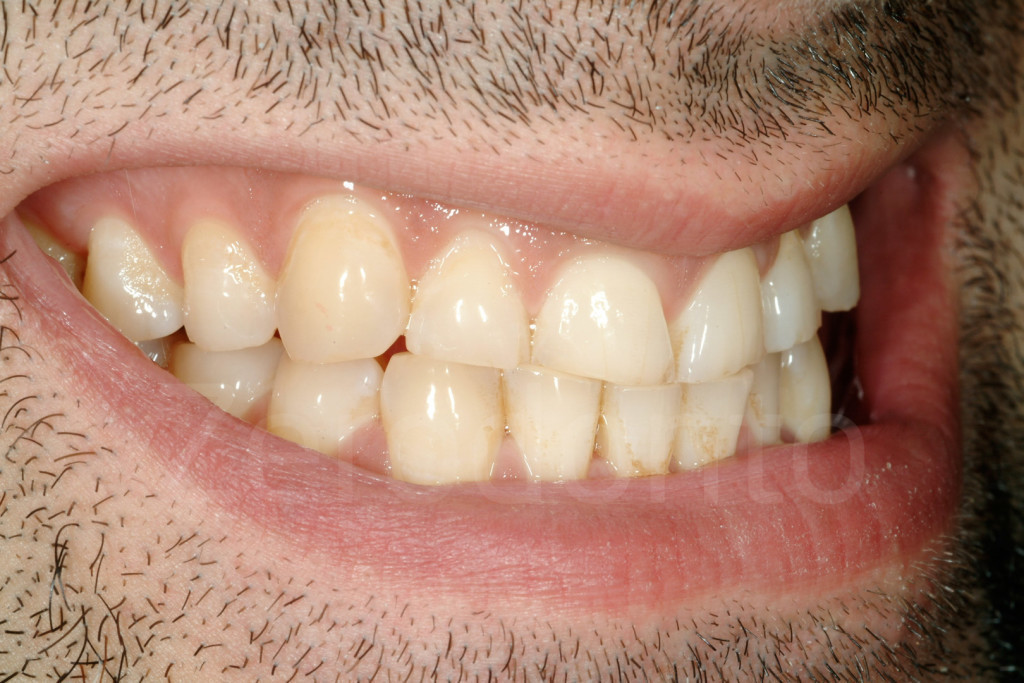
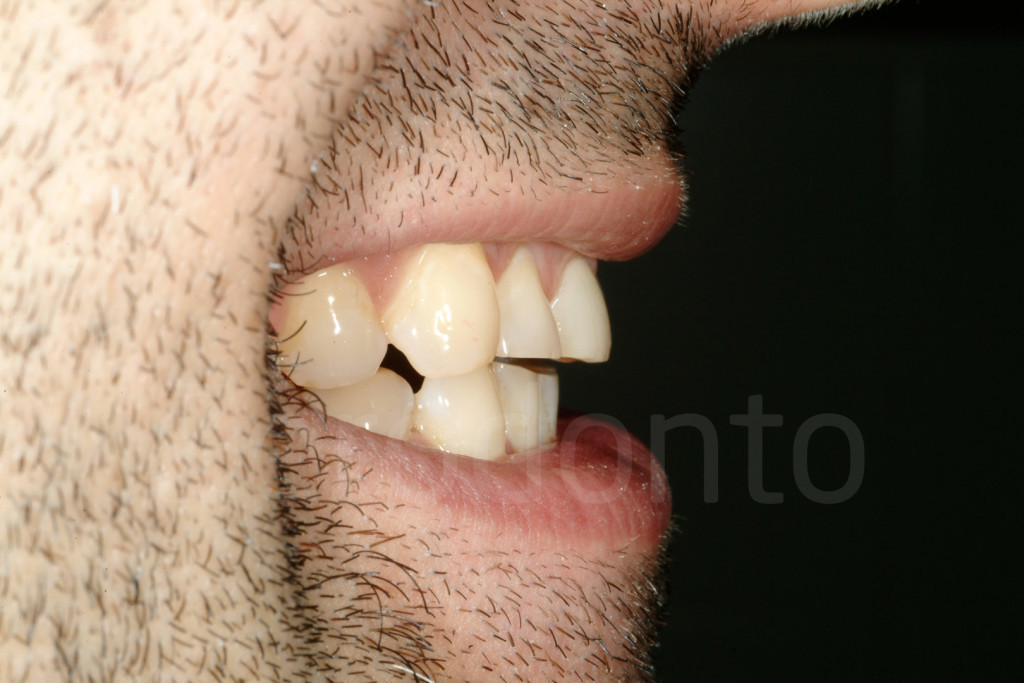
Fig 35-37: Paziente di 25 anni affetto da abitudine parafunzionale (bruxismo). I margini incisali si stavano disgregando a causa dell’abitudine di mantenere in contatto gli incisivi (attrito).

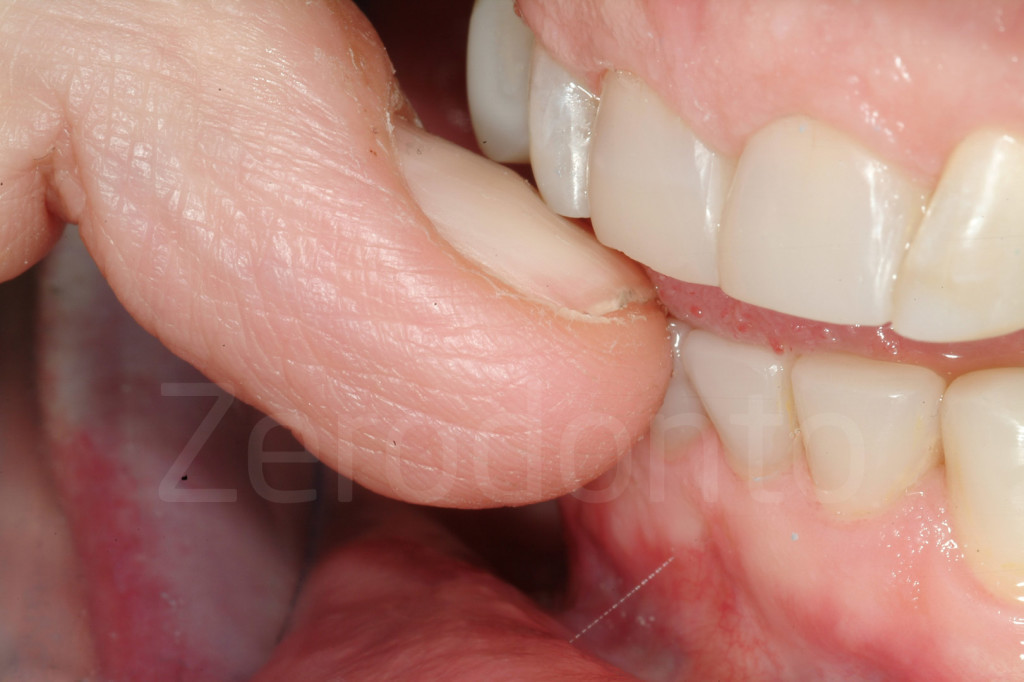
Fig 38-39: L’abitudine parafunzionale di mordersi le unghie è una di quelle che può portare danni ai margini incisali intatti o al fallimento dei restauri sugli stessi
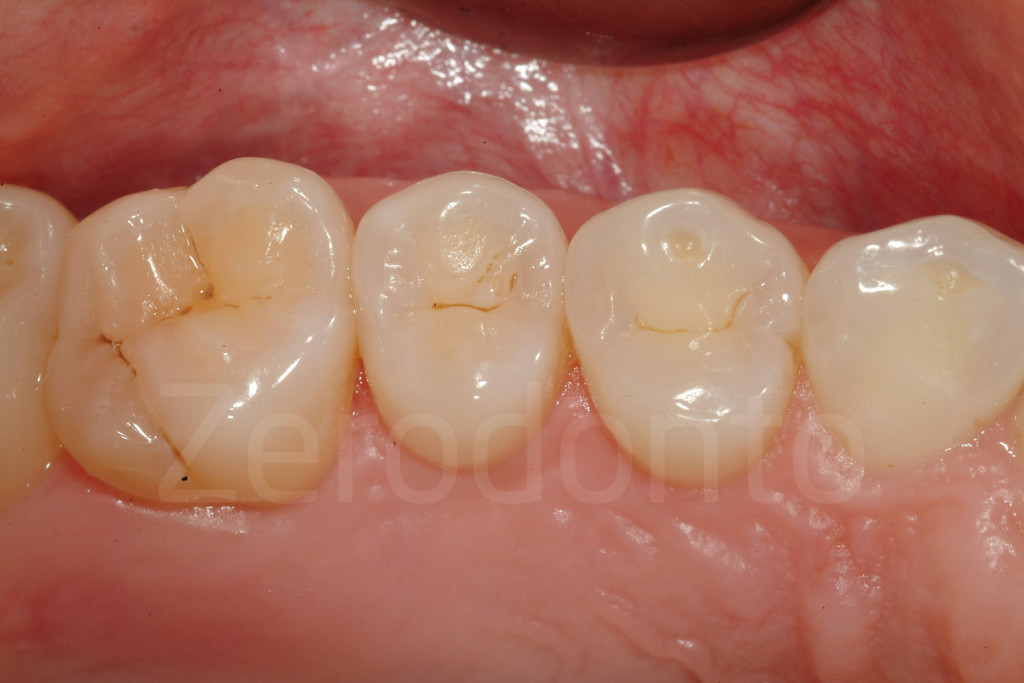
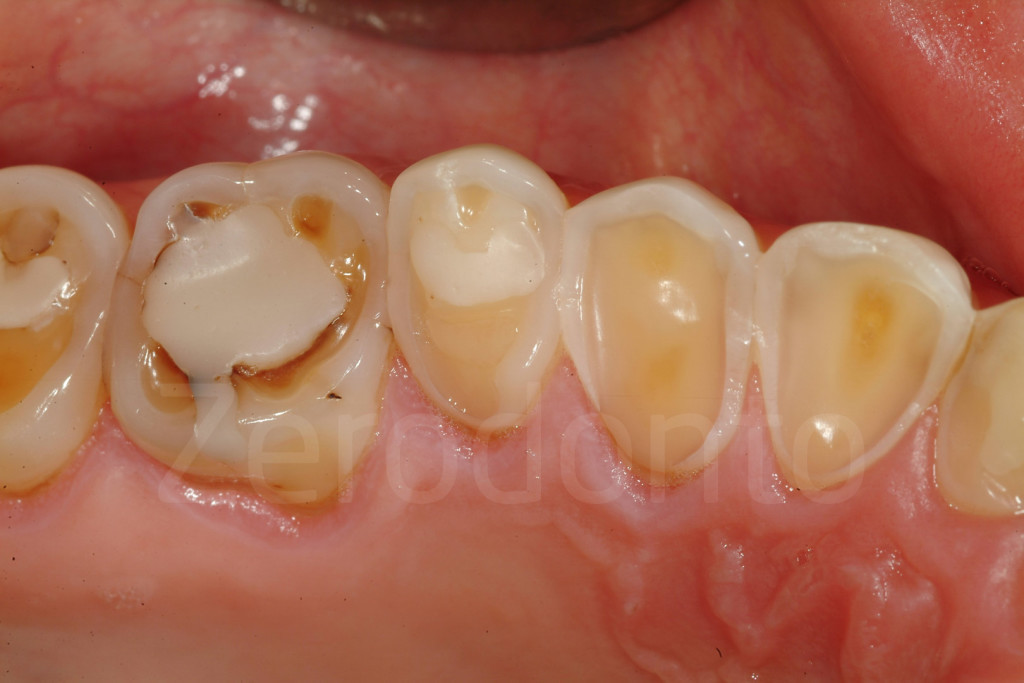
Fig 40-41: Denti intatti ed erosi in pazienti della stessa età
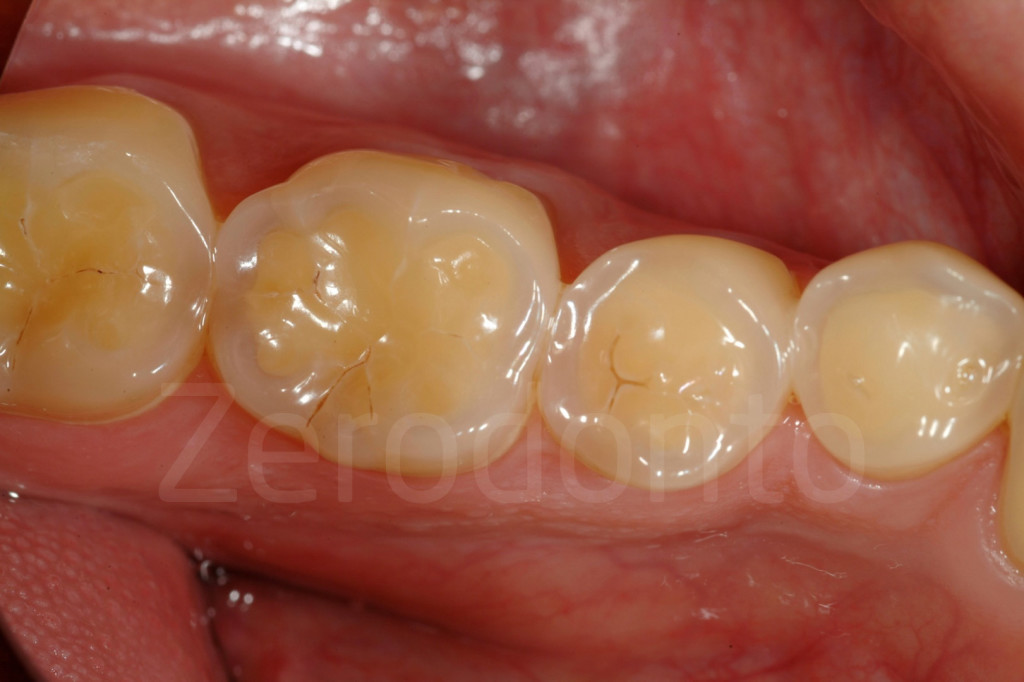
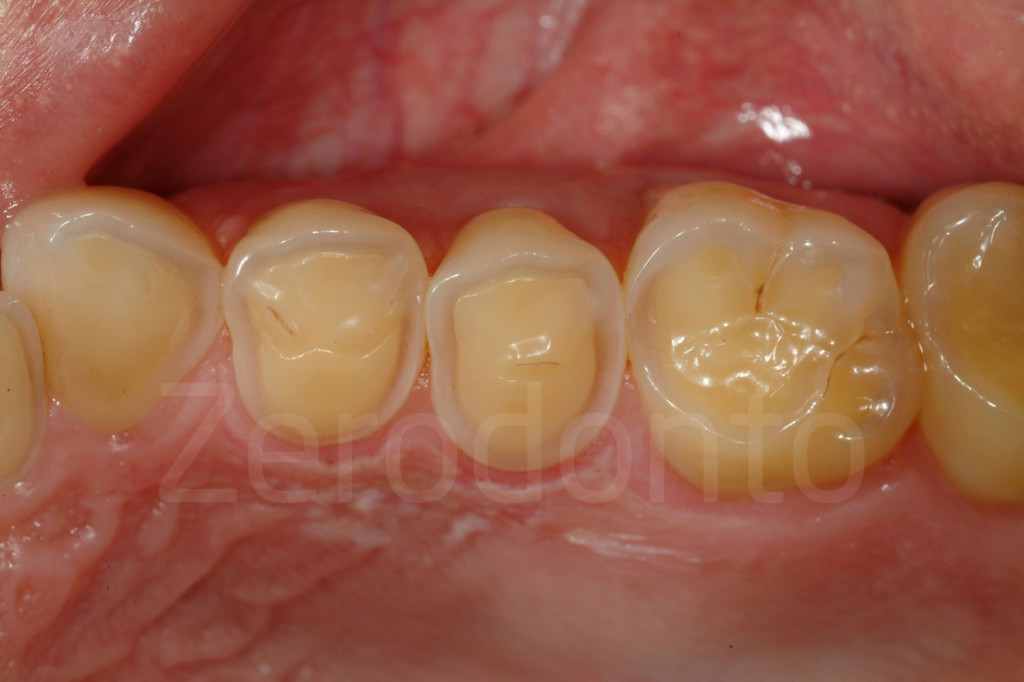
Fig 42-43: Tipico aspetto di superfici occlusali affette da erosione dentale. Da notare il colore giallo della dentina esposta e l’anello esterno di smalto.
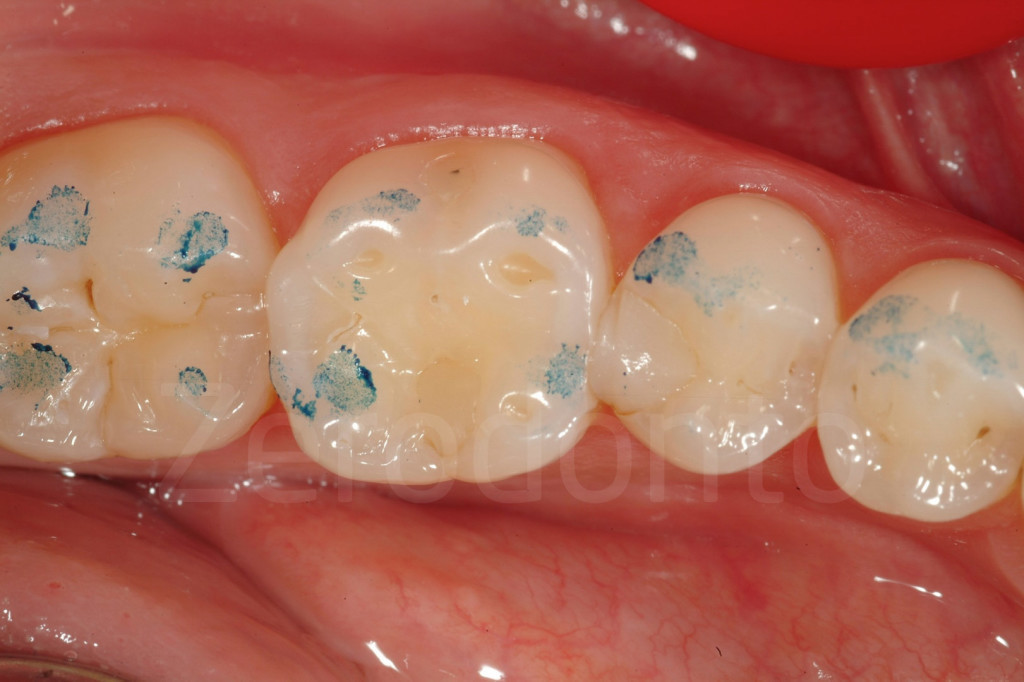
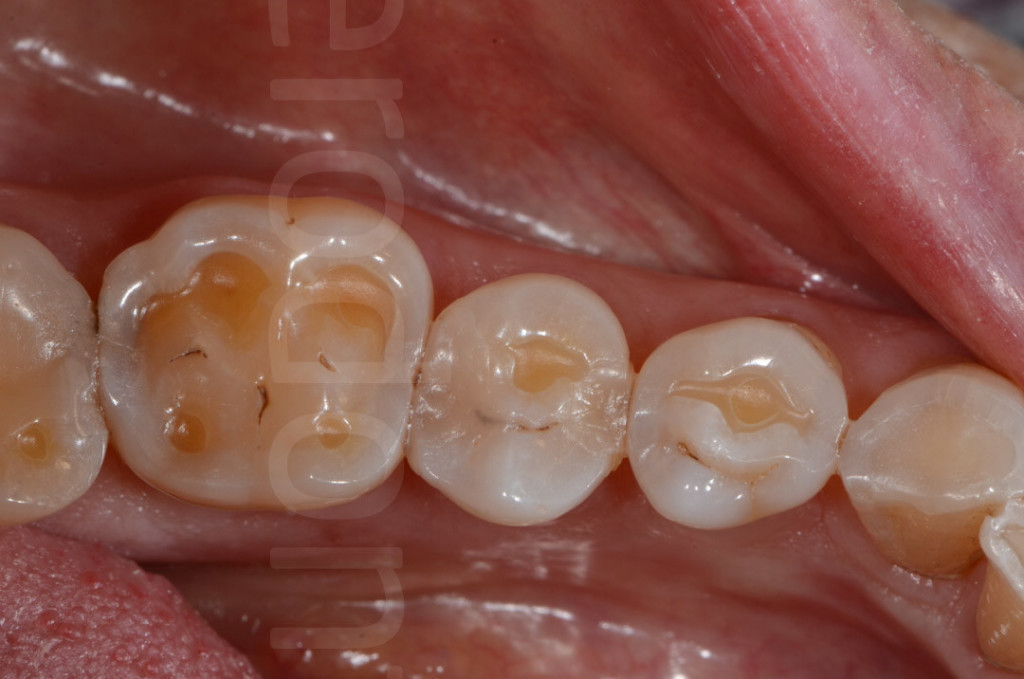
Fig 44-45: Aspetto occlusale di denti affetti da diversi gradi di usura per attrito. L’erosione dentale può anch’essa essere presente, accelerando il peggioramento.
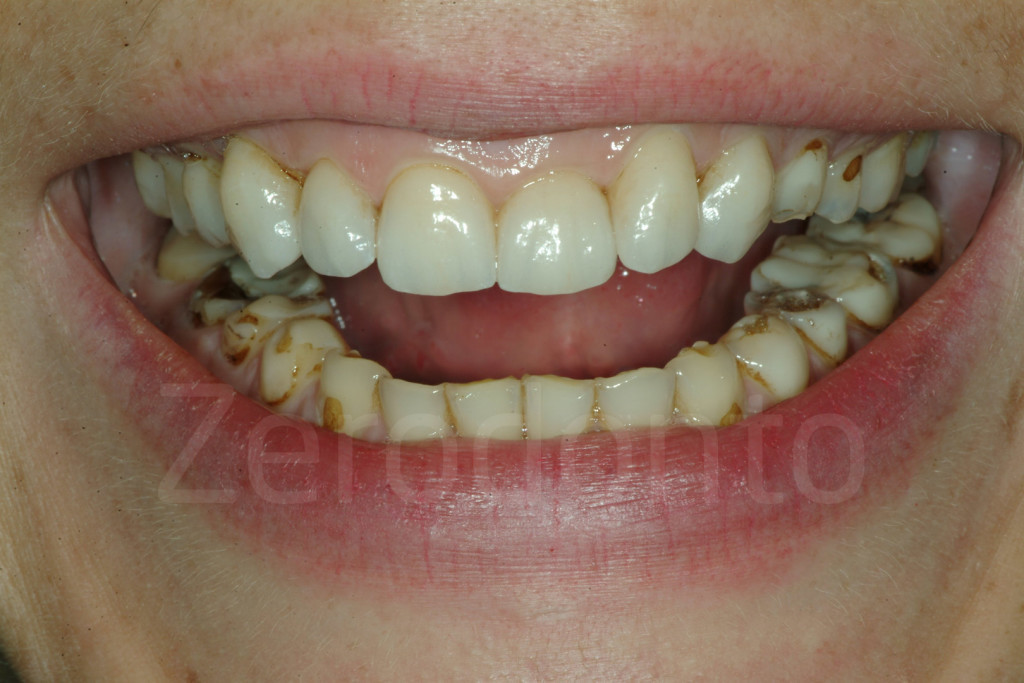
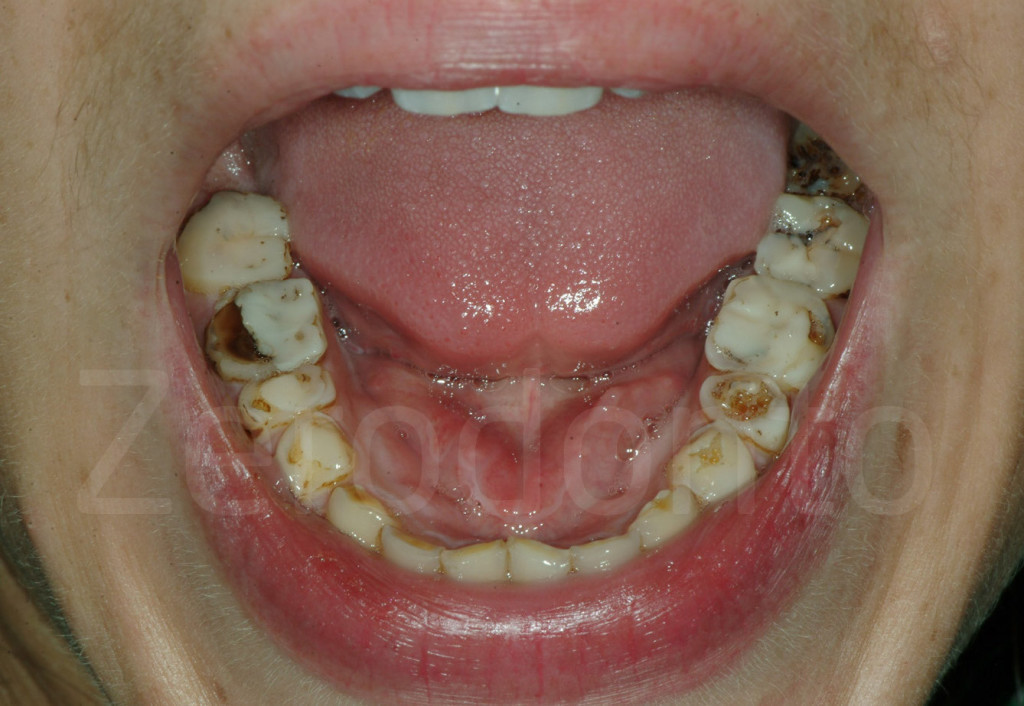
Fig 46-47: Riabilitazione parziale. paziente di 25 anni affetto da grave erosione dentale. I sei denti mascellari frontali sono stati trattati con delle corone, i denti posteriori sono stati esclusi dal trattamento. La richiesta estetica è stata soddisfatta, ma il supporto posteriore risultava instabile, con un elevato rischio di usura dei posteriori a causa della dentina esposta.

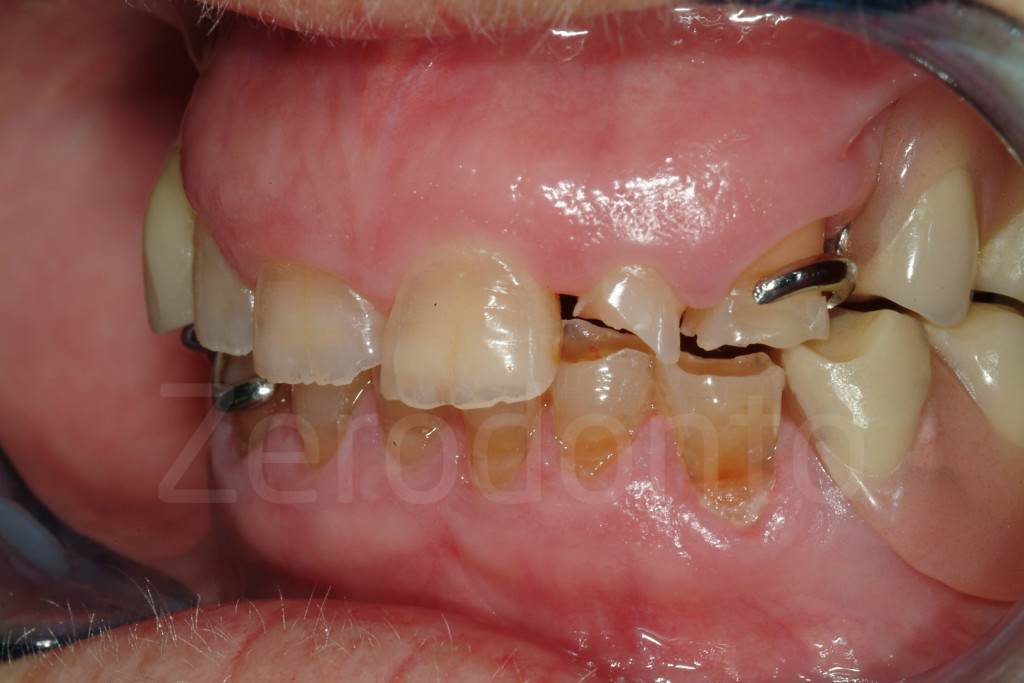
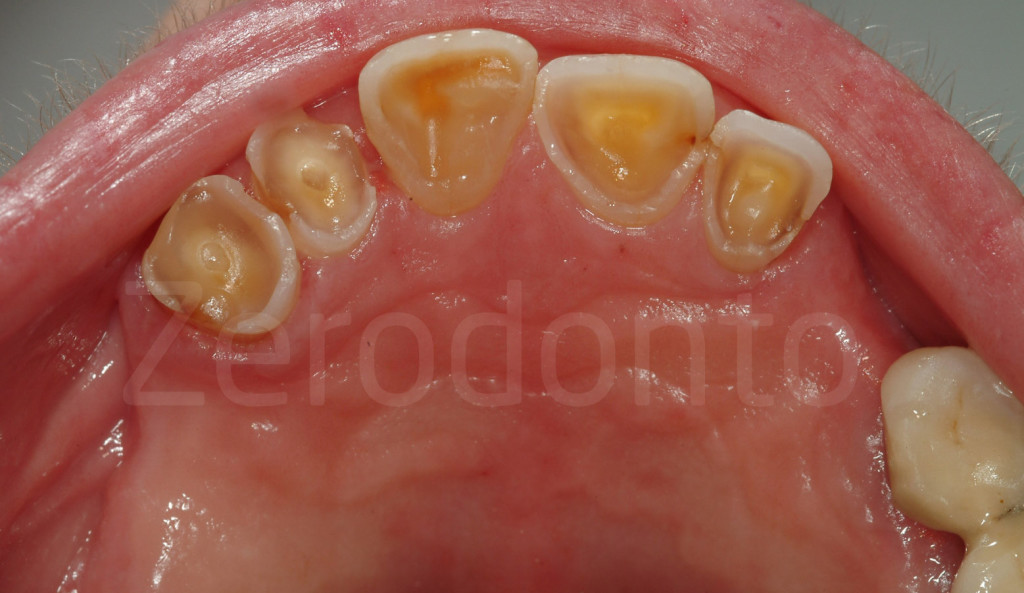
Fig 48-50: Riabilitazione parziale. Paziente di 70 anni con grave erosione dei denti mascellari anteriori. La protesi parziale era stata creata senza restaurare i denti anteriori danneggiati.
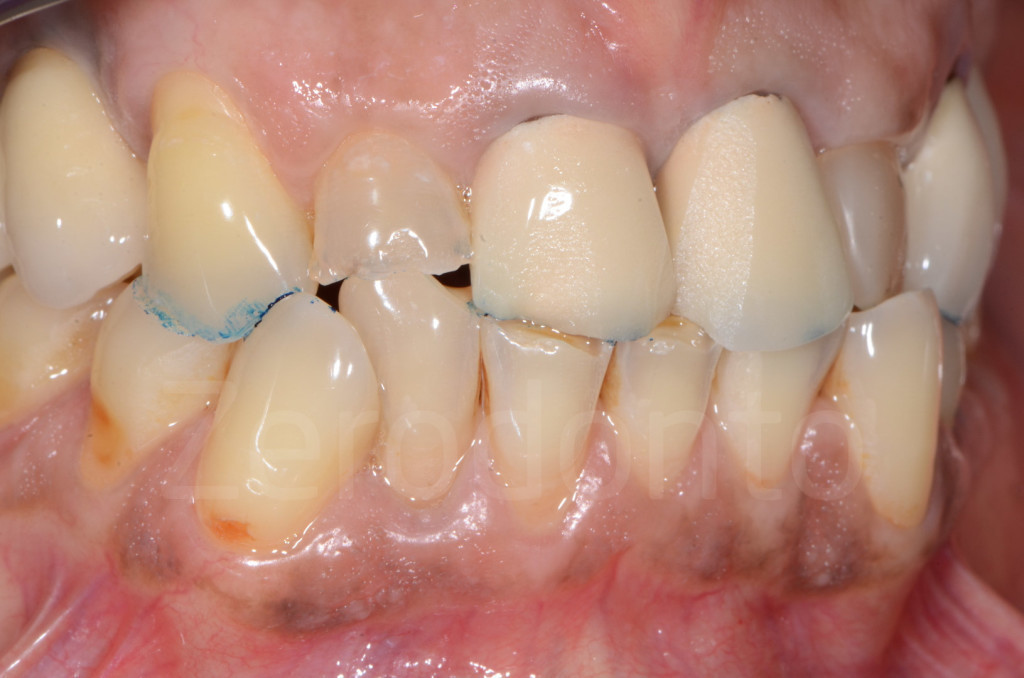
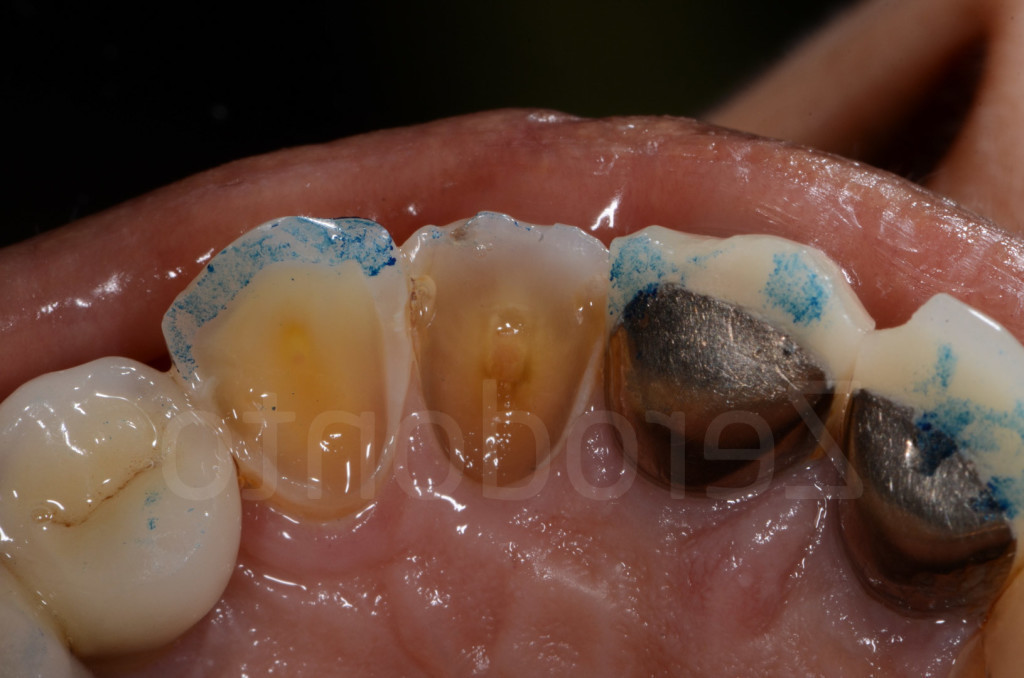
Fig 51-52: Riabilitazione parziale. Paziente di 65 anni affetto da grave erosione dentale. I due incisivi centrali erano stati devitalizzati e restaurati con corone, mentre gli altri anteriori superiori non sono stati trattati.
Per ottenere la massima conservazione della struttura del dente ed avere risultati estetici e funzionali più prevedibili, un concetto innovativo è stato sviluppato più di 10 anni fa presso l’Università di Ginevra: la tecnica 3-STEP. Tre passaggi di laboratorio si alternano con tre passaggi clinici, consentendo al clinico ed all’odontotecnico di interagire costantemente durante la pianificazione e l’esecuzione di una riabilitazione totale di tipo adesivo ed additivo.
Fig 53: I tre articoli che mostrano la tecnica sono stati pubblicati dall’European Journal of Esthetic Dentistry nel 2008
La tecnica 3-STEP è un approccio strutturato per ottenere una riabilitazione completa adesiva con il risultato più prevedibile, la quantità minima di preparazione del dente, e il più alto livello di accettazione del paziente. L’obiettivo di questa tecnica è quello di ripristinare temporaneamente un dentatura compromessa ad una nuova DVO, attuando direttamente restauri in composito posteriori. Con un supporto posteriore stabile, i denti anteriori possono successivamente essere ripristinati facilmente, ancora una volta utilizzando un approccio adesivo. Una volta che i contatti anteriori e una guida anteriore vengono ristabiliti, la sostituzione delle resine composite posteriori provvisorie può iniziare. A causa della presenza dei compositi posteriori provvisori, la riabilitazione completa può essere pianificata con un approccio a quadranti. Il ripristino di un paziente in quadranti ha enormi vantaggi pratici sia per il paziente e sia per il medico, dal momento che sono necessari meno appuntamenti. Non occorrono inoltre iniezioni multiple di anestetico né impronte complete complesse. Poiché la parte controlaterale della bocca garantisce una occlusione stabile, i pazienti avvertono più confort durante tutta la fase di trattamento attivo fino alla consegna dei restauri finali.
Primo Step: WaxUp mascellare vestibolare / mock-up e la valutazione del piano occlusale estetico.
Non realistiche aspettative dei pazienti sono spesso una controindicazione al trattamento odontoiatrico. Tuttavia, quello che sembra essere una aspettativa non realistica può in effetti essere una aspettativa mal espressa o l’aspettativa che viene frainteso dal medico. Anche quando vi è apparentemente comunicazione a tre perfetta (paziente / medico / tecnico), c’è sempre la possibilità di fraintendimenti, soprattutto quando si tratta di pazienti che sono abituati a vedersi con denti piccoli ed usurati. L’importanza di un risultato prevedibile che soddisfi sia il paziente sia il medico non può essere sottolineato abbastanza nel mondo di oggi, dei pazienti esteticamente esigenti. Sorprendentemente, molti medici ancora decidono il risultato estetico per i loro pazienti, e quindi il risultato incontra di rado le aspettative del paziente. Una strategia strutturata per ridurre al minimo tale “sconfitta estetica” è quello di dedicare tempo sufficiente per educare i pazienti circa le opzioni di trattamento e risultati attesi. Il primo passo della tecnica 3-STEP è concepito per garantire la visione del tecnico e del clinico per il restauro in programma sia un riflesso di veri desideri del paziente. Generalmente, all’inizio di una riabilitazione completa, il clinico fornisce al tecnico di laboratorio delle impronte per sviluppare i modelli diagnostici e richiede una ceratura completa. Poiché ciascun parametro, come i bordi incisali, piano occlusale, ecc, può essere facilmente modificato, il cerare sia l’arcate mascellari e mandibolari allo stesso tempo può essere fuorviante. I clinici dovrebbero realizzare, infatti, che i tecnici di laboratorio spesso arbitrariamente decidono parametri fondamentali senza vedere i pazienti. Purtroppo, una decisione basata solo sui modelli diagnostici è estremamente rischiosa, dal momento che un restauro dentale che appare perfetto sul modello può essere clinicamente inadeguato.Un metodo per garantire che tutti siano sulla stessa linea di pensiero è l’uso di un mock-up, una tecnica che permette di anticipare la forma finale dei denti in bocca. Diversi autori hanno già proposto l’uso di un mock-up per i restauri di denti anteriori.Nei casi di gravi distruzioni generalizzate della dentatura, un mock-up di soli sei denti anteriori potrebbe essere fuorviante, dal momento che i denti appariranno disarmonici con i denti posteriori non restaurati. Invece, un mock-up che coinvolge tutti i denti mascellari può essere un approccio più appropriato.
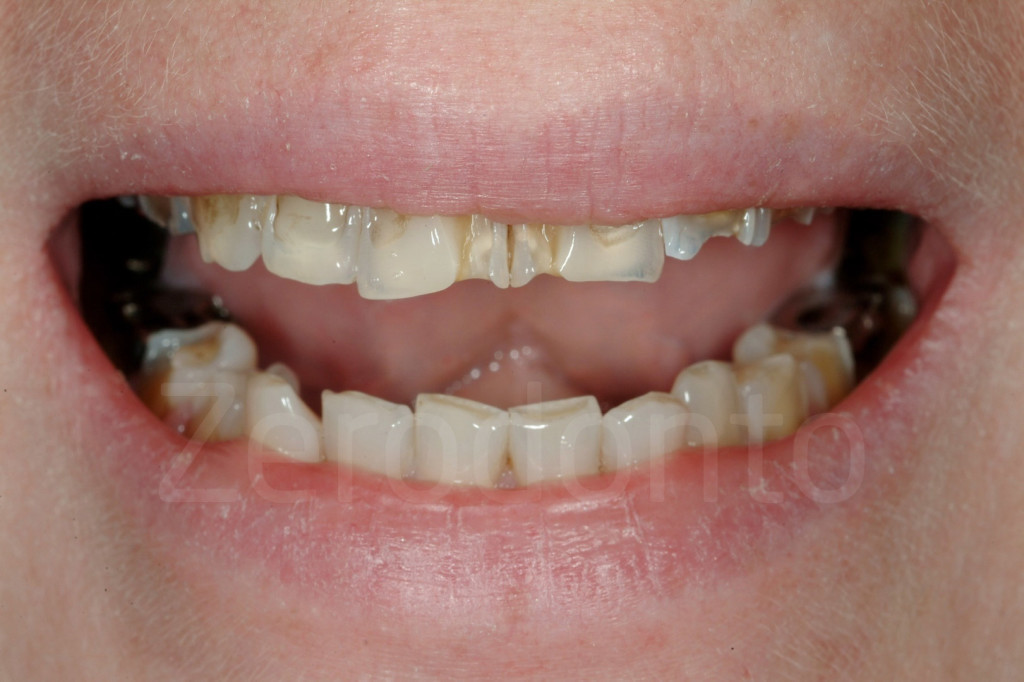
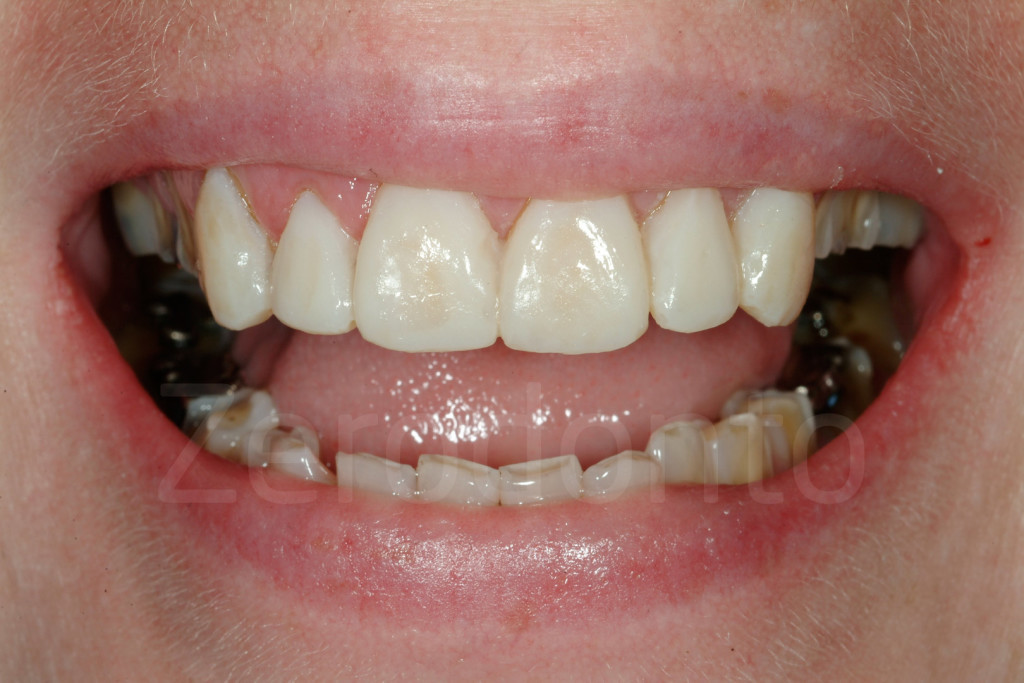
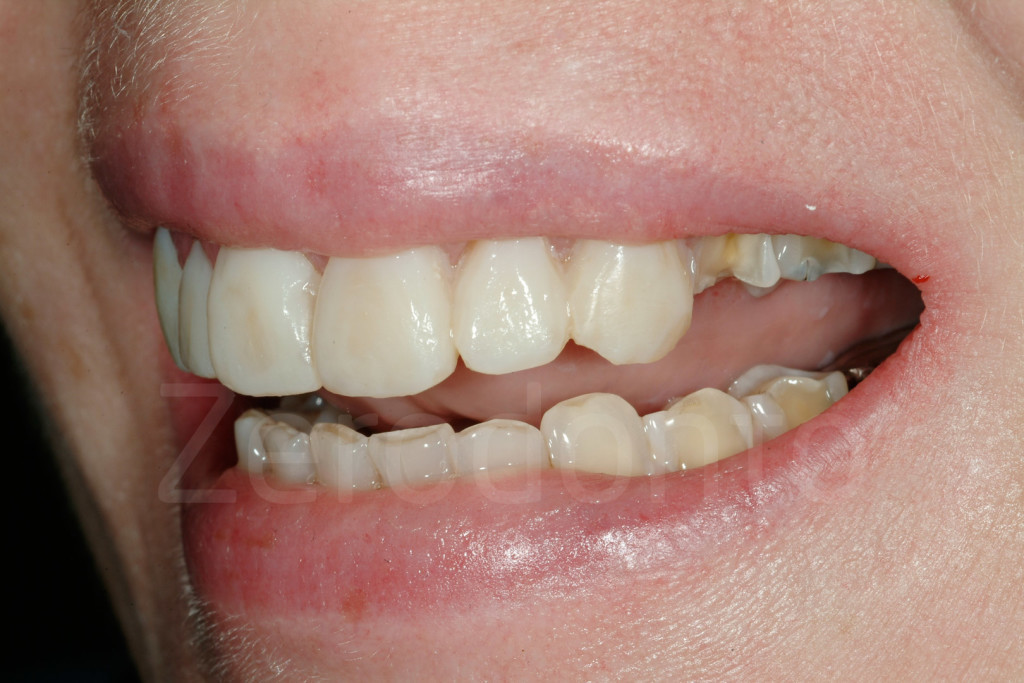
Fig 54-56: Un mock-up di soli 6 elementi non permette al paziente di apprezzare il risultato finale. Bisogna includere almeno anche i 4 premolari superiori.
I pazienti sono sempre più attenti all’estetica del loro sorriso, al punto che raramente accettano eventuali trattamenti dentali se il risultato estetico non è soddisfacente. Tuttavia, in gran parte influenzati dai media, solo pochi pazienti sono consapevoli dei loro gusti reali. Le dentature molto regolari promosse dai media, differiscono completamente dalle dentature dei pazienti affetti da grave erosione dentale. I cambiamenti sono lenti in pazienti affetti da grave erosione dentale, infatti, soprattutto perché i loro denti appaiono irregolari, piccoli e giallastri, ma questi cambiamenti sono avvenuti lentamente nel tempo. Conseguentemente, anche se questi pazienti dicono di essere insoddisfatti con il loro sorriso, essi sono abituati al look dei loro denti erosi e drastici cambiamenti potrebbero essere difficile da accettare. Il procedere direttamente con i restauri finali per questa popolazione di pazienti è una procedura altamente rischiosa. Per evitare discussioni e rifacimenti costosi, è consigliabile identificare appena possibile la forma (e colore) dei restauri finali, che soddisferanno questi pazienti, soprattutto quando gravi danni dente sono presenti. Quando l’ estetica è un obiettivo fondamentale della terapia odontoiatrica, una tecnica 3-STEP Classica è indicata. Prima di iniziare qualsiasi procedura di trattamento, un approccio Classic dedica una visita per conoscere meglio i desideri dei pazienti e definire l’estetica dei futuri restauri (ad esempio la lunghezza dei bordi incisali finali e la posizione del piano estetico di occlusione). Un approccio classico è da preferirsi soprattutto quando la dentatura è molto compromessa e il clinico e il tecnico di laboratorio hanno bisogno prima di iniziare una ceratura più estesa di raccogliere ulteriori informazioni cliniche sulle preferenze estetiche del pazienteSeguendo il protocollo per una classica 3-STEP, durante la visita iniziale con il paziente, vengono prese due impronte in alginato. Il tecnico di laboratorio articola i due modelli diagnostici su un articolatore semi-individuale per mezzo di un arco facciale in MIP. Senza la validazione clinica della posizione del piano occlusale una ceratura completa può essere ancora corretta, la tecnica 3-STEP propone che il tecnico ceri inizialmente soltanto la superficie vestibolare dei denti mascellari, concentrandosi sui bordi incisali e sulla posizione del piano occlusale.In questo momento, né il cingulum degli anteriori né le cuspidi palatali dei denti mascellari posteriori dovrebbero essere inclusi nel wax-up.Ispirato dalle immagini di sorriso iniziale del paziente, il tecnico deve focalizzarsi esclusivamente sull’aspetto estetico delle superfici vestibolari dei denti mascellari, con la massima libertà nella creatività. La duplicazione del ceratura vestibolare mascellare per mezzo di una chiave in silicone con un fitting molto preciso conclude il primo STEP di laboratorio. Durante la fase clinica I, la chiave in silicone è caricata con una resina composita provvisoria del colore del dente e posizionata nella bocca del paziente.
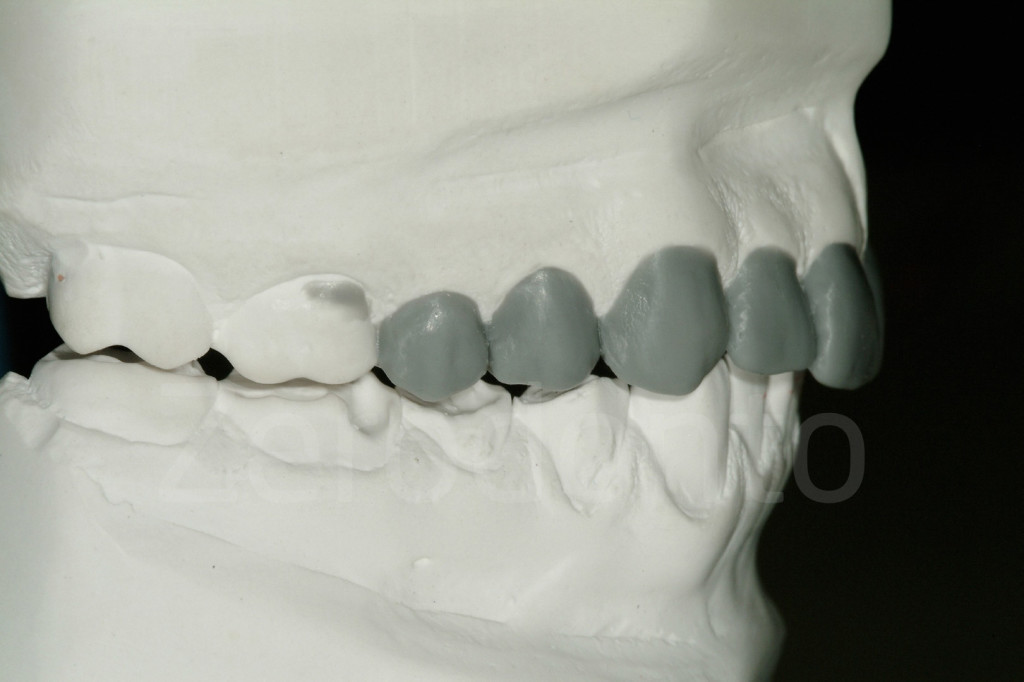
Fig 57-58: Primo step di laboratorio. Solo i margini incisali e le cuspidi vestibolari dei posteriori mascellari sono stati cerati.
Dopo la sua rimozione, le superfici buccali dei denti mascellari inclusi nella ceratura saranno coperte da un sottile strato di resina composita che riproduce la forma dei futuri restauri ( mock-up del mascellare vestibolare). Queste ricostruzioni completamente reversibili delle cuspidi vestibolari mascellari dei denti posteriori e i bordi incisali dei denti anteriori consentono una perfetta visualizzazione dell’occlusione sia sul piano estetico che su quello globale dei futuri restauri finali. Grazie a questa riduzione, e meno costoso WaxUp, il medico può confermare clinicamente se il tecnico è sulla strada giusta. Inoltre, fornendo un mock-up all’inizio della terapia, possono favorire la creazione di fiducia nel lavoro del medico, poiché con il mock-up in atto, il paziente può avere una migliore idea del risultato finale del trattamento. Il mock-up aiuta anche a comunicare con il paziente per trattare il numero di denti. I pazienti tendono a considerare esteticamente importanti solo i sei denti anteriori. Grazie al mock-up mascellare vestibolare esteso ai denti posteriori, il dentista può decidere insieme con il paziente sul numero finale di denti coinvolti nella riabilitazione. La Pianificazione da eseguire nel trattamento più globale dall’inizio può accelerare la terapia e eliminare il rischio di rifacimenti ed incomprensioni. Grazie al suo aspetto molto sottile, questo mock-up potrebbe essere lasciato in posizione, e rimosso dal paziente dopo, consentendo più tempo per adattarsi al cambiamento. Mentre il paziente esprime un parere sul mock-up, soprattutto guardando la posizione dei bordi incisali, il medico raccoglie ulteriori informazioni, in particolare per il restauro dei denti posteriori. Infatti, l’obiettivo principale in questo STEP è convalidare il piano occlusale ed estetico, che, a giudizio degli autori è il parametro più frequentemente trascurato in una riabilitazione totale.Una volta che la posizione del piano occlusale è clinicamente accettata (ad esempio armonia con i bordi incisali), il tecnico di laboratorio ha le informazioni su come condividere lo spazio interocclusale ottenuto a livello dei denti posteriori con l’aumento di DVO. Solo allora la ceratura dei denti posteriori potrebbe essere fatto correttamente. Con il mock-up in atto viene eseguito un nuovo set fotografico e il tecnico può poi passare al II Step di laboratorio.
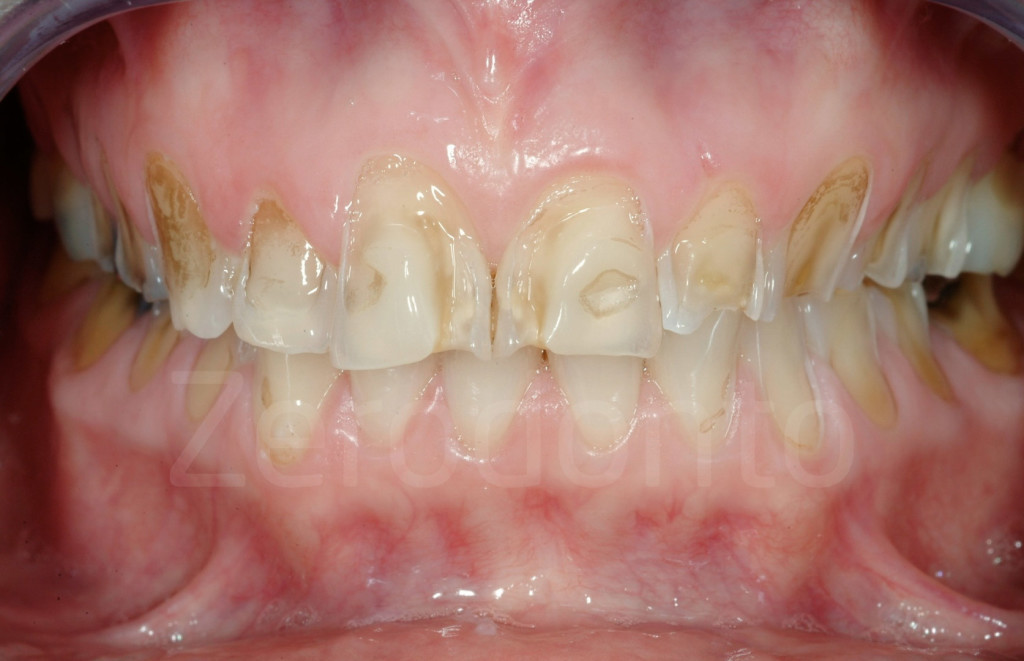
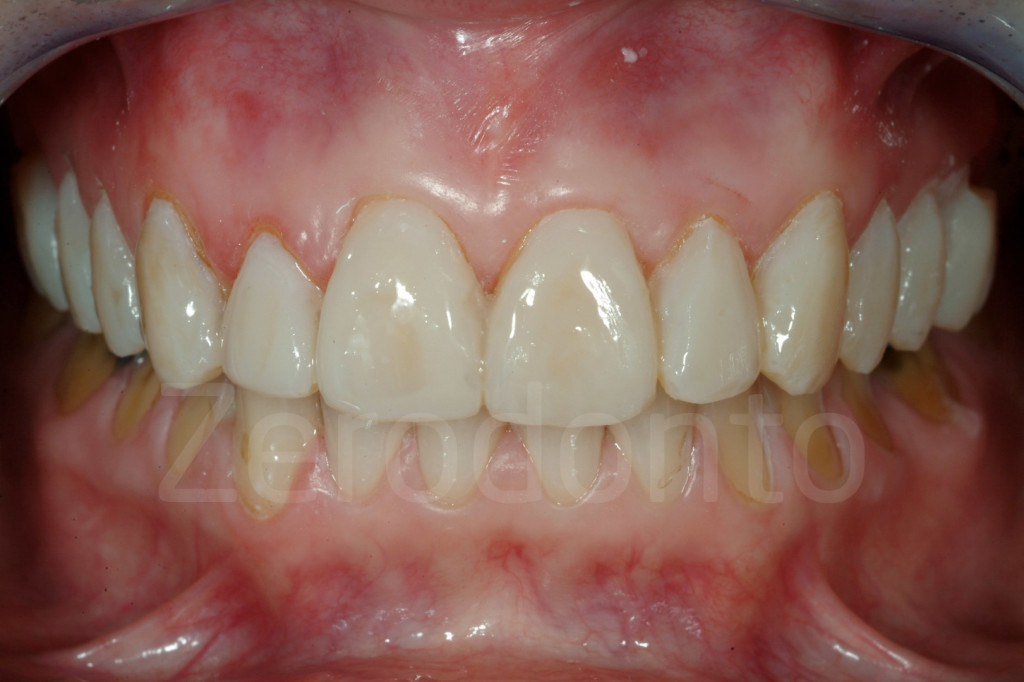
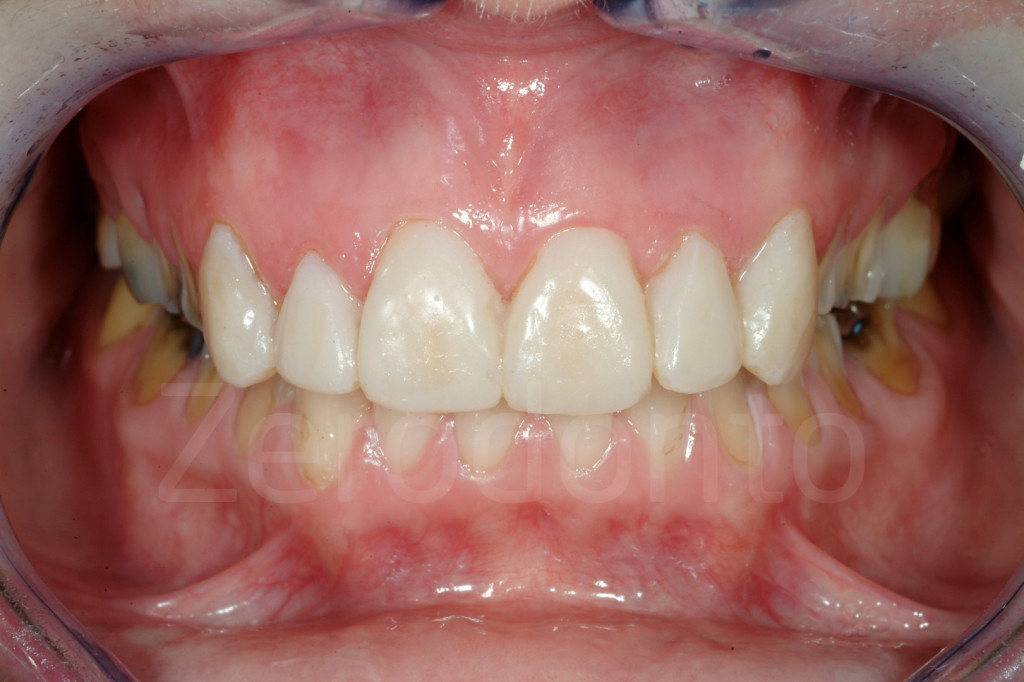
Fig 59-61: Mock-up vestibolare mascellare (primo step clinico). Escludendo i 4 premolari, il risultato non risulta più armonico.
Per ottenere un mock-up di tutti i denti mascellari non è necessario in questa fase iniziale della terapia avere un waxup completo delle arcate. Infatti, la tecnica 3-STEP propone la superficie dei denti mascellari. Per risparmiare tempo e facilitare la successiva fase clinica, né i cingoli del mascellare anteriore né le cuspidi palatali dei denti posteriori mascellari devono essere inclusi. Il secondo molare mascellare non è mai incluso nel wax-up. Al completamento della ceratura vestibolare mascellare, segue la prima fase clinica (mock-up mascellare vestibolare) in modo che il medico può confermare la direzione presa dal tecnico. I fattori che devono essere considerati durante questa valutazione saranno ora discussi.
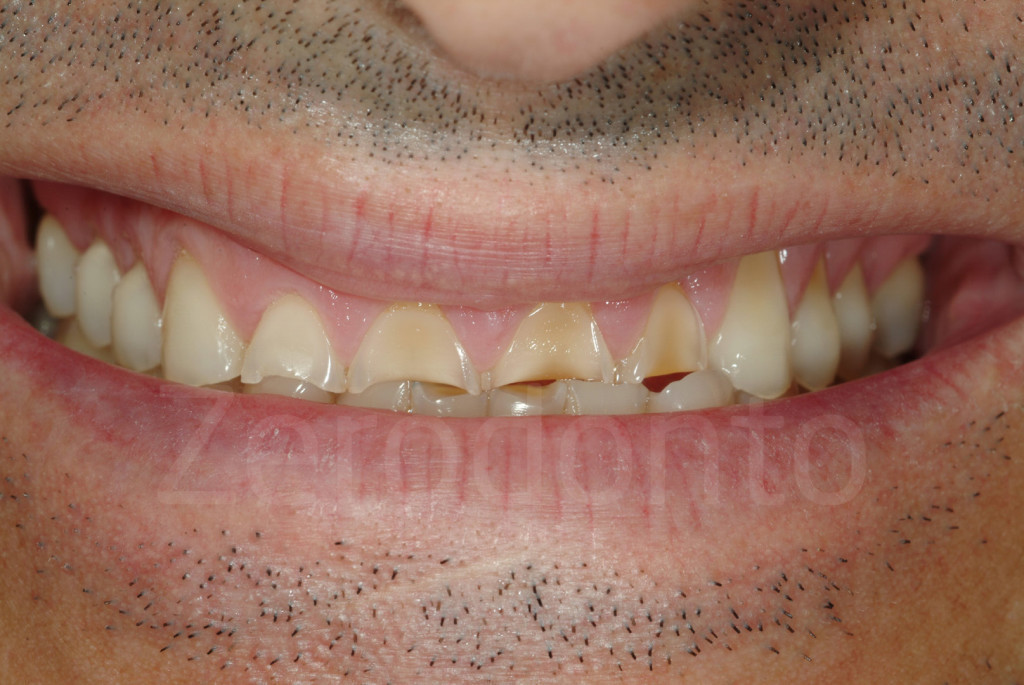
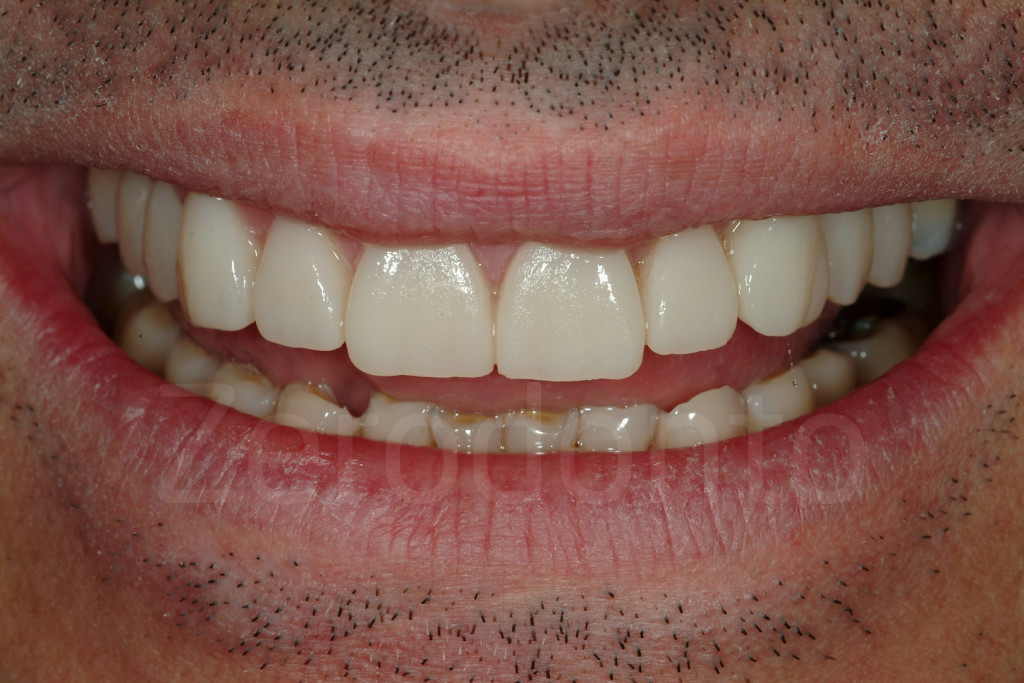
Fig 62-63: Primo step clinico, mock-up vestibolare mascellare
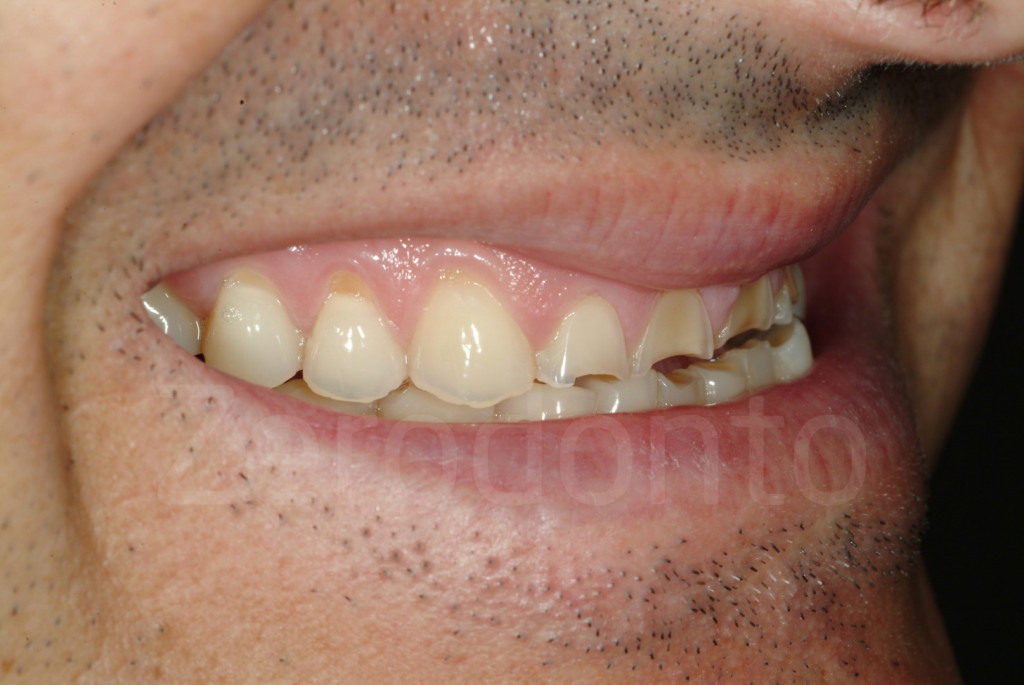
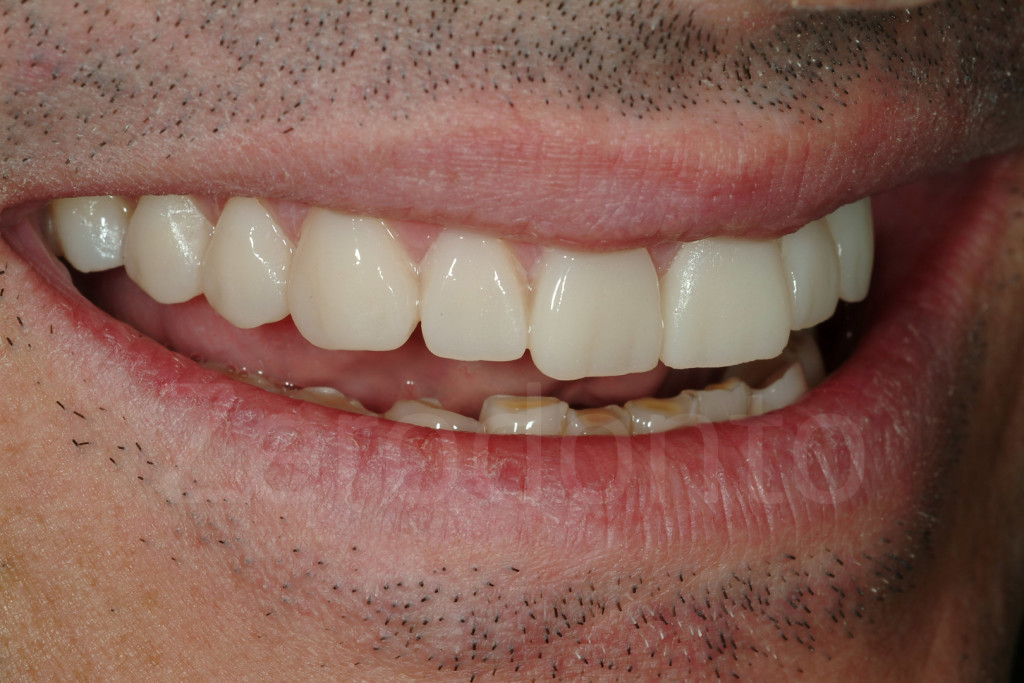
Fig 64-65: La foto del profilo di 3/4 è essenziale per giudicare se il margine incisale e il piano occlusale estetico sono in armonia con il labbro inferiore
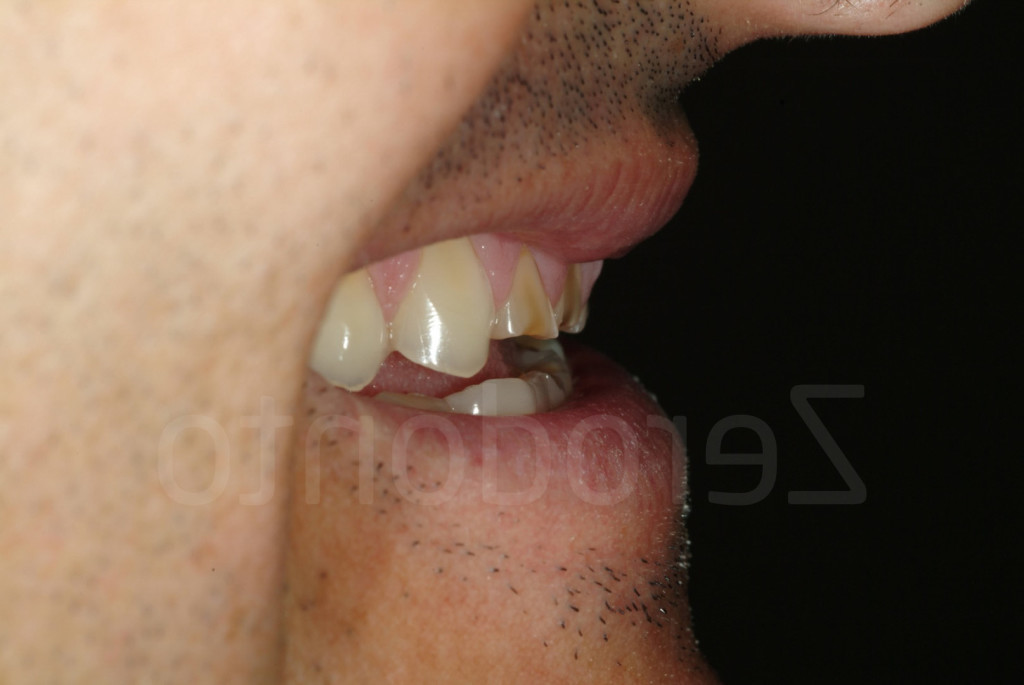
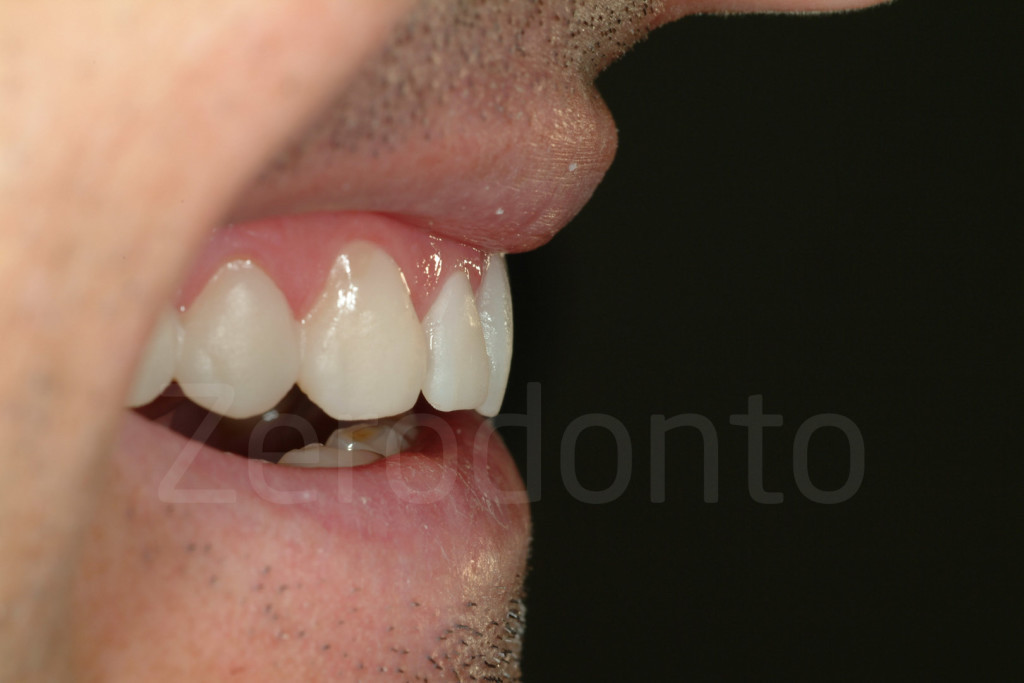
Fig 66-67: L’immagine di profilo mostra l’inclinazione degli incisivi mascellari, che in una riabilitazione additiva saranno sempre ricostruiti più spessi rispetto allo status iniziale.
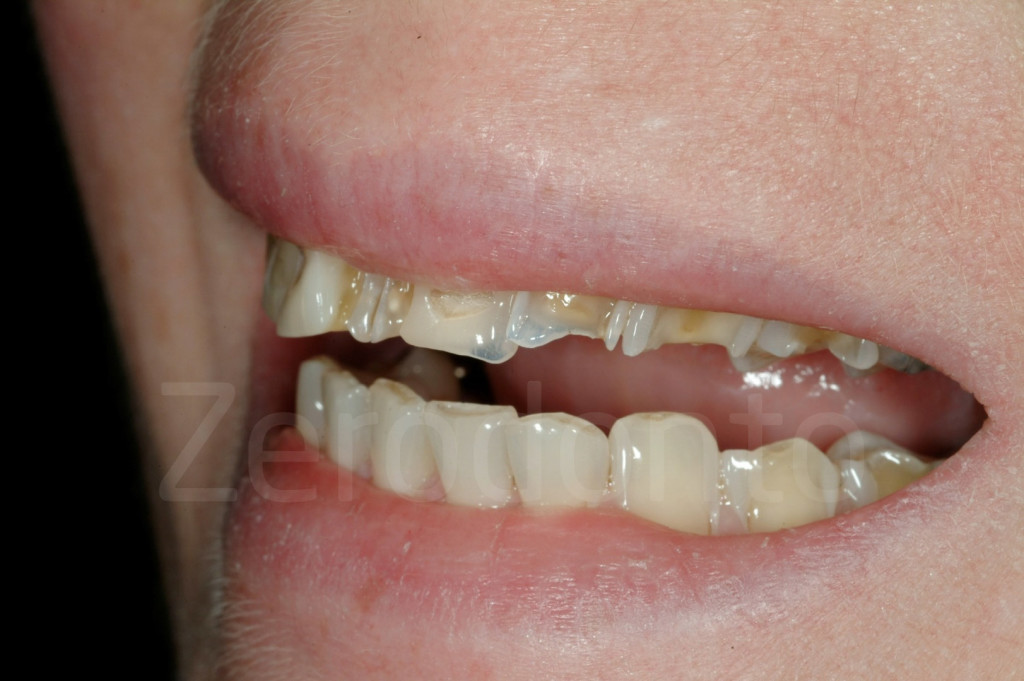
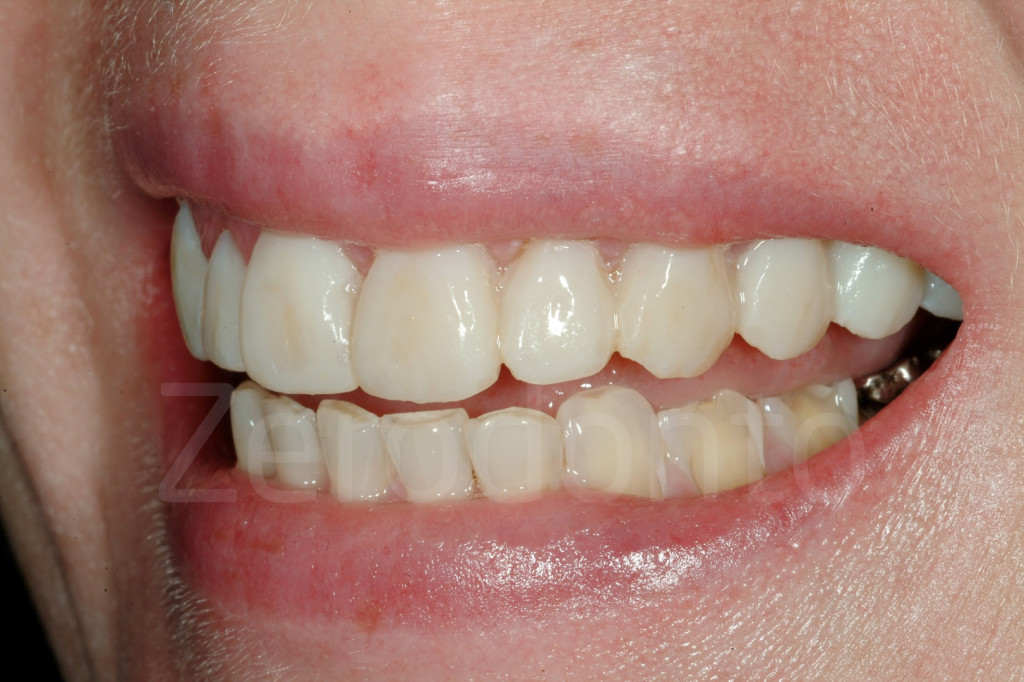
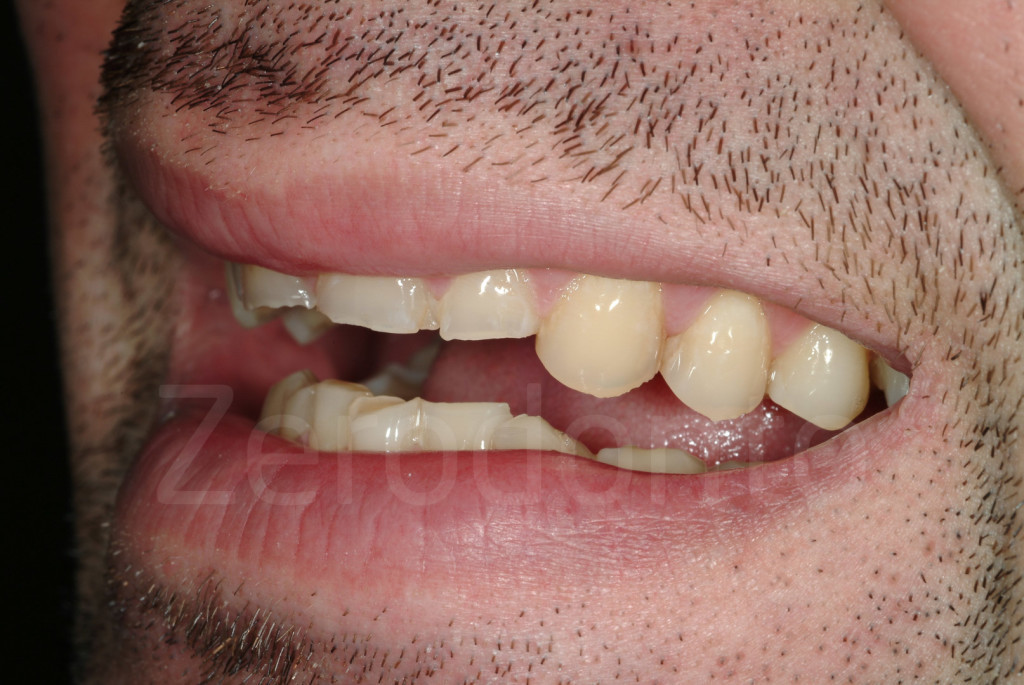
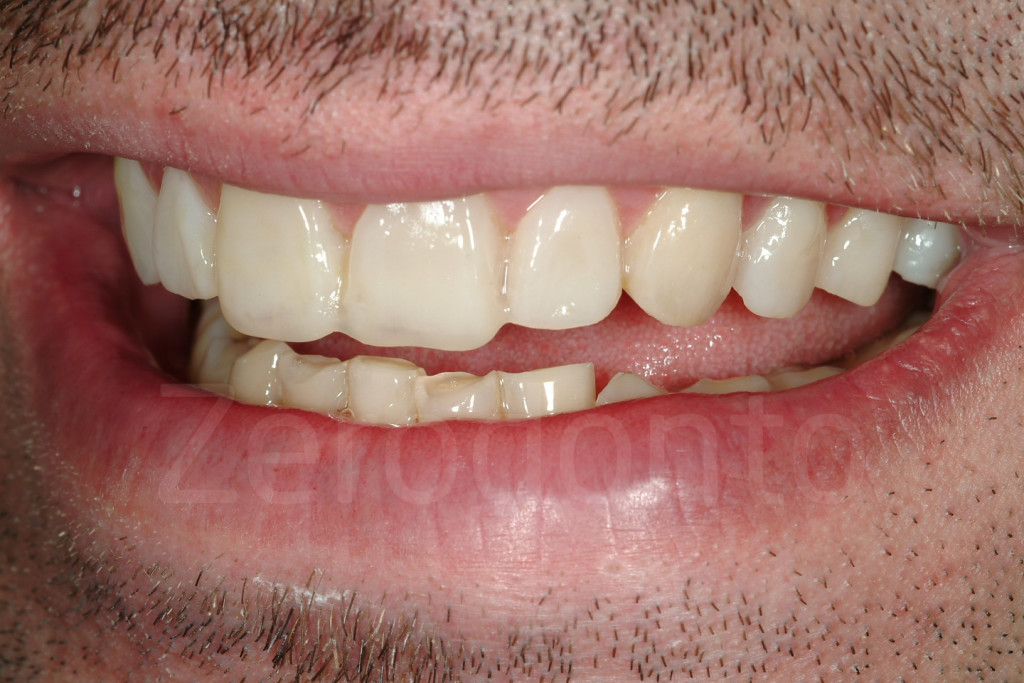
Fig 68-71: Con il mock-up posizionato le labbra si muovono in maniera differente durante il sorriso


Fig 72-73: Con il mock-up i pazienti possono cambiare totamente il modo di sorridere, come in questo caso in cui il paziente ha mostrato la possibilità di un sorriso gengivale.
Bordi incisali
I pazienti sono spesso scioccati dalla lunghezza aumentata degli incisivi scelti dal medico e dal tecnico. Dopo anni di vedere se stessi con una dentatura compromessa, molti pazienti non sono in grado di adattarsi immediatamente ai denti più voluminosi. Spesso, i pazienti alla fine accettare un tale cambiamento, devono testare i nuovi denti; tuttavia, alcuni pazienti non potranno mai accettarlo. I medici non possono imporre le loro opinioni personali sui loro pazienti, ma possono tentare di guidare il paziente a prendere una decisione informata. Il mock-up rappresenta un’ottima opportunità per pazienti e medici per capire veramente l’un l’altro i punti di vista. Il mock-up che copre i denti può essere accorciato o allungato (utilizzando composito fluido), e la loro forma può essere modificata. Se vengono apportate importanti modifiche, un’impronta in alginato può essere presa per guidare il tecnico.
Piano Occlusale-Estetico
L’aspetto innovativo della tecnica 3-STEP è l’estensione del mock-up all’aspetto vestibolare dei denti posteriori mascellari. L’inclusione dei quattro premolari è fondamentale, non solo per visualizzare il loro aspetto buccale rispetto ai denti anteriori (armonia vestibolare), ma anche per correlare il piano di occlusione ai bordi incisali. I bordi incisali mascellari ed il piano occlusale dovrebbero essere in armonia per un risultato estetico e funzionale ottimale; in una visione diretta frontale, le cuspidi dei denti posteriori dovrebbero seguire il labbro inferiore, ed essere situate leggermente più cervicali rispetto ai bordi incisali. In caso contrario, si genera un sorriso “inverso” sgradevole. Quando un aumento della DVO è previsto in una riabilitazione completa, la questione di come dividere lo spazio interocclusale supplementare è generalmente risposta condividendo lo spazio in parti uguali tra la mandibola e la mascella. Tuttavia, una tale decisione è del tutto arbitraria e può portare ad un riposizionamento del piano occlusale ad un livello inferiore rispetto all’originale.
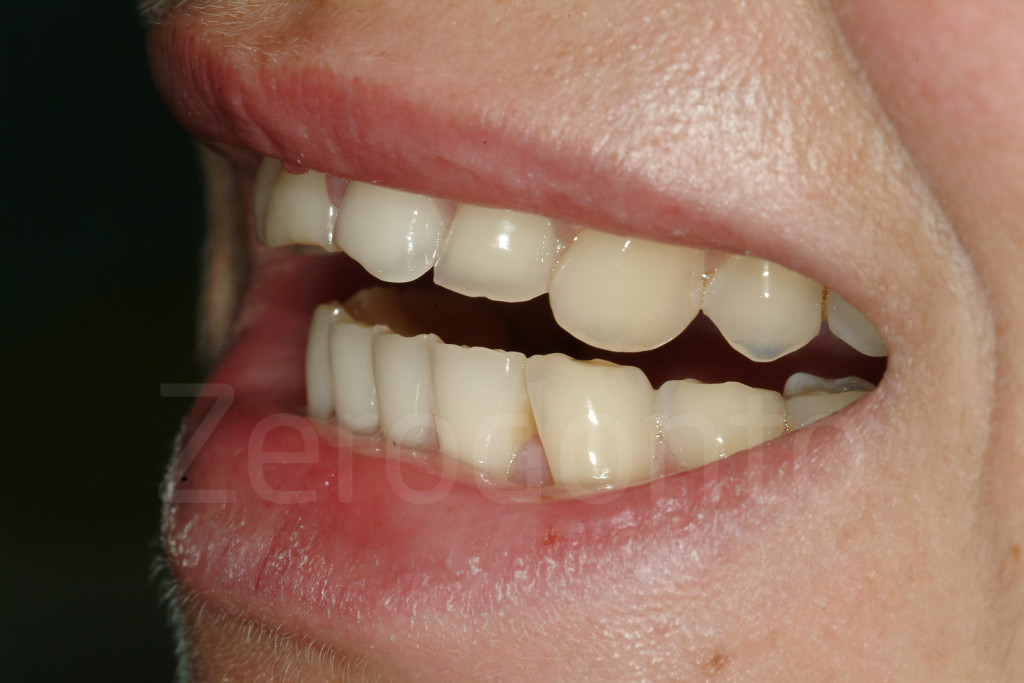
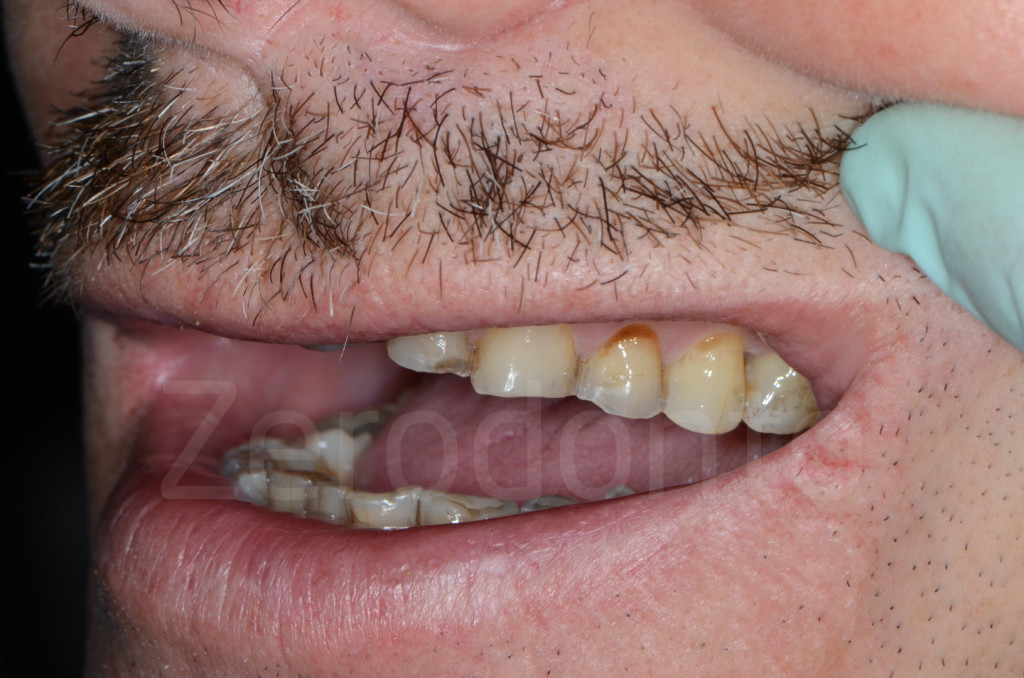
Fig 74-75: I pazienti affetti da erosione dentale presentano spesso già un sorriso inverso. È importante catturare il sorriso a 3/4 in cui sono visibili i margini incisali e il piano occlusale anche se il paziente non alza il labbro superiore.
Purtroppo, in caso di usura dentale correlate a erosione dentale, la perdita di struttura dentale è spesso compensata dalla sovra-eruzione, soprattutto nella regione posteriore mascellare e in regione anteriore mandibolare. Un obiettivo di una riabilitazione completa dovrebbe essere la correzione di tale situazione.Il tecnico deve sapere fino a che punto i bordi incisali possono essere allungati prima di decidere la posizione del piano occlusale e la ceratura dei quadranti posteriori. Un mock-up vestibolare mascellare, che visualizza entrambi i bordi incisali e le cuspidi vestibolari dei denti posteriori, può aiutare a verificare l’orientamento del futuro piano occlusale.
Armonia con i molari mascellari
Se la ceratura si arresta a livello dei premolari mascellari, sarà possibile durante il mock-up vestibolare mascellare di valutare come i denti molari non restaurati si fondono con i restauri previsti per i premolari. Il display delle labbra offrirà la previsione dei margini buccali dei futuri restauri (onlay) per i molari.
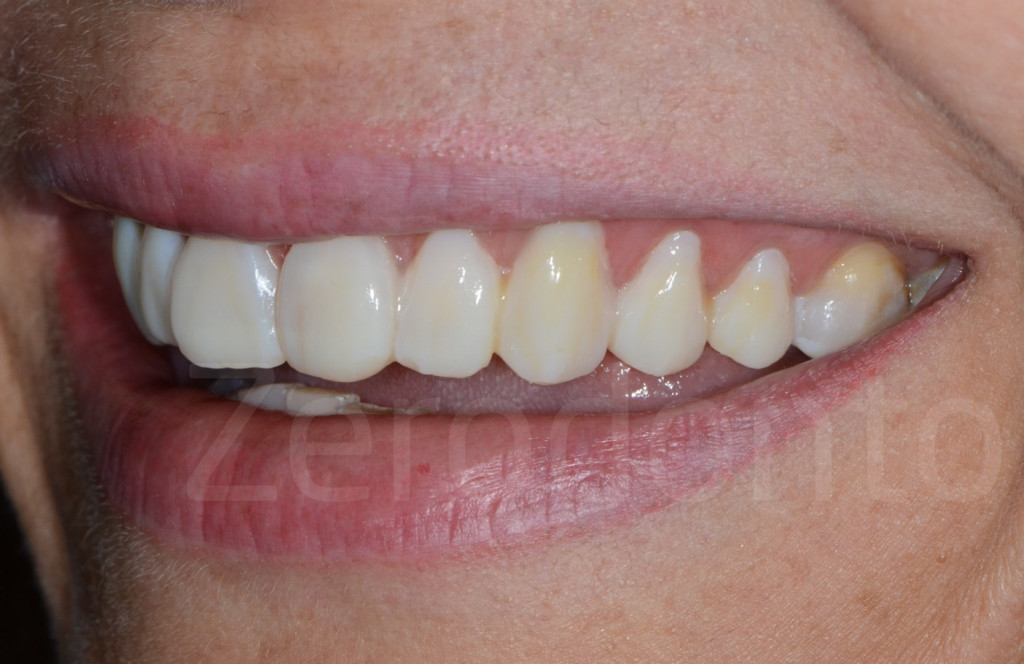
Fig 76-77: Primo step di laboratorio e clinico. È possibile riconsiderare con il paziente se l’aspetto del primo molare non trattato possa essere un problema dal punto di vista estetico.
Profilo di emergenza e livelli gengivali
Al momento del wax-up, il clinico e tecnico possono determinare se è necessario un allungamento di corona. Per confermare se la chirurgia muco-gengivale è necessaria e in quale misura, il tecnico dovrebbe cerare l’aspetto cervicale dei futuri restauri sovrapponendosi alla gengiva del modello. Di conseguenza, i denti del mock-up copriranno la gengiva del paziente. Il loro profilo di emergenza sarà leggermente modificato, ma saranno ancora in grado di fornire un buon senso del risultato finale sia al clinico che al paziente. Sulla base del display labiale, i denti per essere coinvolti nella chirurgia possono essere selezionati, e il paziente può prendere una decisione informata se accettare o meno l’intervento chirurgico. Questo mock-up pre-chirurgico può essere un potente strumento per convincere i pazienti riluttanti. In questi casi, il risultato di compromesso potrebbe anche essere visualizzato con un altro mock-up, questa volta senza la sovrapposizione gengivale.
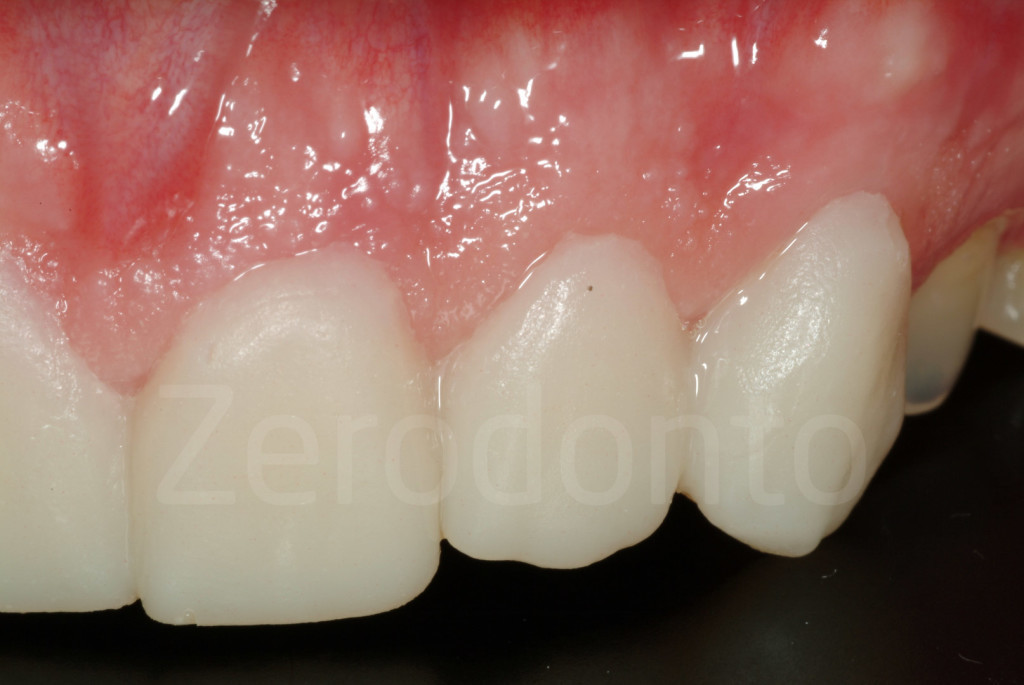
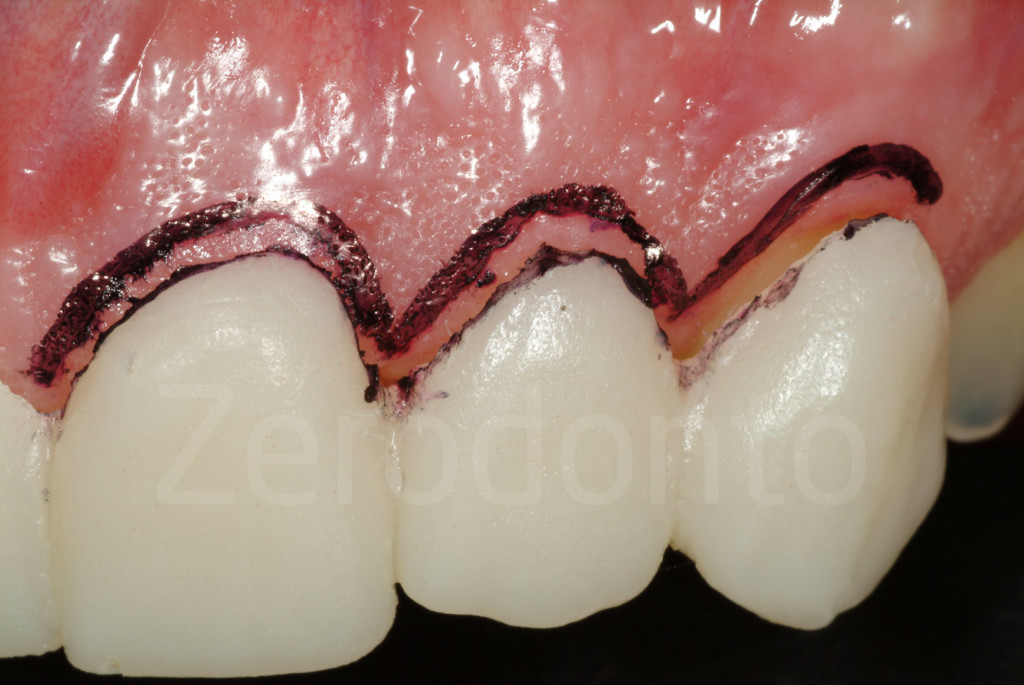
Fig 78-79: La ceratura può essere estesa sulla gengiva del calco. Il modello (mock-up) quindi avrà un aspetto cervicale che si sovrappone alla gengiva, imitando un possibile allungamento di corona.
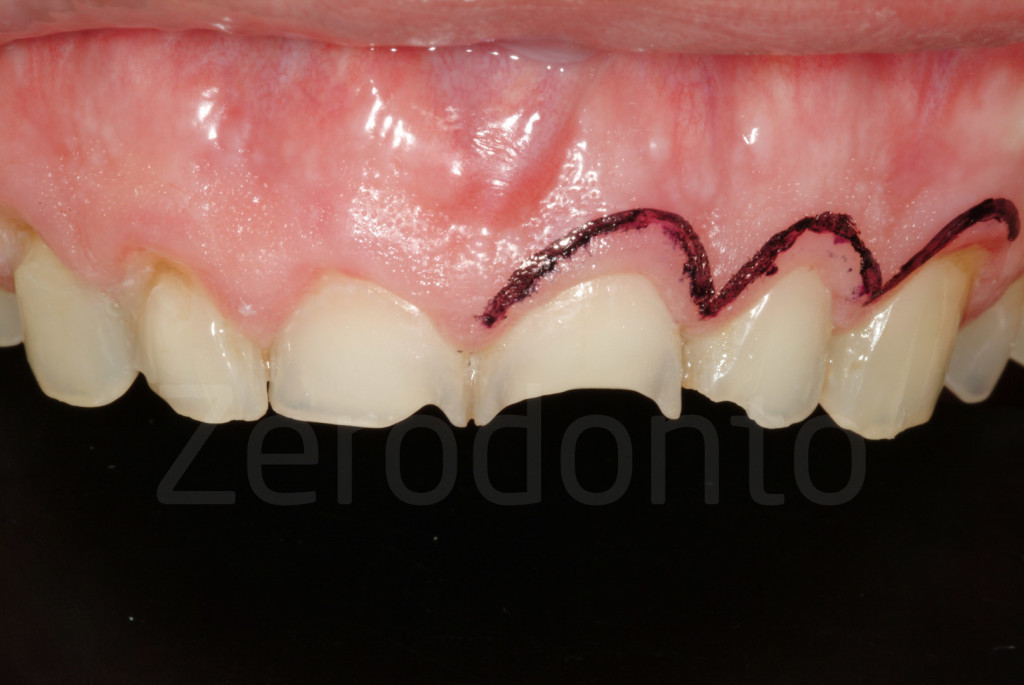
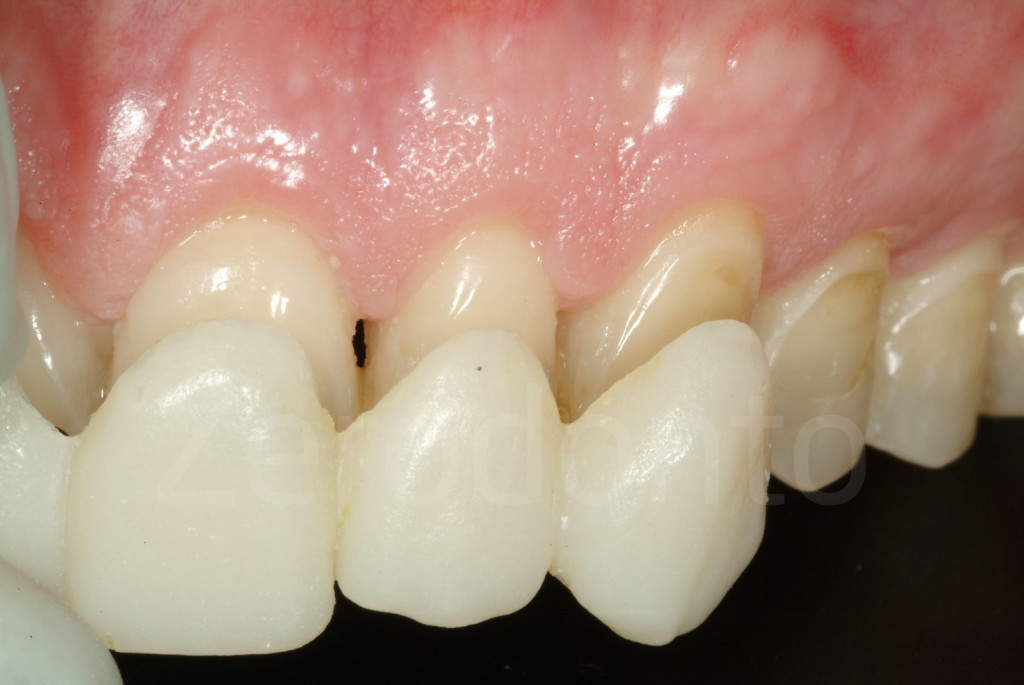
Fig 80-81: La gengiva può essere evidenziata per mostrare al paziente la quantità di tessuto che potrebbe essere rimossa durante la chirurgia. Lo stesso mock-up potrebbe essere utilizzato per guidare la chirurgia mucogengivale.
Numero di denti coinvolti nella riabilitazione
A volte, i pazienti non sono consapevoli del livello di distruzione della loro dentatura. Motivati principalmente dall’ estetica, i pazienti possono credere che un risultato soddisfacente può essere raggiunto concentrandosi solo sui denti anteriori, e, quindi, non saranno interessati a un piano di trattamento più completo. Per evitare di investire tempo e denaro inutile, un mock-up mascellare vestibolare potrebbe essere utilizzato. Il mock-up che copre i denti posteriori potrebbe quindi essere rimosso, lasciando il paziente con il mock-up dei soli sei denti anteriori. Mentre alcuni di questi pazienti potrebbero “scappare” come anticipato, altri saranno convinti ad accettare la riabilitazione più estesa.
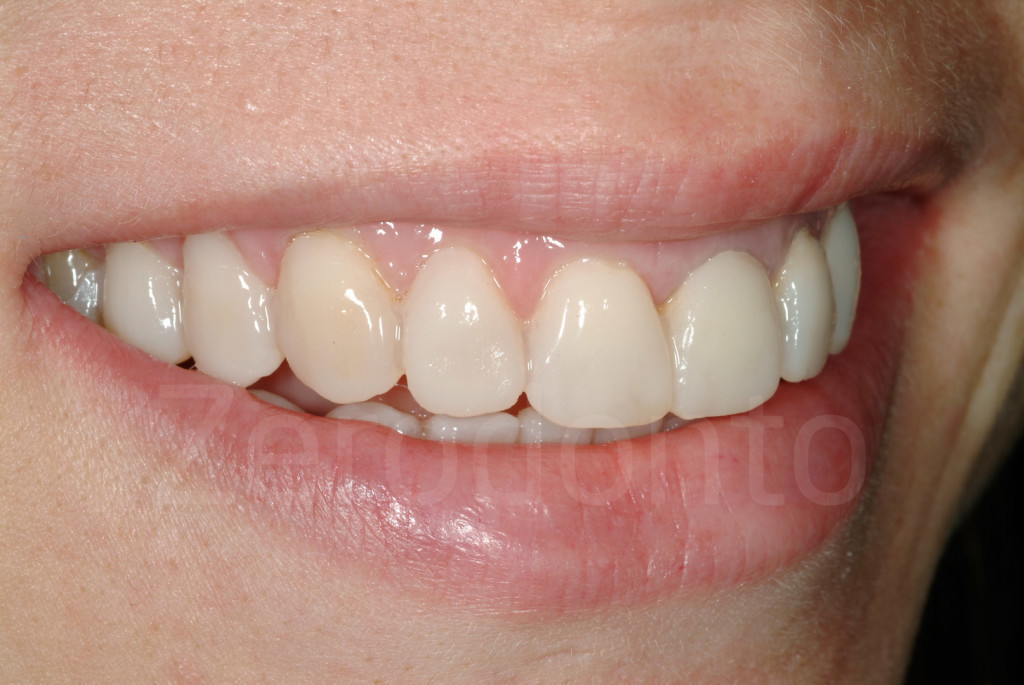
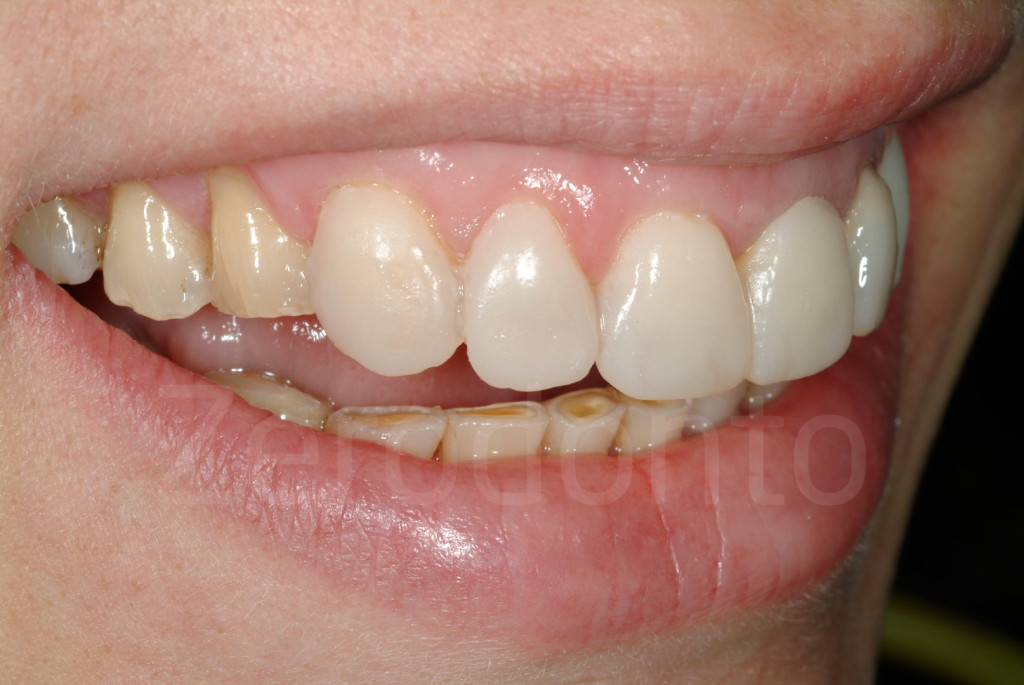
Fig 82-83: Il mock-up vestibolare mascellare offre il vantaggio di mostrare al paziente il numero di denti che dovrebbero essere coinvolti nella riabilitazione per ottenere il risultato estetico.
Passaggi clinici per il mock-up vestibolare mascellare
Il mock-up mascellare vestibolare è rapidamente e facilmente fabbricato nella bocca del paziente e offre la possibilità di visualizzare concretamente il risultato finale. Una chiave in silicone è realizzata sulla base della ceratura del mascellare vestibolare e caricata con una resina autofotopolimerizzabile nella bocca del paziente (Protemp 3M ESPE).
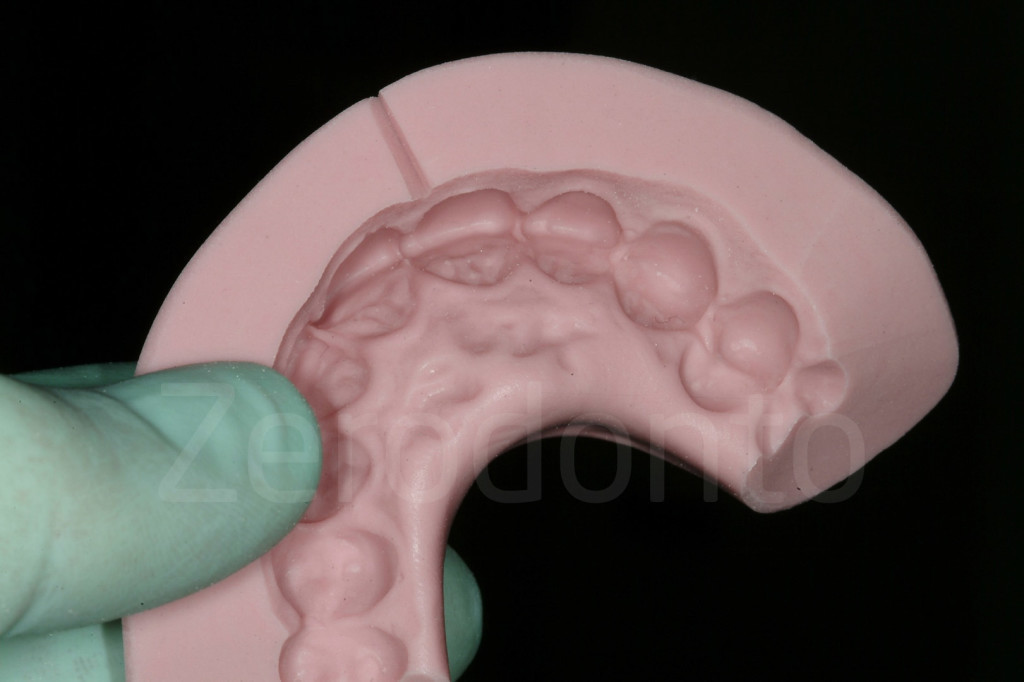
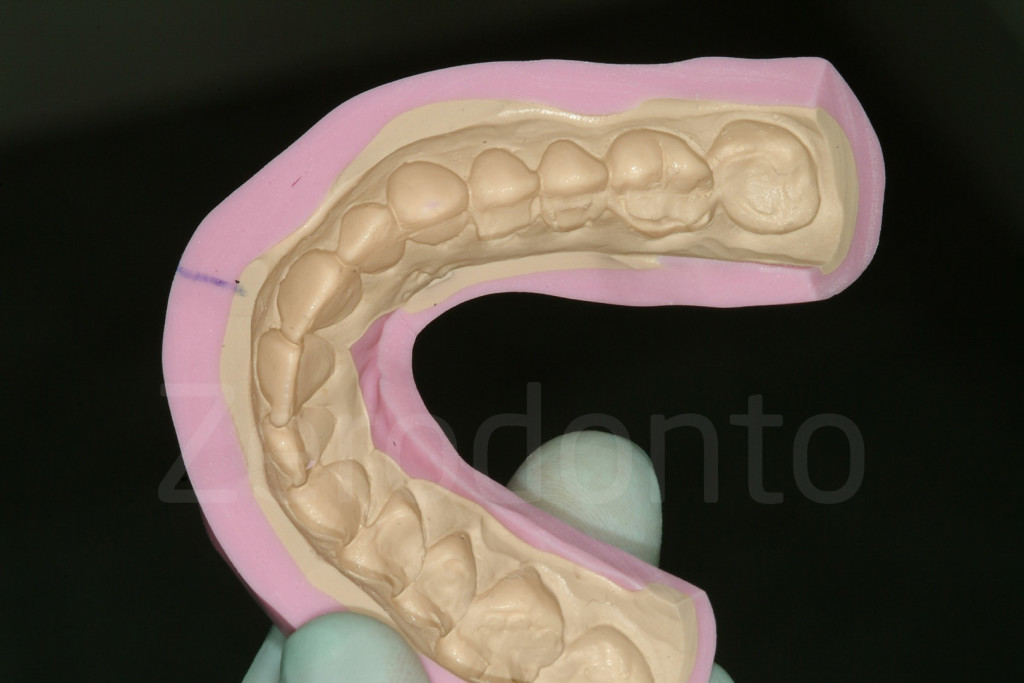
Fig 84-85: La ceratura è duplicata con una mascherina in silicone
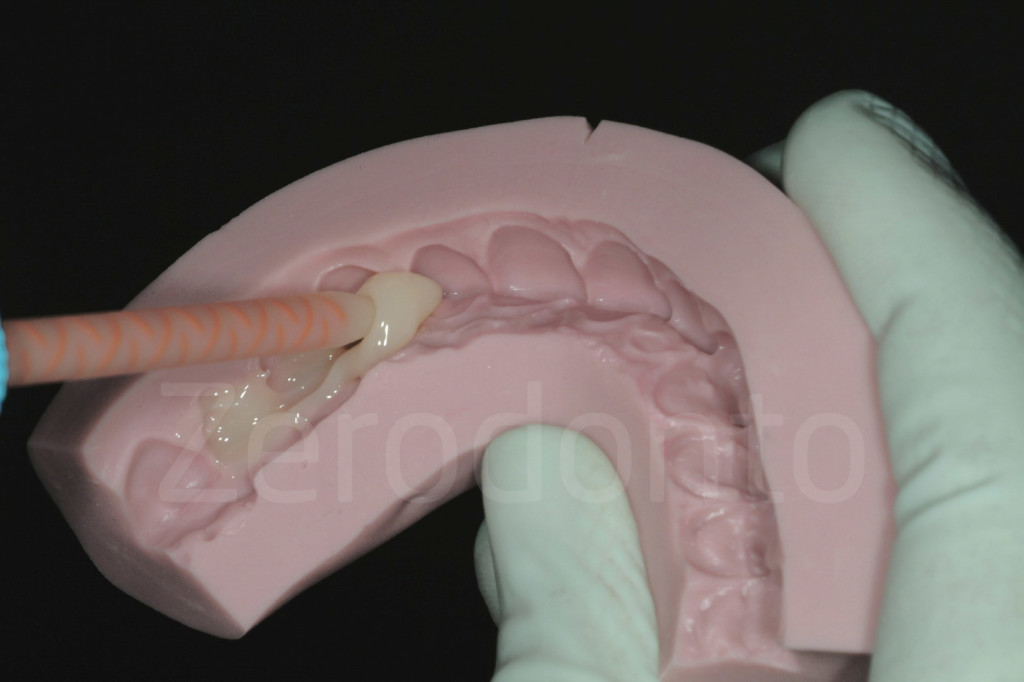
Fig 86: La mascherina è riempita con un composito provvisorio ( Protemp, Telio)
Dopo la sua rimozione, tutte le superfici vestibolari dei denti mascellari saranno coperte da un sottile strato di composito, che riproduce la forma selezionata per i futuri restauri con la ceratura. Poiché i cingoli dei denti anteriori e le cuspidi palatali dei denti posteriori non sono inclusi nella ceratura, la chiave in silicone sarà stabile in bocca. Sarà anche stabilizzata su entrambi i lati dai secondi molari non restaurati (arresti distali).Grazie al buon adattamento della chiave, il materiale in eccesso sarà minimo e facile da rimuovere con un bisturi o uno scaler.
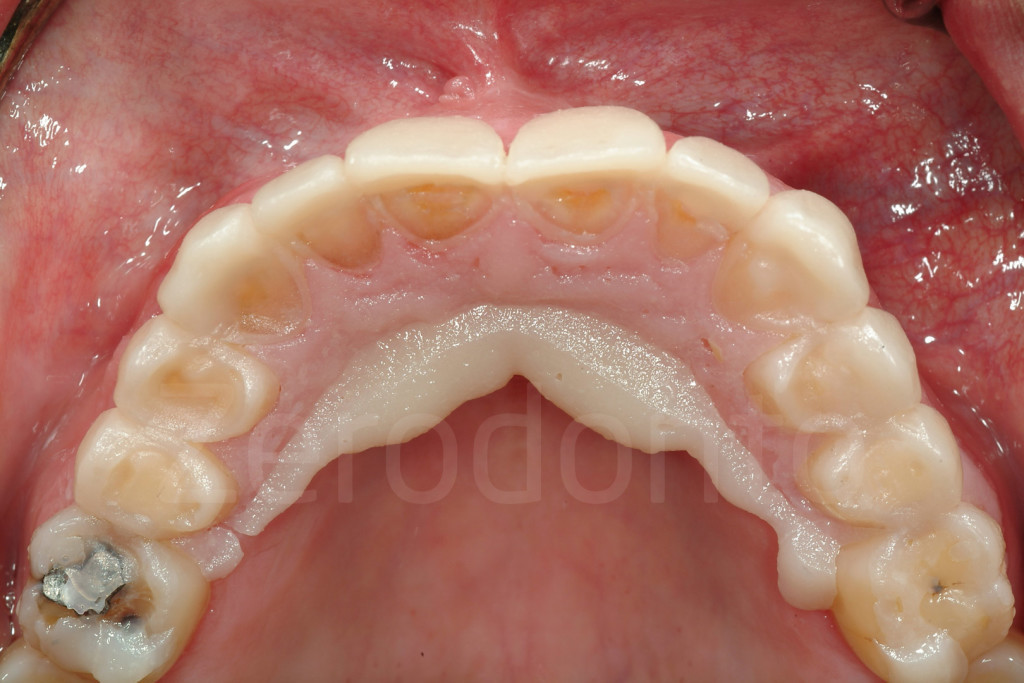
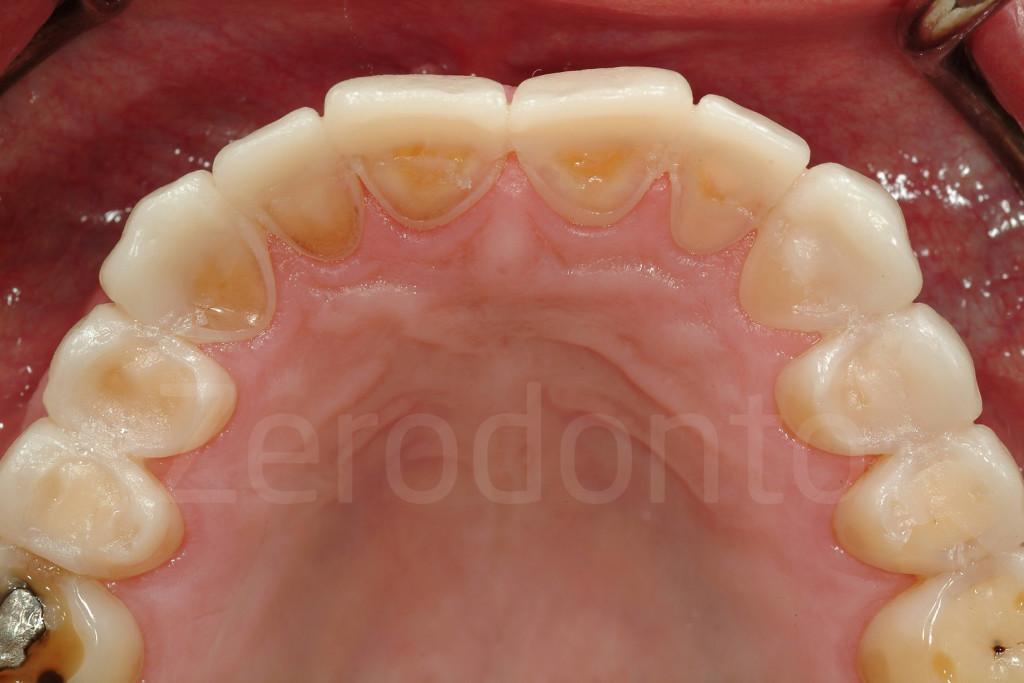
Fig 87-88: Grazie all’assenza di cera sulle superfici palatali del modello, durante il mock-up verrà prodotta una quantità minima di eccessi facilmente rimovibile.
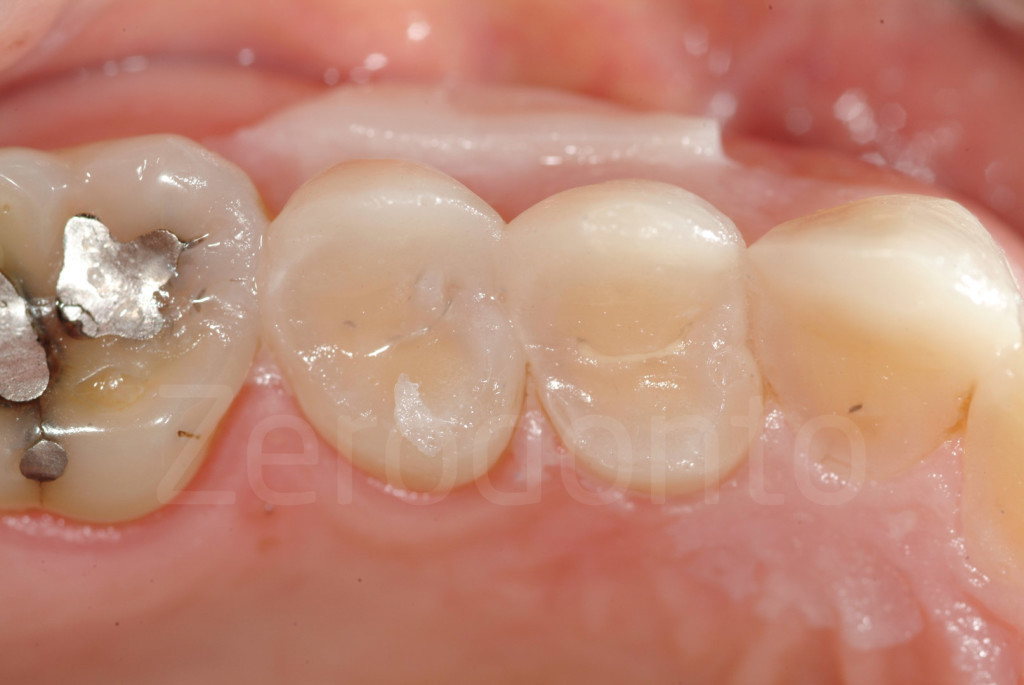
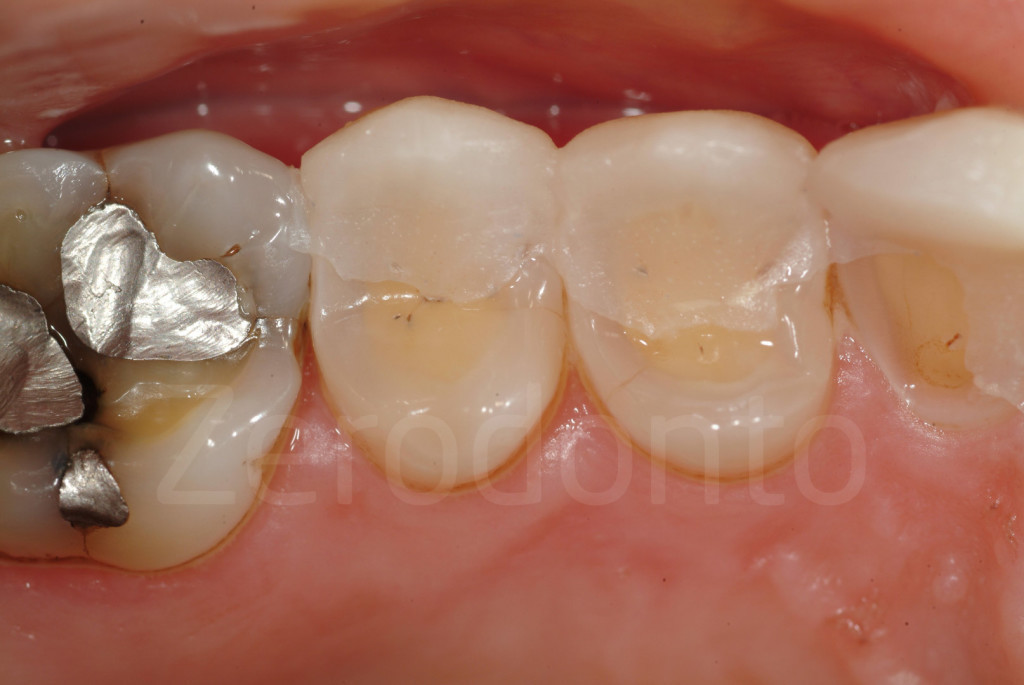
Fig 89-90: Immediatamente dopo la rimozione della mascherina per il mock-up. Si noti il minimo eccesso di materiale composito presente.
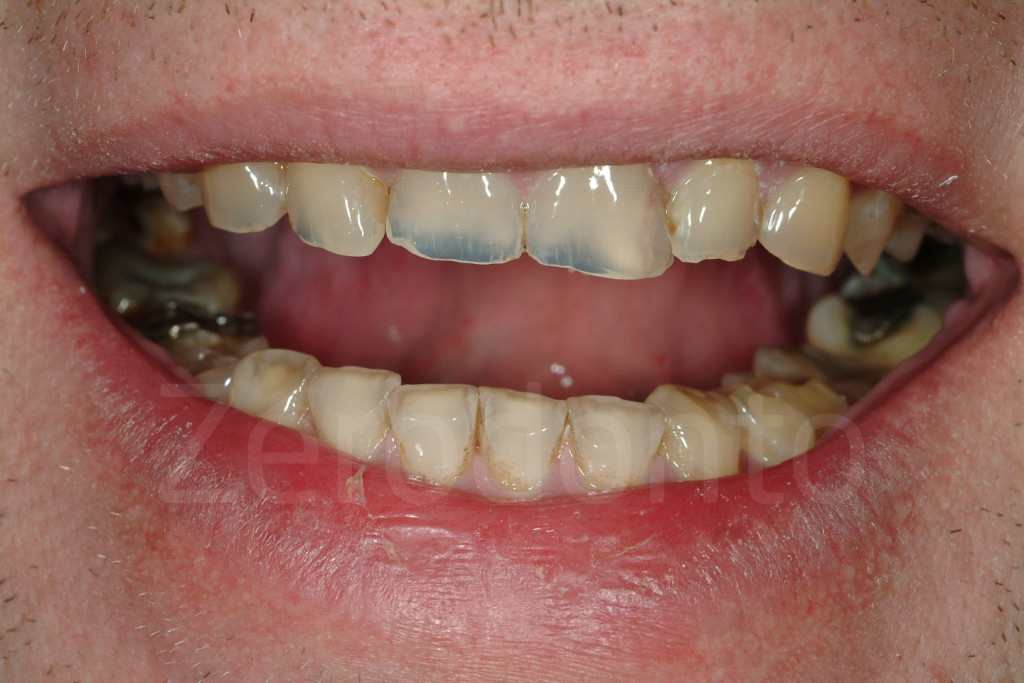
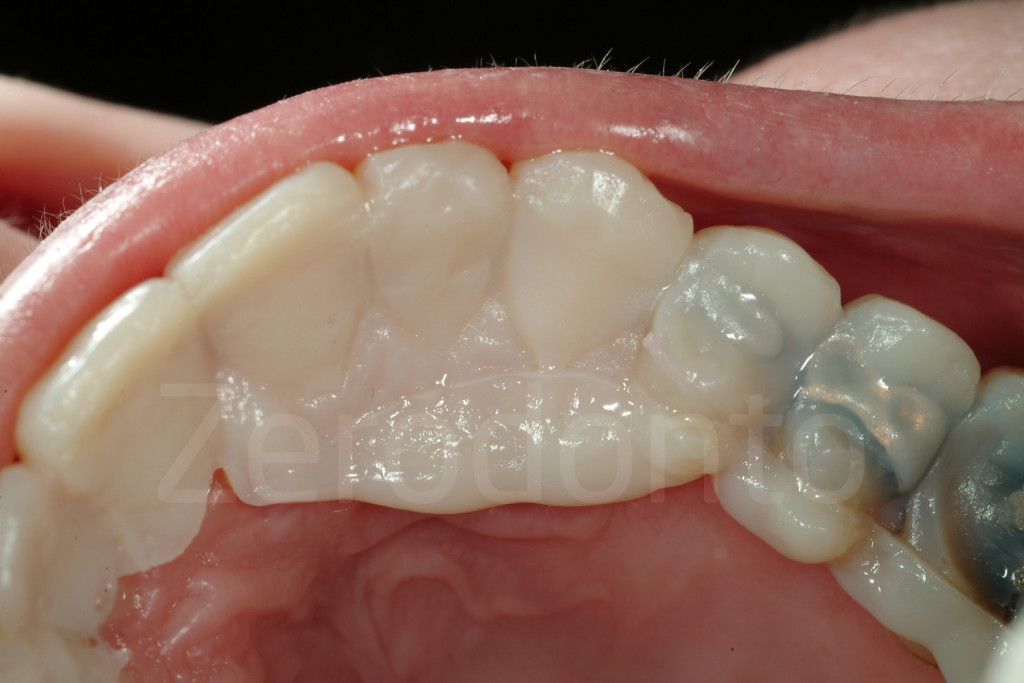
Fig 91-92: Un mock-up vestibolare è un vantaggio quando i margini incisali sono particolarmente deboli. C’è meno rischio di creare un eccesso di materiale difficile da rimuovere senza danneggiare lo smalto
Non è consigliabile rimuovere e ricementare il mock-up, perché questo può rompersi o distorcere il suo aspetto. Il mock-up è stabilizzato da materiale in eccesso nelle aree di ritenzione (ad esempio quelle interprossimale). Il medico, tuttavia, dovrebbe prestare particolare attenzione agli eccessi, dal momento che possono interferire con le normali procedure di igiene orale del paziente. La sfida è quella di aprire le embrasures gengivali quanto basta per consentire il filo interdentale (ad esempio, Superfloss, Oral B) di passare attraverso senza compromettere la forza del mock-up. Si raccomanda inoltre di rimuovere con precisione gli eccessi a livello dei solchi gengivali buccali per comprendere meglio il profilo di emergenza e l’armonia gengivale del futuro restauro.
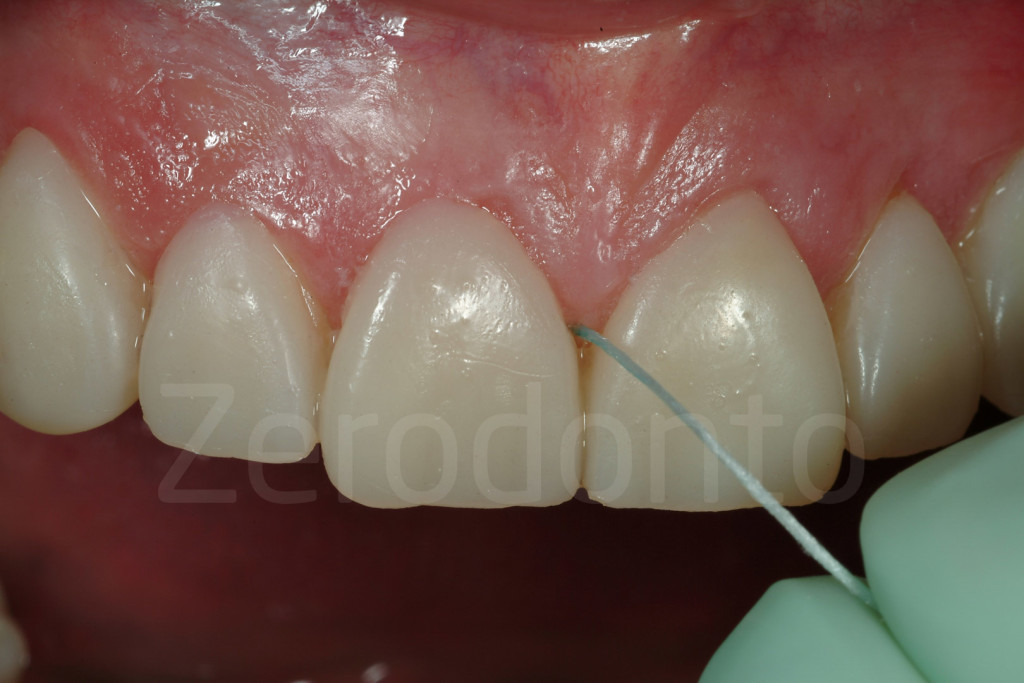
Fig 93: Gli spazi interprossimali dovrebbero essere lasciati aperti per permettere al paziente di utilizzare il filo interdentale soprattutto se il mock-up resta posizionato per parecchio tempo.
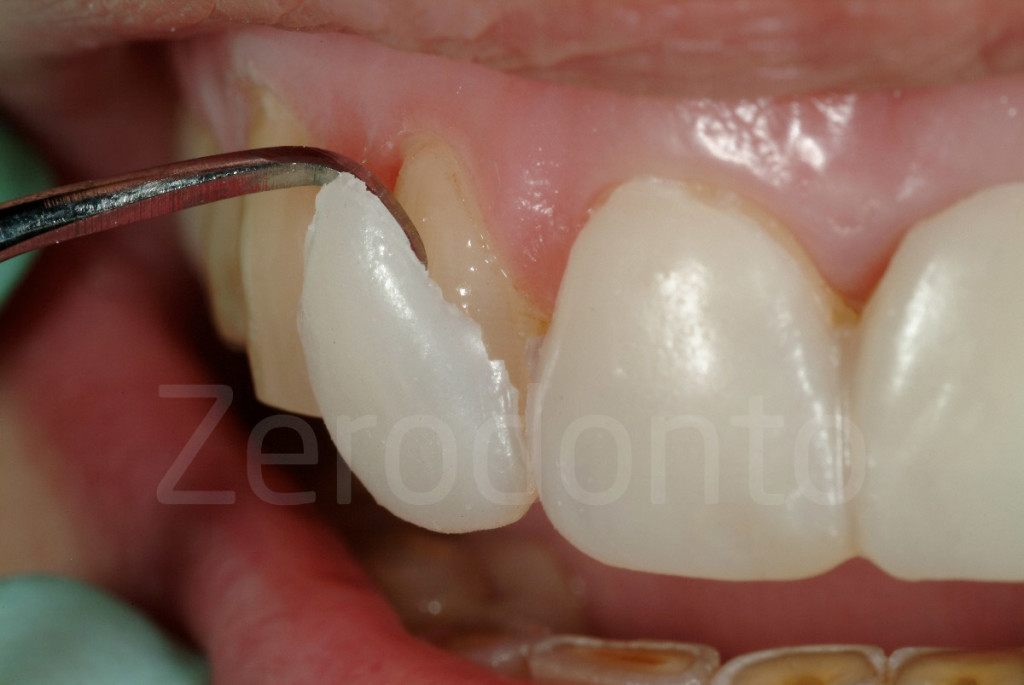
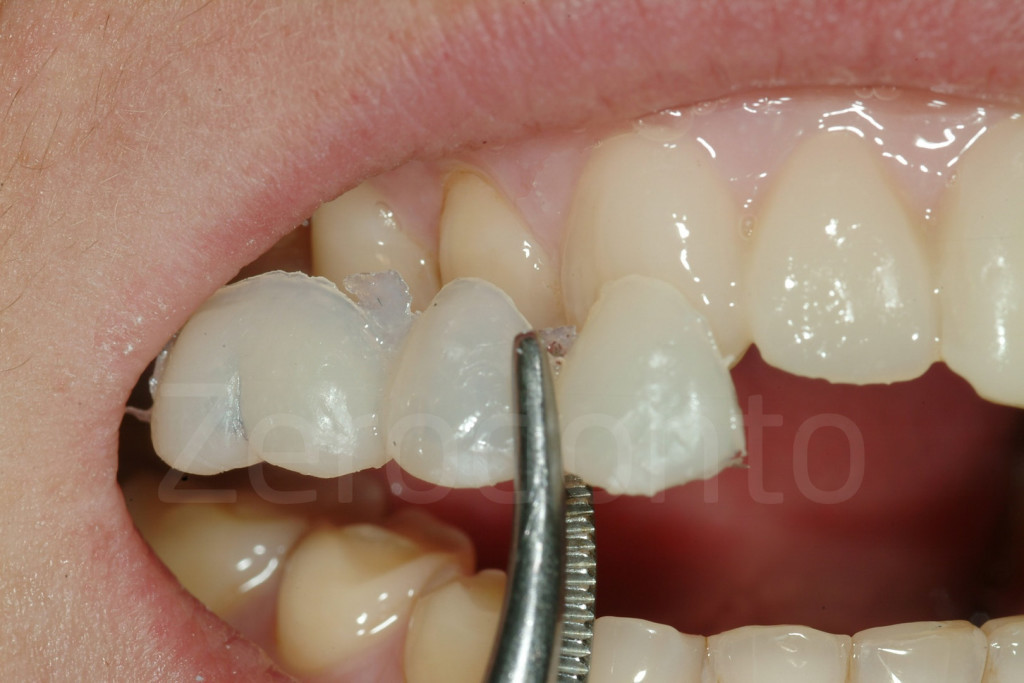
Fig 94-95: A causa della dimensione limitata, il mock-up potrebbe essere facilmente rimosso dal paziente semplicemente tirandolo vestibolarmente
Il paziente può lasciare l’ufficio indossando il mock-up per un breve periodo di tempo per mostrarlo ai familiari ed amici. Grazie al suo spessore minimo il mock-up potrebbe rompersi, rendendosi facilmente rimovibile dal paziente. Dopo aver valutato il mock-up vestibolare mascellare nella bocca del paziente, eventuali modifiche possono essere effettuate dal tecnico, per poi progredire con la seconda fase di laboratorio.
Second step: waxup posteriore, chiavi trasparenti in silicone ed aumento della DVO
relazione centrica o massima intercuspidazione?
In presenza di erosione dentale avanzata e generalizzata, che spesso influisce significativamente sia nella morfologia occlusale dei segmenti posteriori della dentatura sia sulla guida anteriore, il clinico affronta il dilemma se ripristinare il paziente in relazione centrica (CR) o in posizione di massima intercuspidazione (MIP). Secondo numerosi articoli classici pubblicati nel campo della gnatologia, CR è raccomandato come unica posizione accettabile quando si tratta di riabilitazioni orali complete, in quanto si ritiene l’unico riproducibile. Questo concetto è stato sviluppato per convenzionali riabilitazioni totali, quando tutti i denti stavano per essere restaurati per mezzo di una copertura completa (corone) e quando si lavora molto su entrambe le arcate, perché si può avere un elevato rischio di perdere tutti i punti di riferimento intermascellari. Un ulteriore argomento per CR è stato che i pazienti trattati in anestesia locale estese non sono stati in grado di collaborare durante le regolazioni occlusali. Attualmente, vi è una crescente tendenza minimizzando la necessità di complicate procedure cliniche in termini di tempo, da un lato, e riducendo il numero di corone complete particolarmente quando si trattano pazienti giovani. Di conseguenza, il nuovo approccio clinico (Full-Mouth- ADDITIVE Rehabilitation) per il trattamento di usura dentale è costituito esclusivamente da onlay posteriori e faccette palatali (e contemporaneamente faccette vestibolari), ed è strategicamente pianificata in modo da permettere la riabilitazione di pazienti quadrante per quadrante invece di ripristinare entrambe le arcate dentali contemporaneamente. In un processo di riabilitazione dinamico, dove due parametri fondamentali di una occlusione funzionale, cioè, DVO e relazione interarcata, sono costantemente mantenuti dal lato controlaterale della bocca, usare la CR come segno di riferimento per l’occlusione può non essere così cruciale. Per arrestare la progressione della distruzione del dente descritto (erosione e attrito), la dentina restante esposta deve essere efficacemente protetta. A causa della sovraeruzione dei quadranti anteriori, un incremento di DVO è obbligatoria per ripristinare la forma originale del dente. Tuttavia, in pazienti con un’occlusione di classe II molare, la combinazione di aumento della DVO e CR possono portare i denti anteriori significativamente distanti e ciò può portare ad una assenza di contatti anteriori con i restauri finali. Dal momento che non è raccomandato per aumentare sostanzialmente la lunghezza incisale dei denti anteriori mandibolari (generalmente sovraerotti in caso di avanzata erosione dentale gemeralizzata), i contatti anteriori possono logicamente solo essere ristabiliti aumentando la dimensione dei cingoli mascellari. Infatti, molti dei pazienti affetti da grave erosione generalizzata trattati nella nostra clinica presentato una occlusione di classe II molare con una notevole discrepanza tra MIP e CR. Così si è preferito ripristinare la loro occlusione MIP e stabilire contatti anteriori senza la necessità di creare cingoli mascellari sovradimensionati.Inoltre, per valutare se, nelle condizioni precedentemente descritte e rigorosamente seguendo la tecnica 3-STEP l’uso della CR come il rapporto interarcata di riferimento non è un prerequisito, la decisione è stata presa di ripristinare tutti i pazienti affetti da una grave erosione in MIP. Dai dati preliminari raccolti finora, effetti negativi significativi non sono stati riscontrati tali da mettere in discussione la scelta di utilizzare la MIP.
La “DVO aumentata”: di quanto e come testarla?
Nei pazienti affetti da una grave erosione generalizzata, alla domanda se la DVO sia eventualmente diminuita durante questo processo patologico è difficile rispondere, come meccanismi di compensazione severa, ad esempio, egressione del processo alveolare, potrebbe essersi verificato. È anche clinicamente irrilevante.
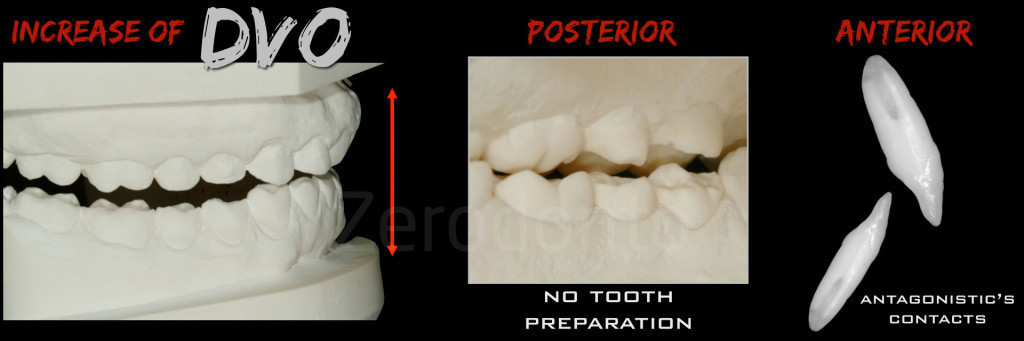
Fig 96: L’aumento della dimensione verticale è legato a necessità biologiche (evitare di rimuovere altra struttura dentaria sana) e di restauro (dopo l’aumento della DVO si ristabiliscono i punti di contatto anteriori)
Un aumento di DVO è sempre obbligatorio, al fine di ridurre la necessità di sostanziali preparazione del dente e per evitare la necessità di trattamenti endodontici elettivi. Tuttavia, qualsiasi aumento di DVO dovrebbe essere minimo, quindi tollerato dal paziente, e garantire al termine della riabilitazione la conservazione o il ripristino di contatti interarcata anteriori funzionali (guida anteriore).
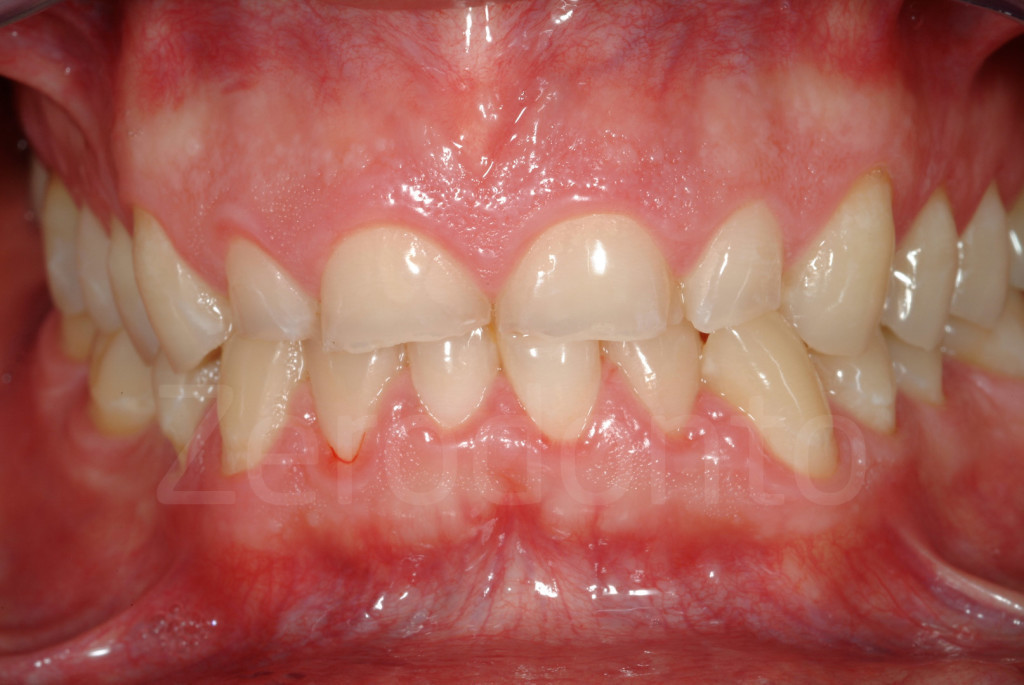
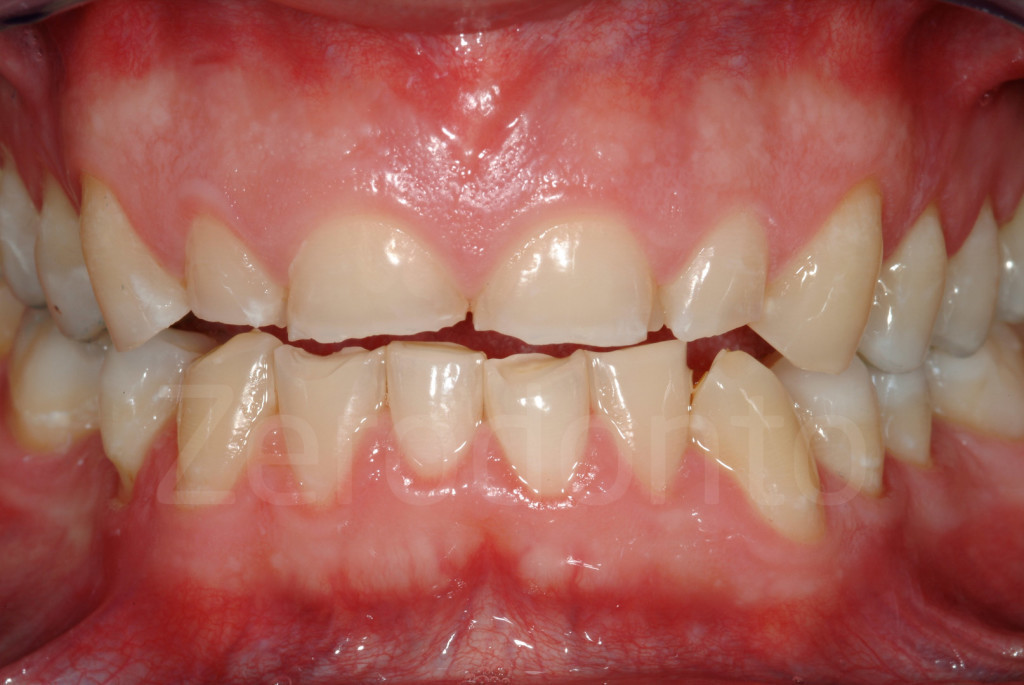
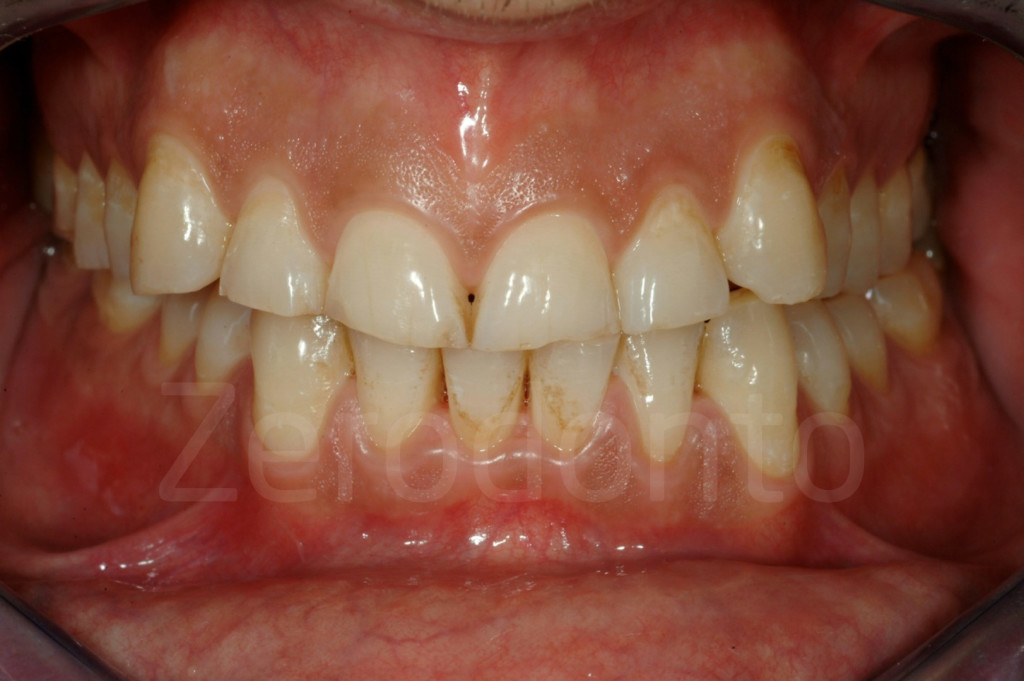
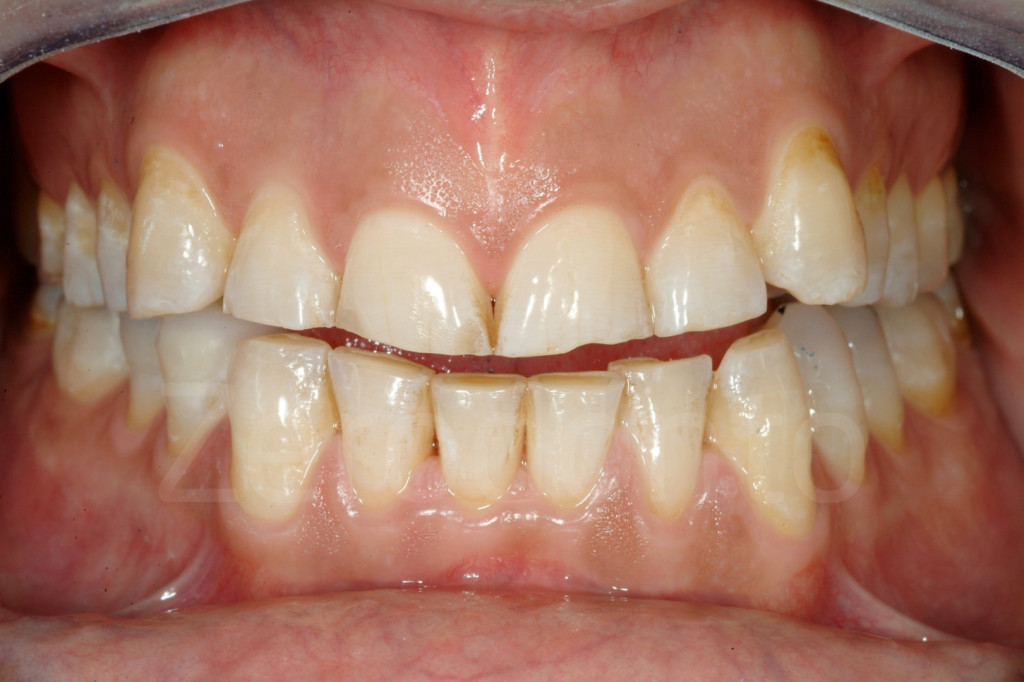
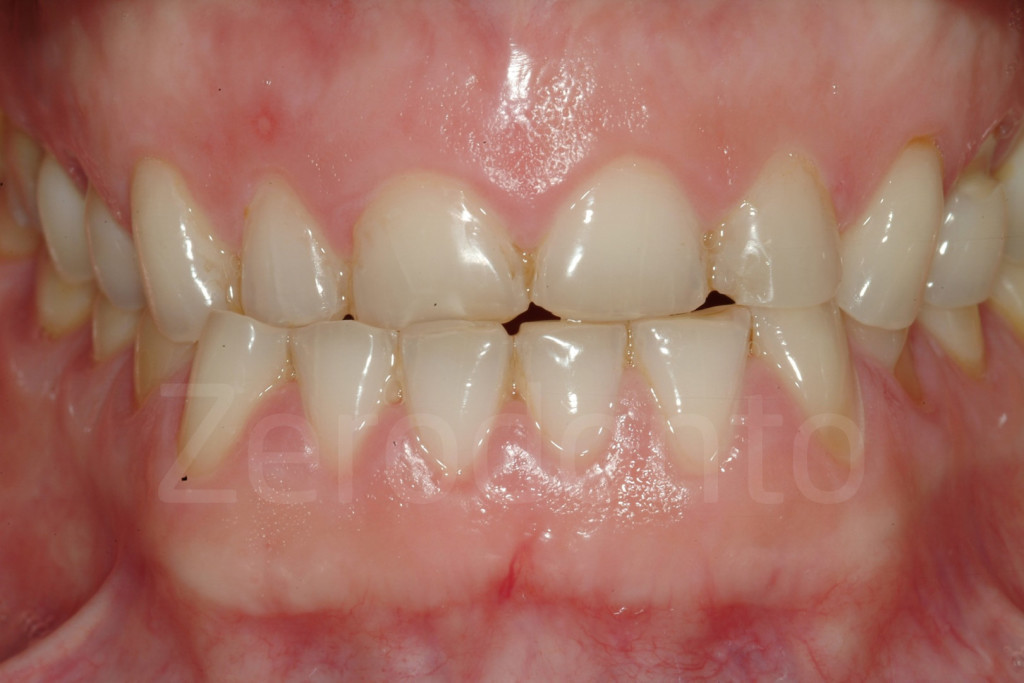
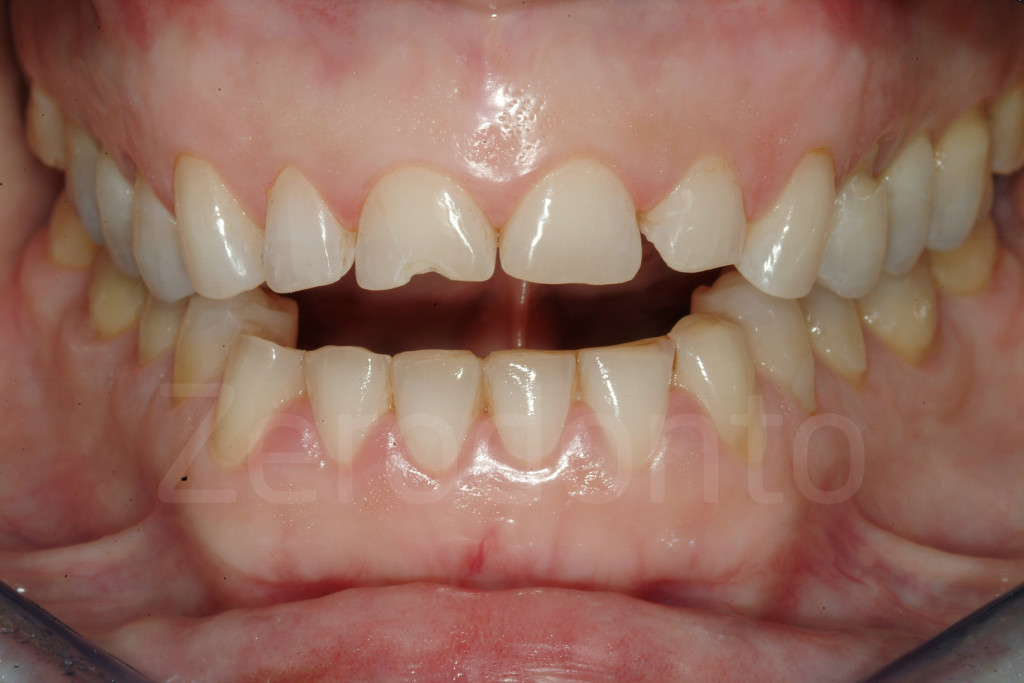
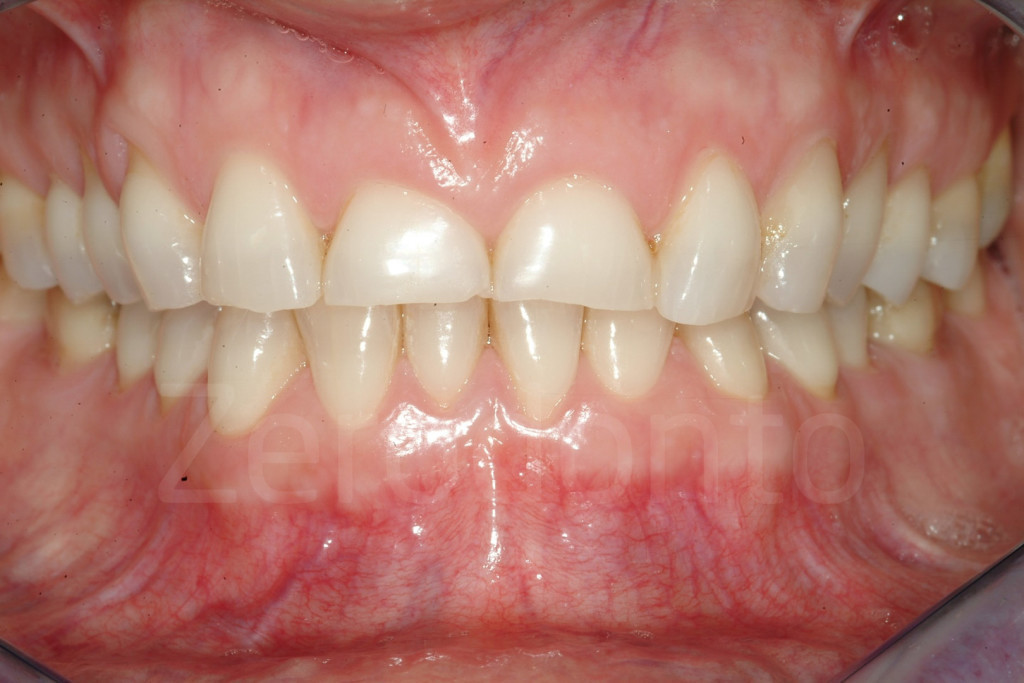
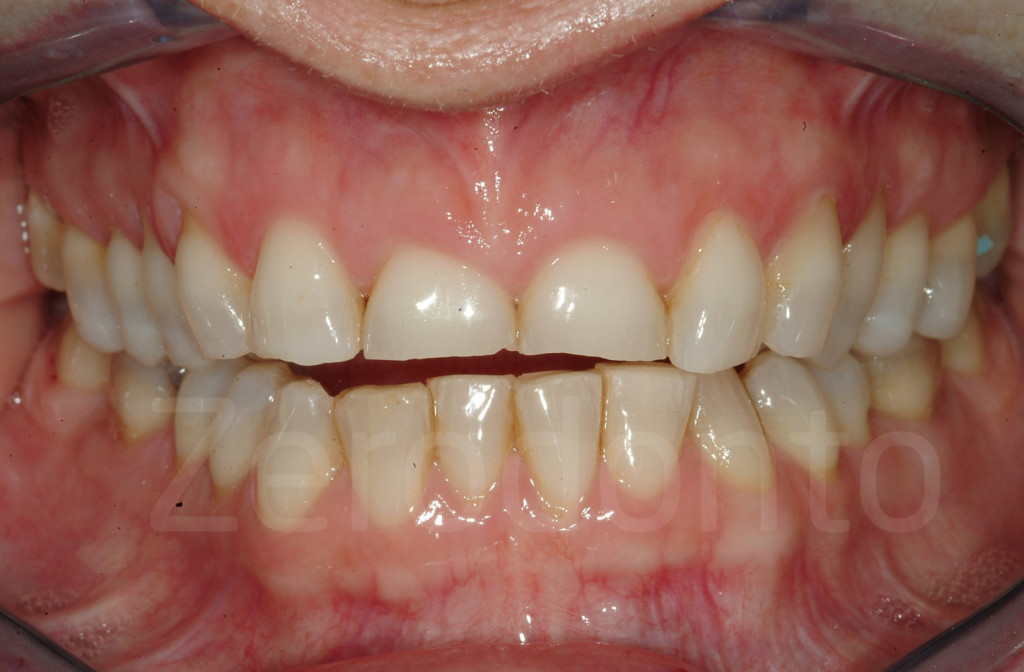
Fig 97-104: Pazienti affetti da usura dentaria generalizzata, stato iniziale e dopo il secondo step clinico. Tutti presentano nuovamente un supporto posteriore e una DVO aumentata con un morso aperto anteriore.
Inoltre, la nuova DVO deve sempre essere testata clinicamente, prima di iniziare dei trattamenti irreversibili, poiché è selezionata arbitrariamente sull’articolatore. In questo contesto, un approccio tradizionale e completamente reversibile consiste nell’utilizzo di una placca occlusale, che richiede compliance del paziente. Tuttavia, considerando lo stile di vita attivo della maggior parte delle persone, è piuttosto ingenuo aspettarsi che i pazienti indosseranno una tale placca occlusale 24 ore al giorno per diversi mesi. Un approccio più realistico può essere l’uso di restauri provvisori. Nel caso della riabilitazione adesiva, l’odontotecnico potrebbe fabbricare onlay compositi provvisori, che sarebbero stati successivamente cementati ai denti, compresi gli aspetti palatali della dentatura mascellare anteriore. Ci sono diversi svantaggi di questo metodo, come le spese di laboratorio aggiuntive associate. Inoltre, esso può in molti casi non essere un vero approccio reversibile poiché potrebbe richiedere una certa preparazione del dente per assicurare spessore minimo degli onlay.La terza possibilità per le prove cliniche della fattibilità di un aumento scelto arbitrariamente di DVO è l’uso di materiali compositi diretti. Tuttavia, compositi diretti a mano libera richiedono molto tempo, in particolare se il clinico mira a duplicare esattamente lo schema occlusale determinato dalla ceratura sui modelli studio.Si deve ribadire che non solo la parte posteriore, ma anche i denti anteriori dovrebbero essere coinvolti nel trattamento al fine di aumentare la DVO e ricreare un’adeguata guida anteriore. Il rispettivo risultato può essere deludente, soprattutto se il clinico prevede di posizionare la mandibola in CR e fissare simultaneamente contatti occlusali stabili alla stessa DVO che era stata precedentemente selezionata sull’ articolatore, un compito che è generalmente considerato quasi impossibile.Tutte e tre le tecniche di cui sopra che sono state proposte per testare un aumento della DVO presentano alcuni importanti inconvenienti. Il dilemma di come trasferire efficientemente e correttamente la nuova occlusione definita con la ceratura rimane. Come consequenza, la seconda fase della tecnica 3-STEP propone un approccio semplice e reversibile per stabilire un nuovo supporto posteriore e per testare l’adattamento del paziente a questa nuova DVO. Questo approccio, che combina i vantaggi delle tecniche suddette, consente la fabbricazione di una placca occlusale “fissa”, utilizzando onlay in composito splintati, direttamente fabbricati in bocca.
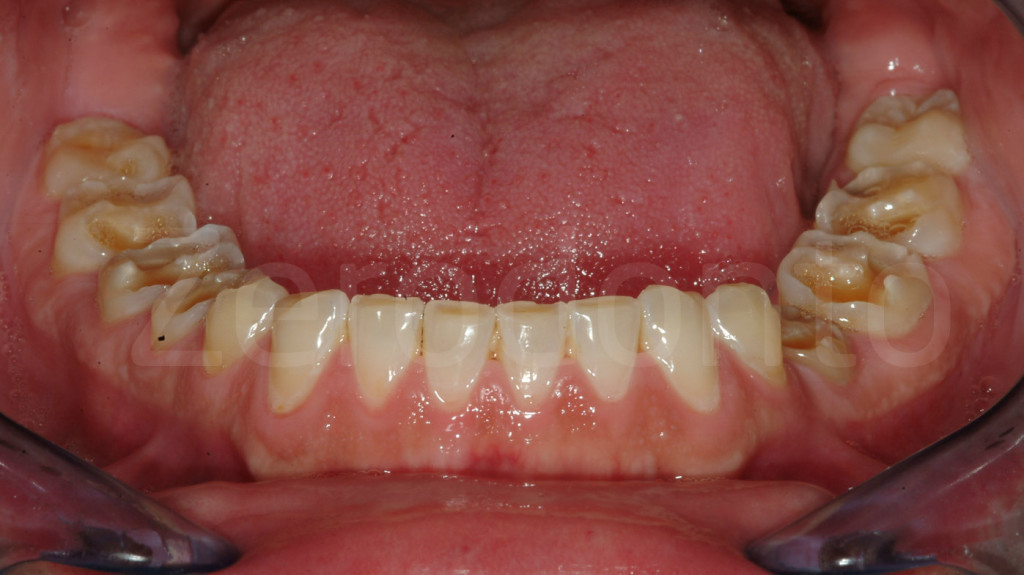
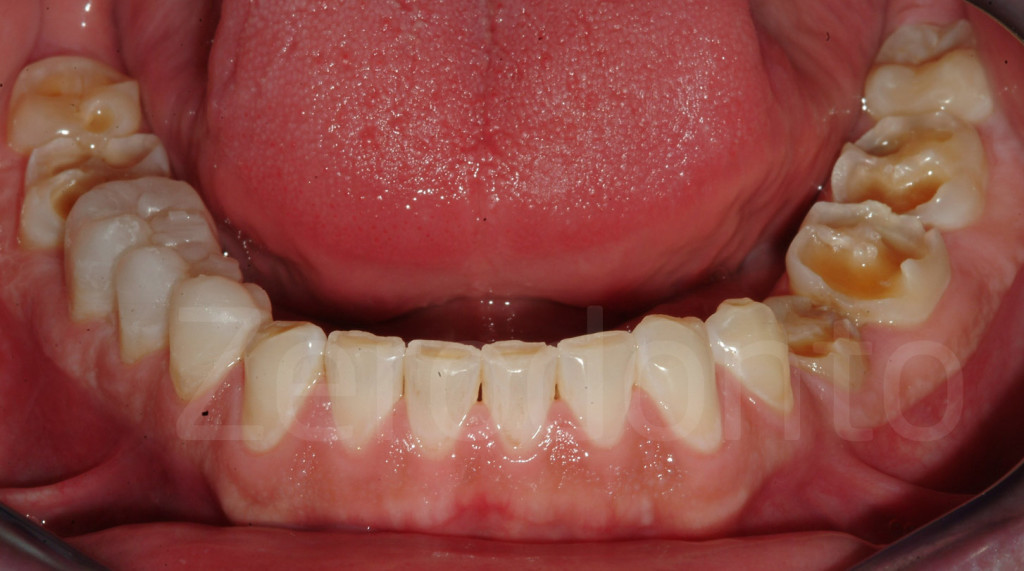
Fig 105-106: Bite bianco terapeutico, ottenuto con procedura diretta intraorale (4 quadrante).
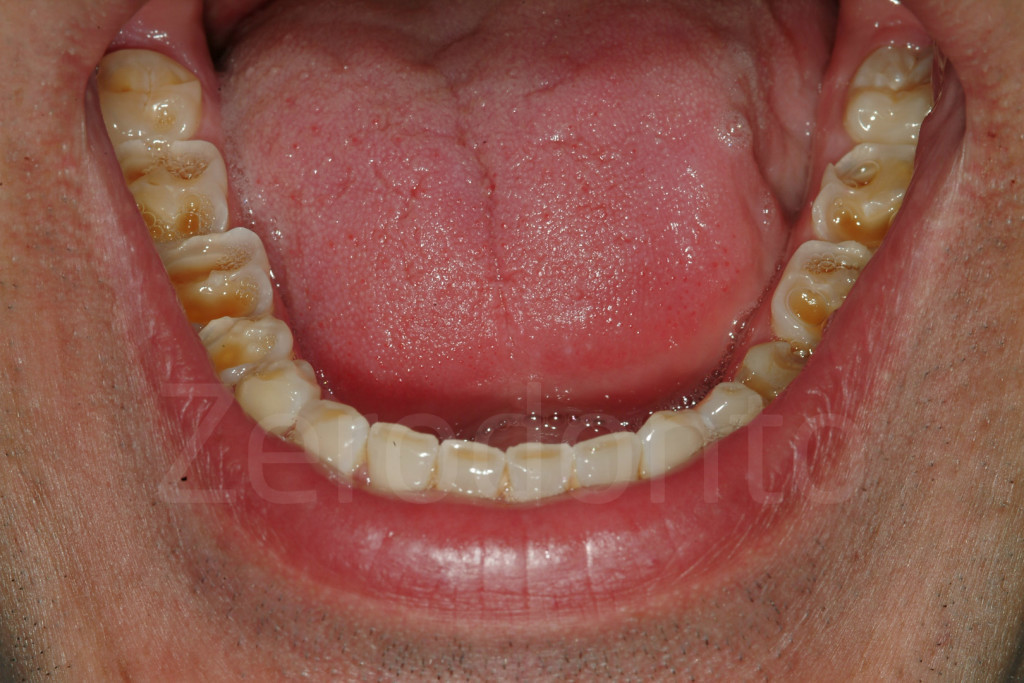
Fig 107-108: Stesso paziente in cui entrambi i quadranti mandibolari sono stati restaurati direttamente con composito tramite mascherine trasparenti (bite bianco)
LABORATORIO Fase 2: il WaxUp occlusale posteriore
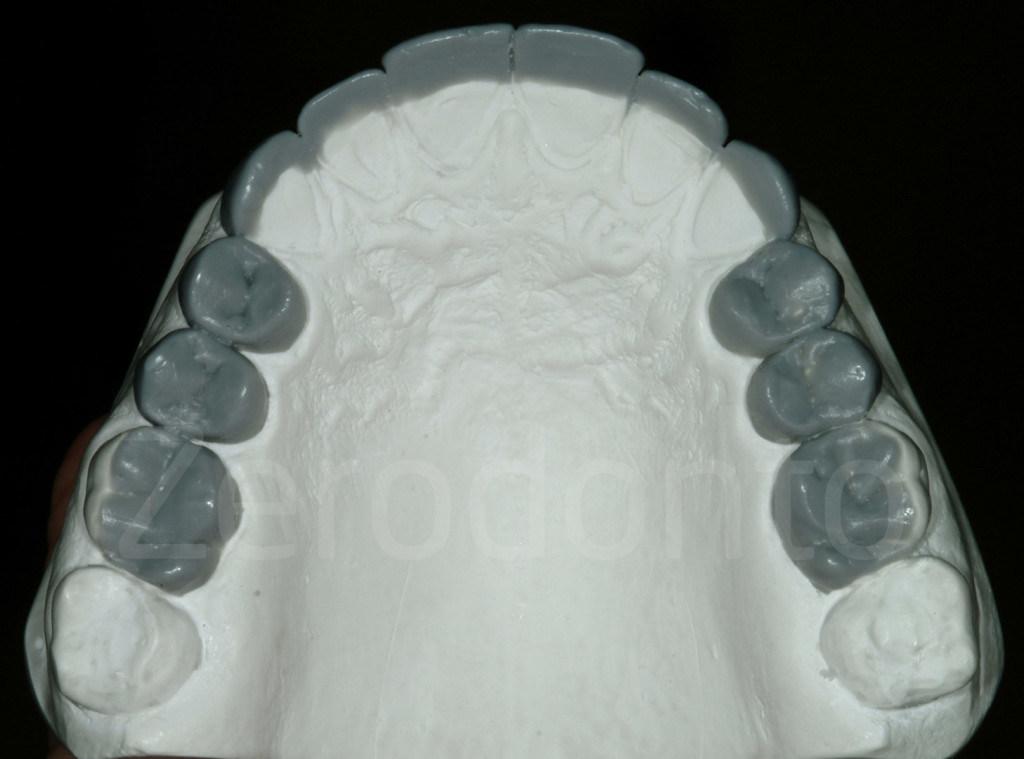
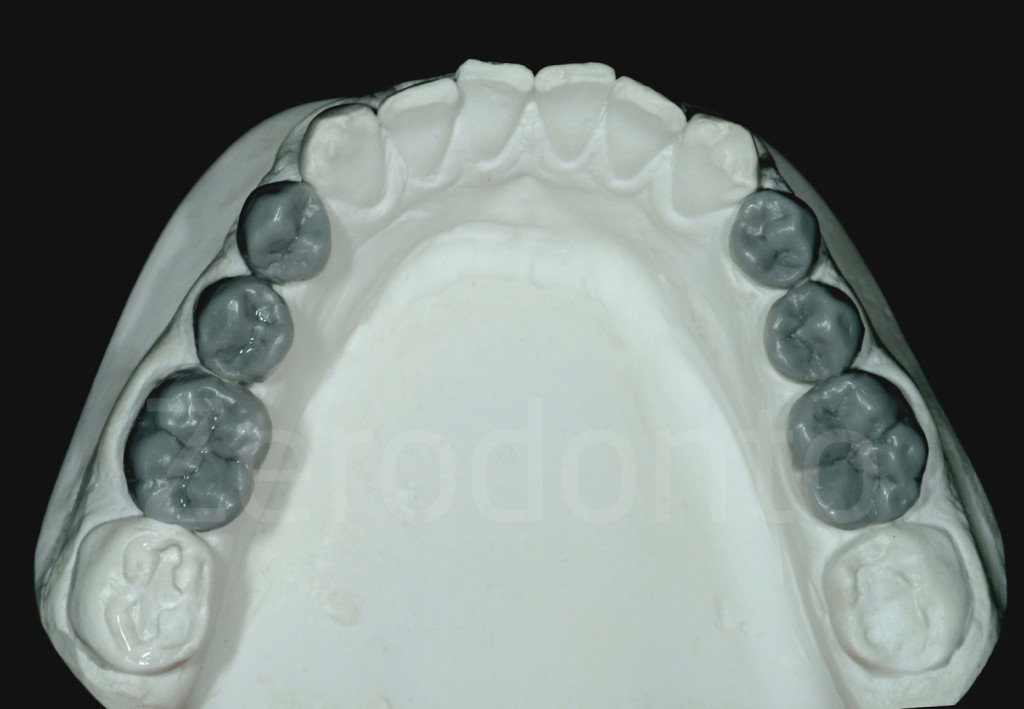
Fig 109-110: Secondo step di laboratorio: ceratura dei denti posteriori (2 premolari e un molare)
All’inizio del trattamento, i due modelli mascellari e mandibolari sono montati su un articolatore semi-individuale con un arco facciale in MIP. Durante la prima fase, il tecnico ha eseguito una ceratura vestibolare sul modello mascellare, e la posizione del piano di occlusione è stata successivamente convalidata clinicamente.Per ciascun paziente, la nuova DVO è decisa arbitrariamente sull’articolatore, prendendo in considerazione i denti posteriori, dove l’incremento massimo è desiderabile per mantenere il massimo di tessuto mineralizzato; e i denti anteriori, che non dovrebbero essere troppo distanti per compromettere la ricreazione di contatti anteriori e la relativa guida anteriore. Una volta che l’aumento della DVO è stabilito e il piano di occlusione convalidato, è facile per il tecnico cerare completamente le superfici occlusali dei denti posteriori.
Fig 111: L’articolo che spiega il wax-up parziale interattivo della tecnica 3-STEP compare sul Journal of Esthetic Dentistry dell’autunno 2016
Il secondo step di laboratorio, tuttavia, si propone solo di cerare le superfici occlusali dei due premolari ed il primo molare in ogni sestante. La superficie palatale dei canini mascellari può anche essere cerata in questa fase per selezionare meglio la forma delle cuspidi e l’inclinazione in relazione allo schema occlusale selezionato (ad esempio, guida canina o funzione di gruppo). Al termine del WaxUp occlusale posteriore, il tecnico fabbricherà per ciascun quadrante una chiave realizzata in silicone trasparente (Elite Trasparente, Zhermack). Queste chiavi saranno utilizzate nella seconda fase clinica intraorale per fabbricare compositi diretti, riproducendo la ceratura in modo fedele. Al paziente viene fissato un appuntamento di 2 ore in cui vengono utilizzate le 4 chiavi per fabbricare i restauri posteriori direttamente nella bocca del paziente.
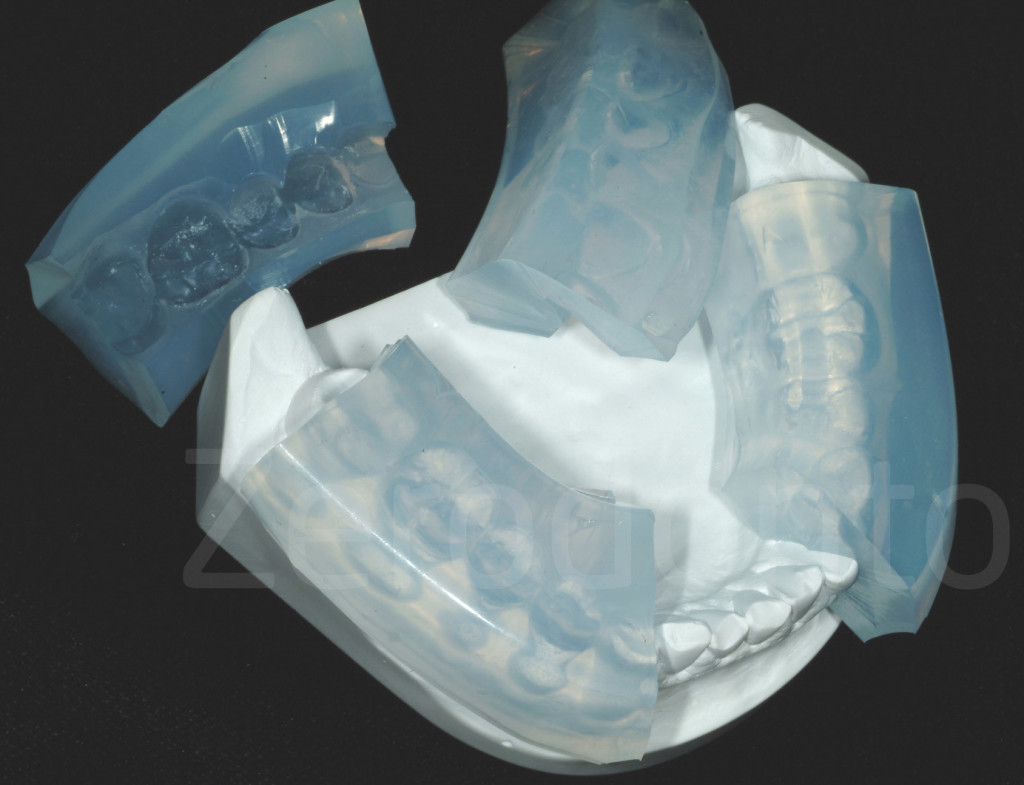
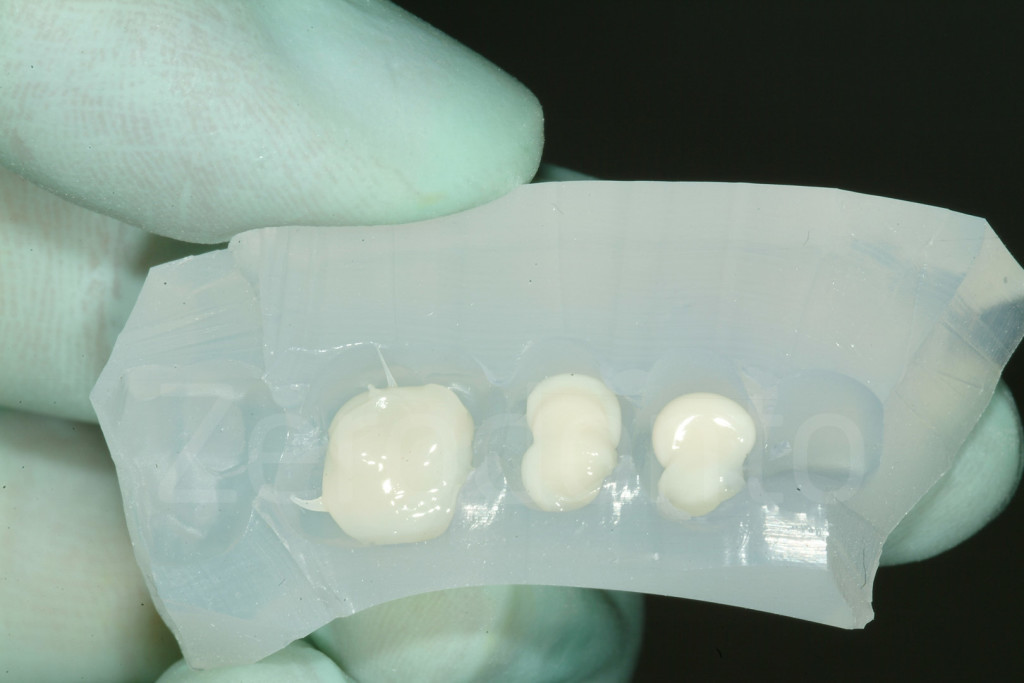
Fig 112-113: Mascherina trasparente DVO
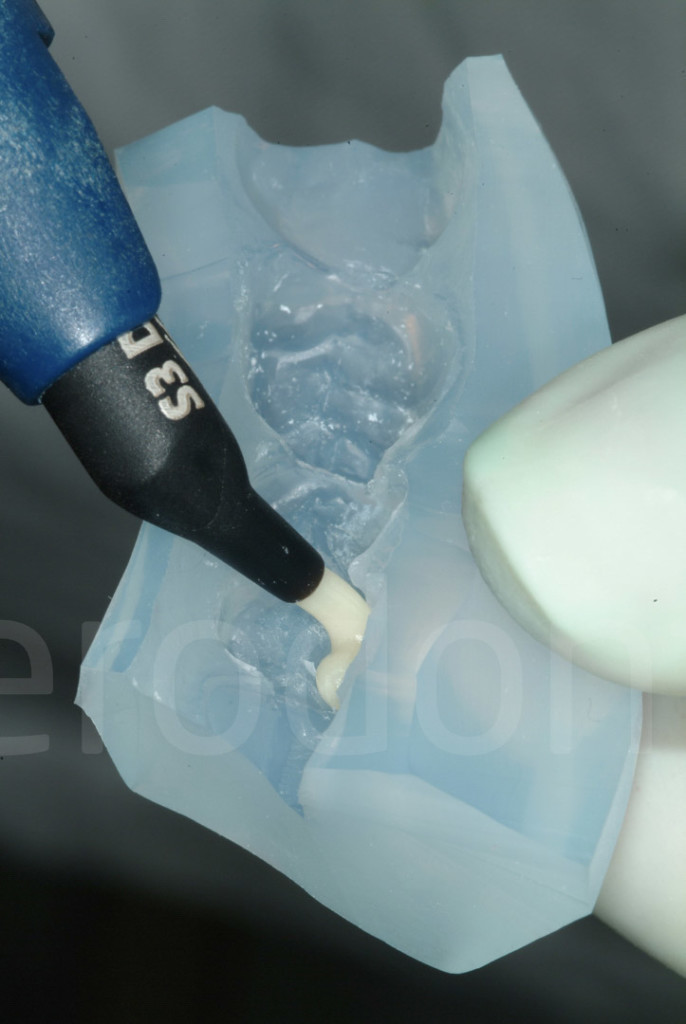
Ogni chiave è caricata con un composito ibrido, e posto su ogni quadrante posteriore.
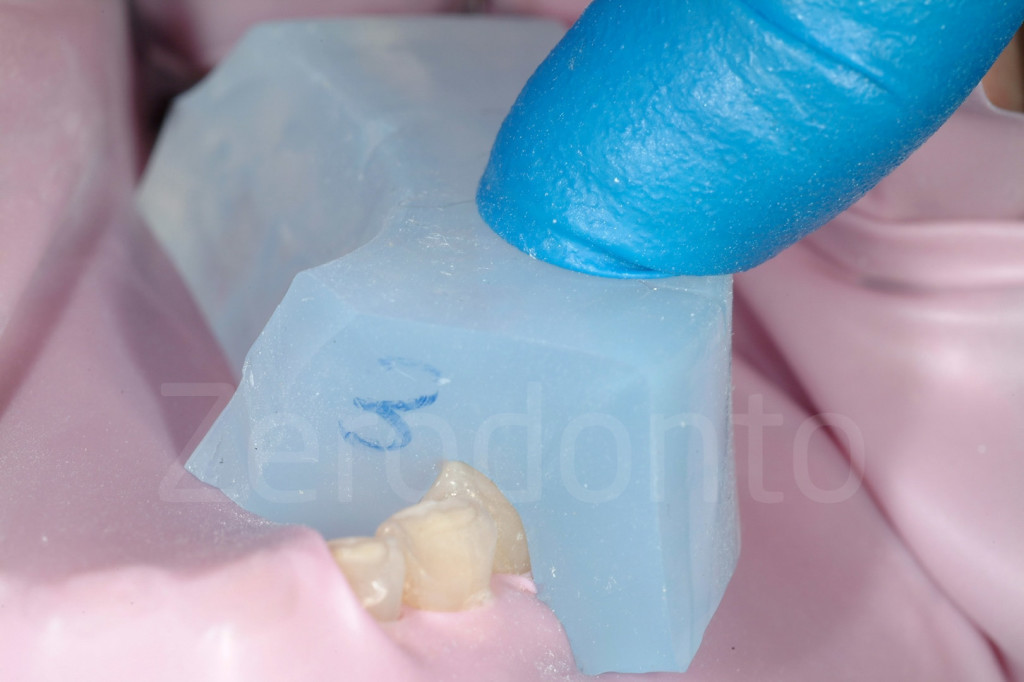
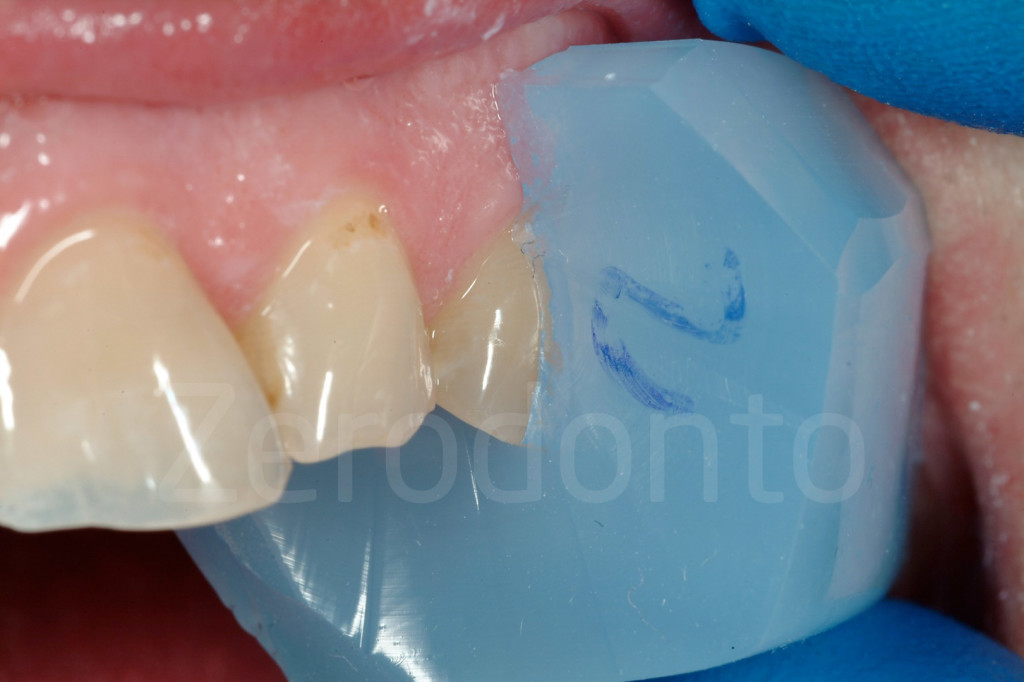
Fig 115-116: Con o senza diga dentale, le mascherine sono posizionate nella bocca

Fig 117: Il composito viene polimerizzato attraverso la mascherina grazie alla sua trasparenza
Grazie all’aspetto trasparente delle chiavi è possibile polimerizzare il composito tramite la chiave. Poiché le chiavi, in silicone trasparente, non sono così rigide come desiderato, è fondamentale non usare compositi troppo viscosi, o caricare la chiave eccessivamente. Per evitare distorsioni, il composito deve essere pre-riscaldato.In questa fase, i secondi molari non sono inclusi nella ceratura occlusale, né saranno ripristinati con un composito occlusale provvisorio. L’attuazione di questa tecnica comprende lo splintaggio dei tre denti posteriori coinvolti, bloccando così l’accesso occlusale di due aree di contatto interproximale e prevenire l’uso del filo interdentale. Una adeguata igiene orale, tuttavia, è possibile in quanto le embrasures gengivali vengono mantenute aperte e il superfloss può essere utilizzato con una traiettoria laterale di inserimento.
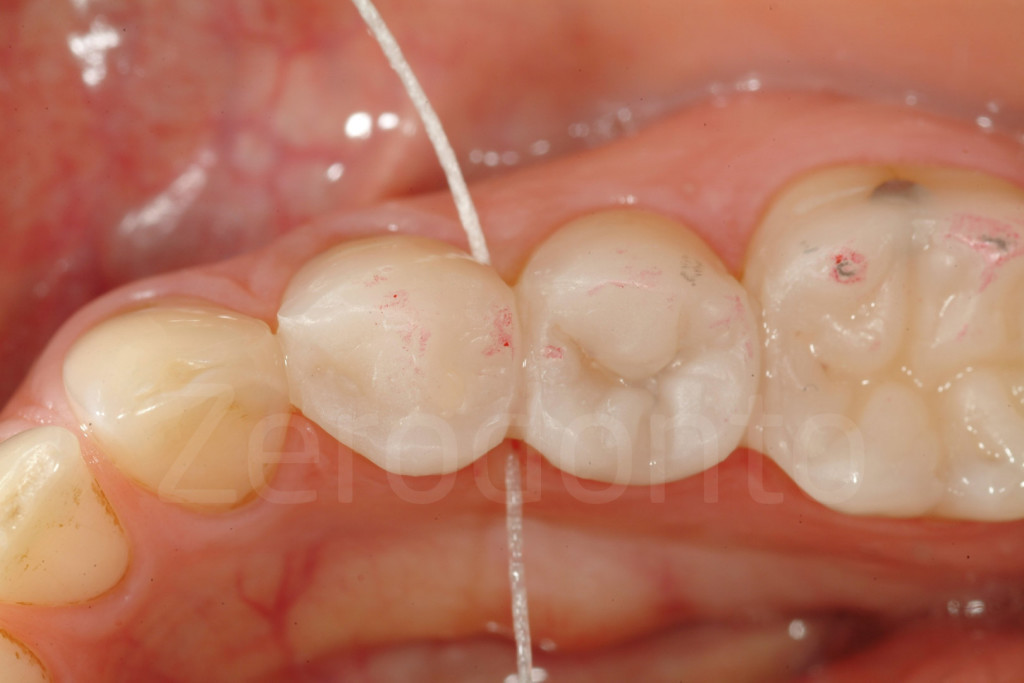
Fig 118: I punti di contatto interprossimali sono chiusi tra i due premolari e il primo molare. Lo spazio per il superfloss dovrebbe essere lasciato aperto.
In questa fase, i secondi molari non sono inclusi nella ceratura occlusale, né saranno ripristinati con un composito occlusale provvisorio dovuto alle seguenti ragioni:
■ assicurare la presenza di un arresto occlusale distale stabile per il posizionamento preciso delle chiavi trasparenti durante la fabbricazione dei compositi provvisori posteriori
■ riconoscere il fatto che tre denti posteriori sono considerati sufficienti per stabilire il supporto posteriore stabile in ogni sestante
■ per avere un riferimento che indica la quantità di aumento di DVO.
Fig 119: Il secondo molare è utilizzato per indicare l’aumento di DVO
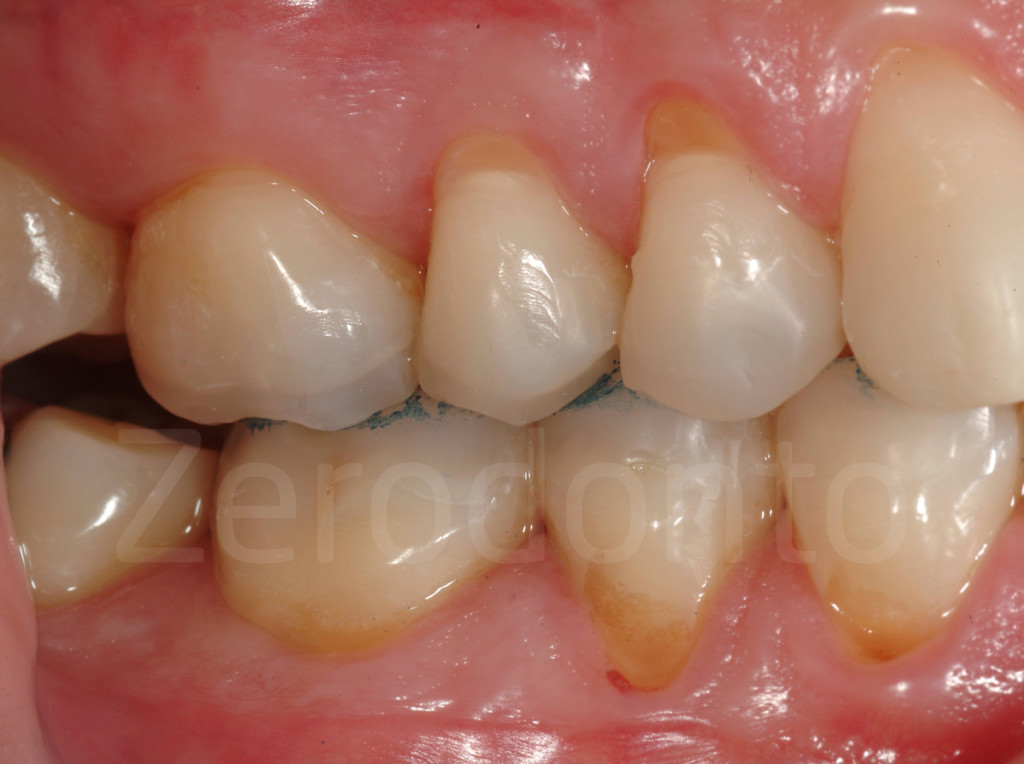
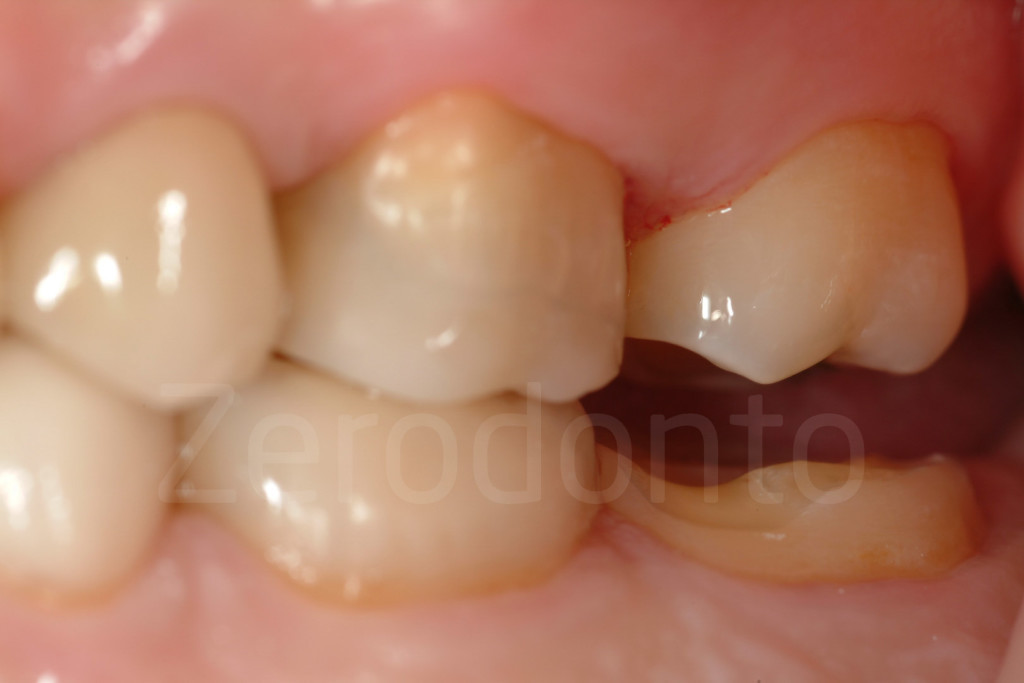
Fig 120-121: Il secondo molare indica l’aumento di DVO dopo il II step (bite bianco). In entrambi i pazienti i secondi molari erano in contatto originariamente.
Come detto sopra, i modelli originali del paziente sono montati in MIP e l’aumento della DVO viene deciso sull’articolatore. Nonostante il fatto che l’asse cerniera dell’articolatore sarà diverso dal paziente, nella nostra esperienza non genera dei contatti occlusali diversi sulla resina composita, sufficienti per richiedere il montaggio dei modelli in CR.Aggiustamenti occlusali minori dovrebbero essere previsti mediante l’attuazione di questa tecnica, e le chiavi trasparenti accuratamente fabbricate e posizionate in bocca, riducono il tempo richiesto per la regolazione occlusale. Inoltre, poiché non vi è normalmente necessità di anestetizzare il paziente, il controllo dell’occlusione sarà facilitato e quindi più accurato.
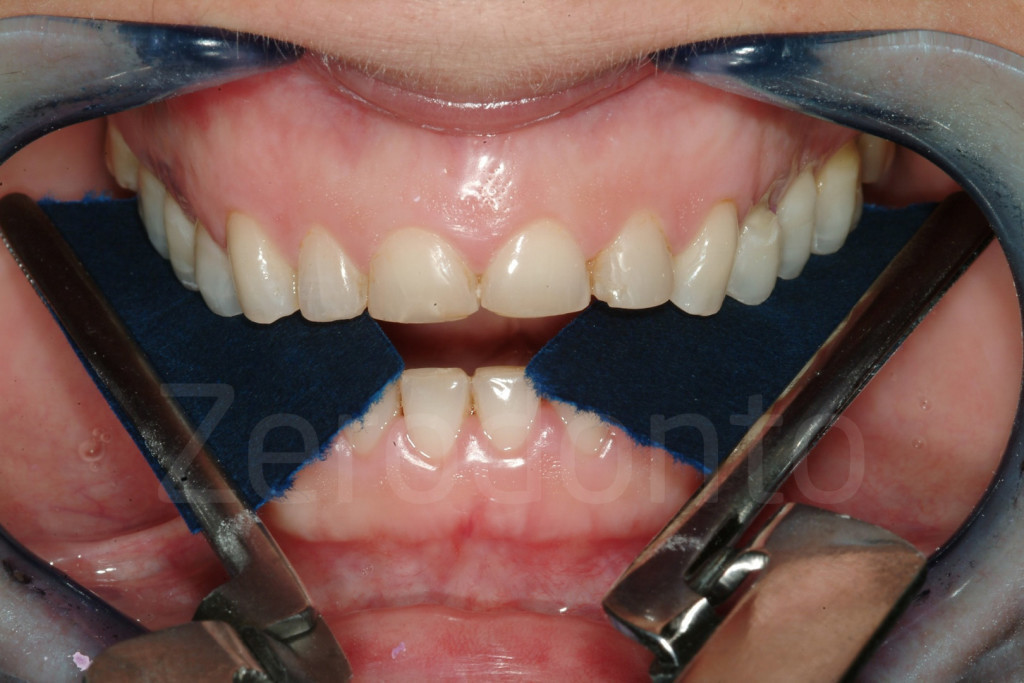
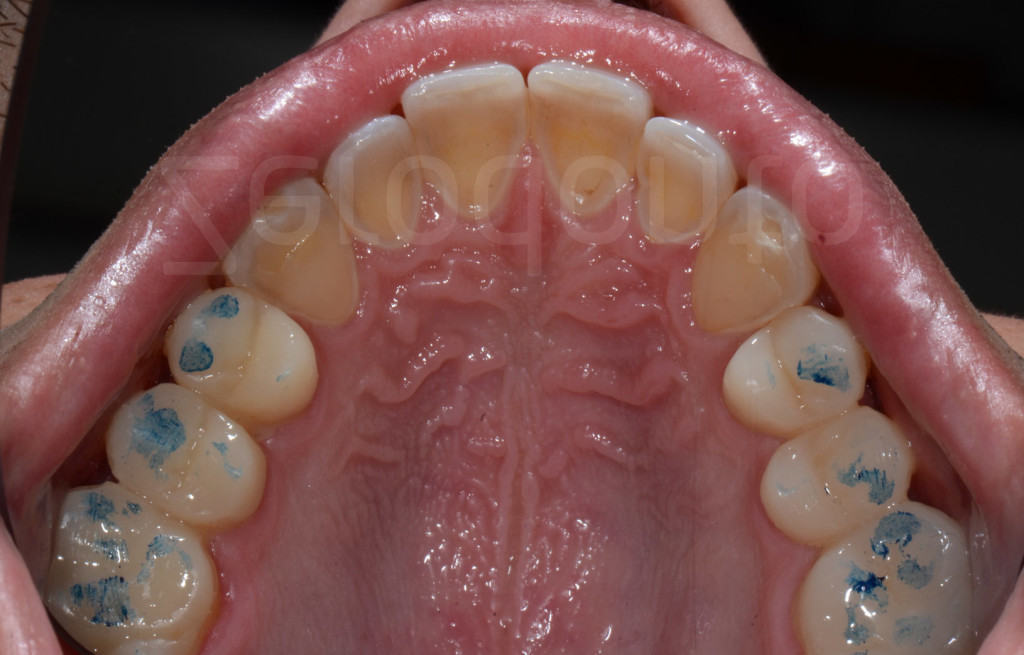
Fig 122-123: Dopo il secondo step, le modifiche occlusali sono eseguite con due carte di articolazione. L’obbiettivo è raggiungere un punto di contatto per ogni dente coinvolto nel bite bianco.
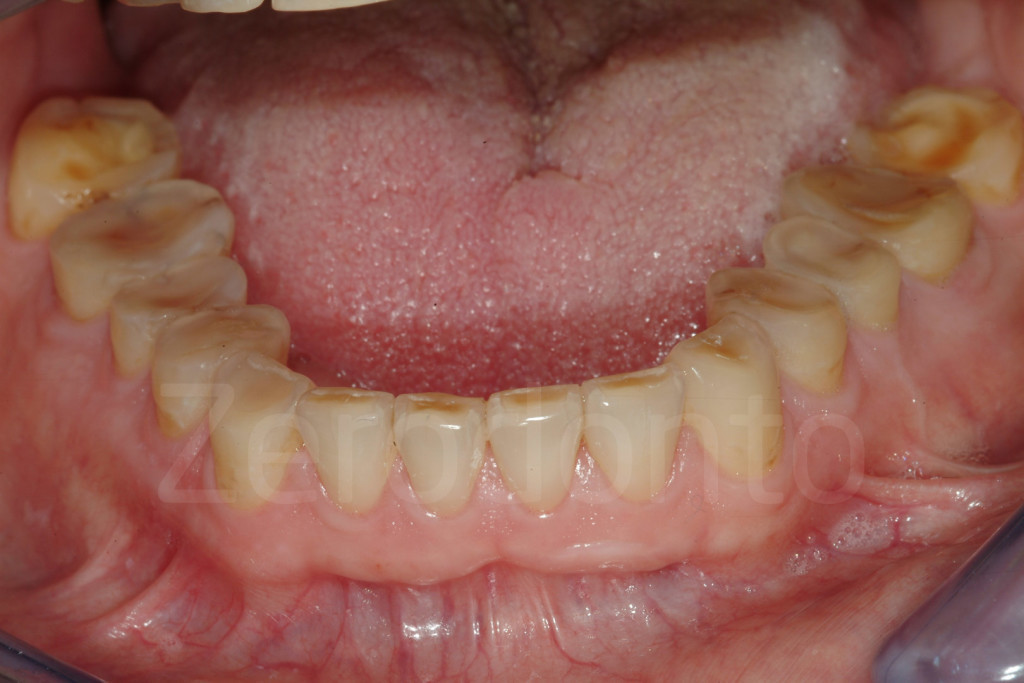
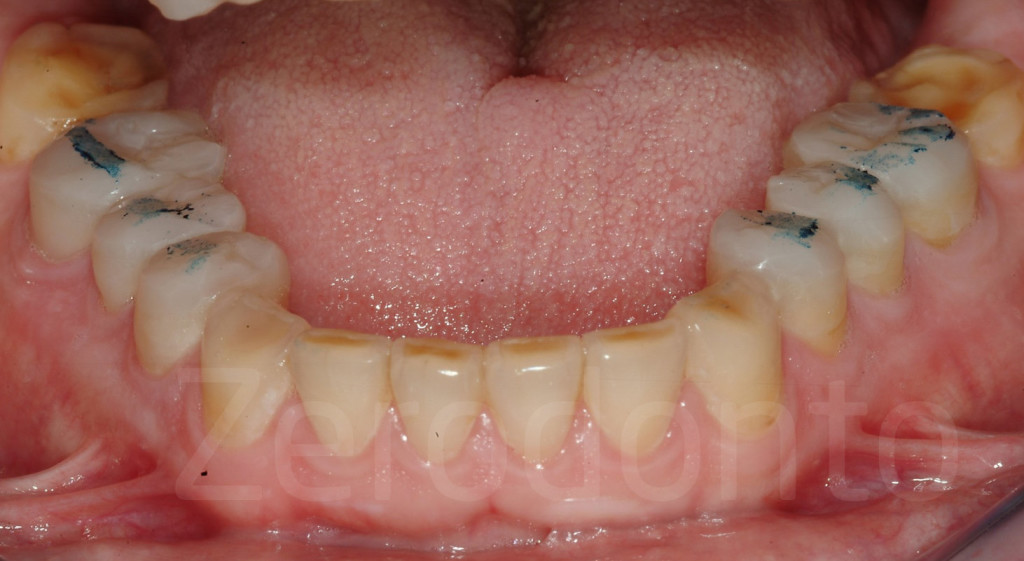
Fig 124-125: Bite bianco. Ogni dente restaurato dovrebbe avere un punto di contatto (occlusione statica)
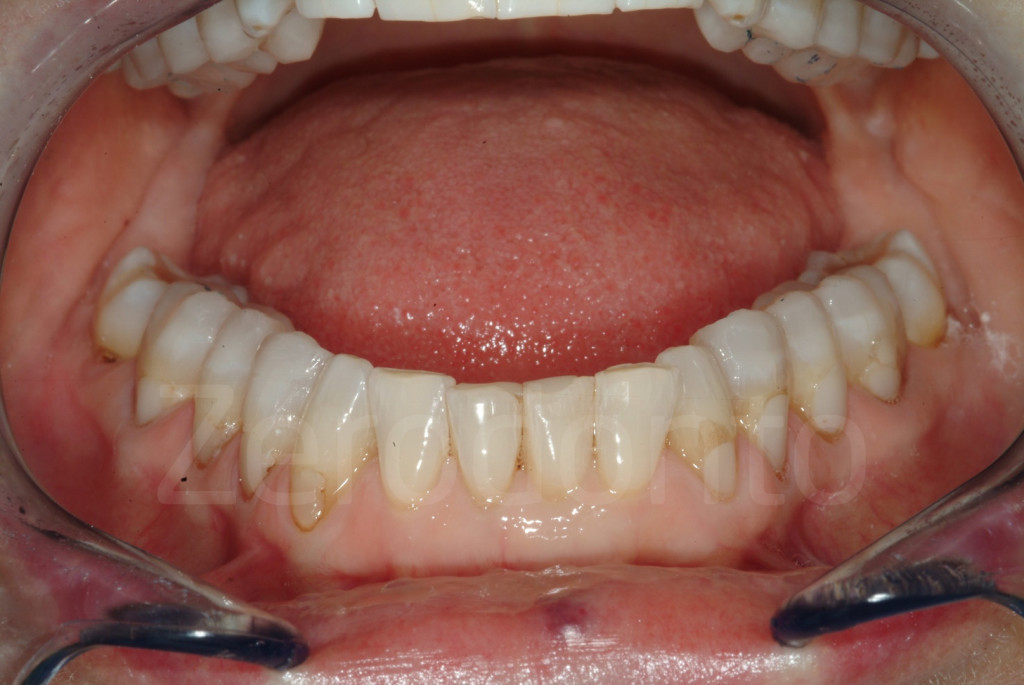
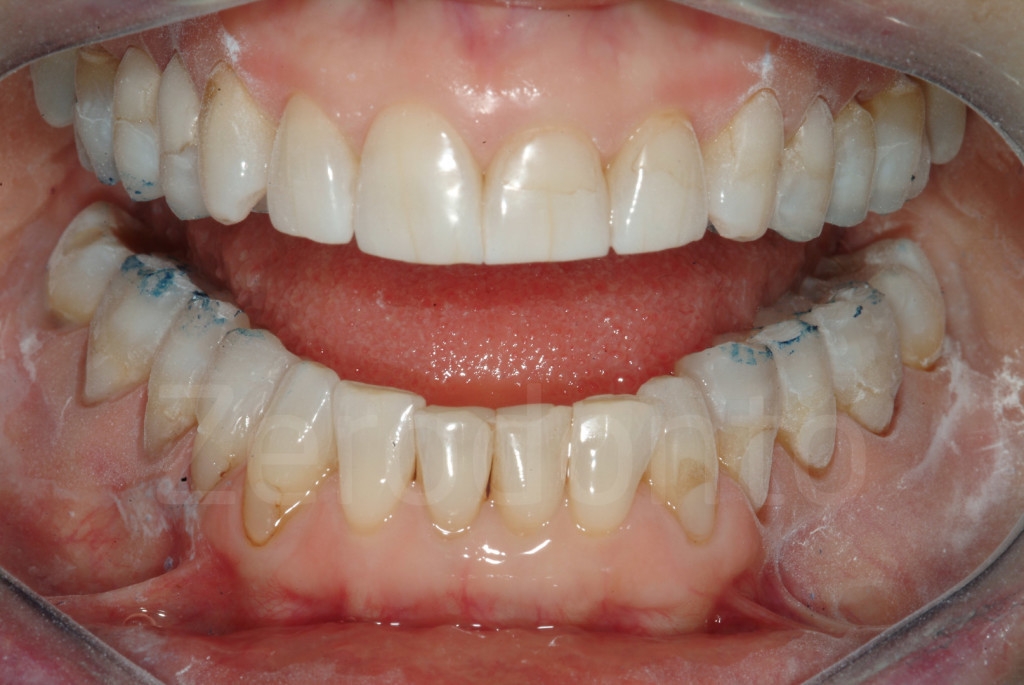
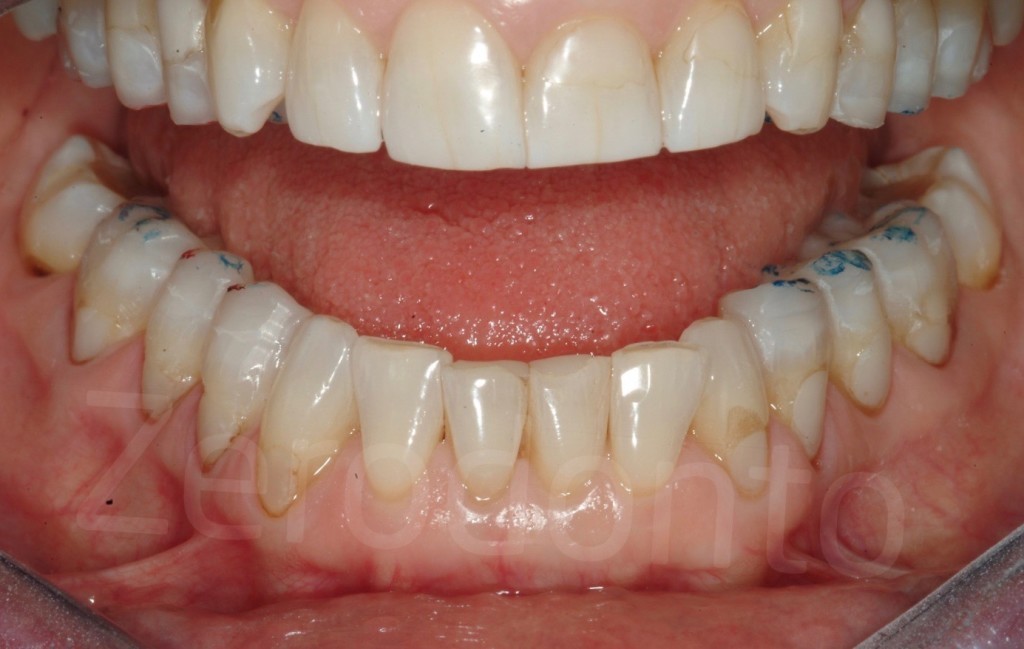
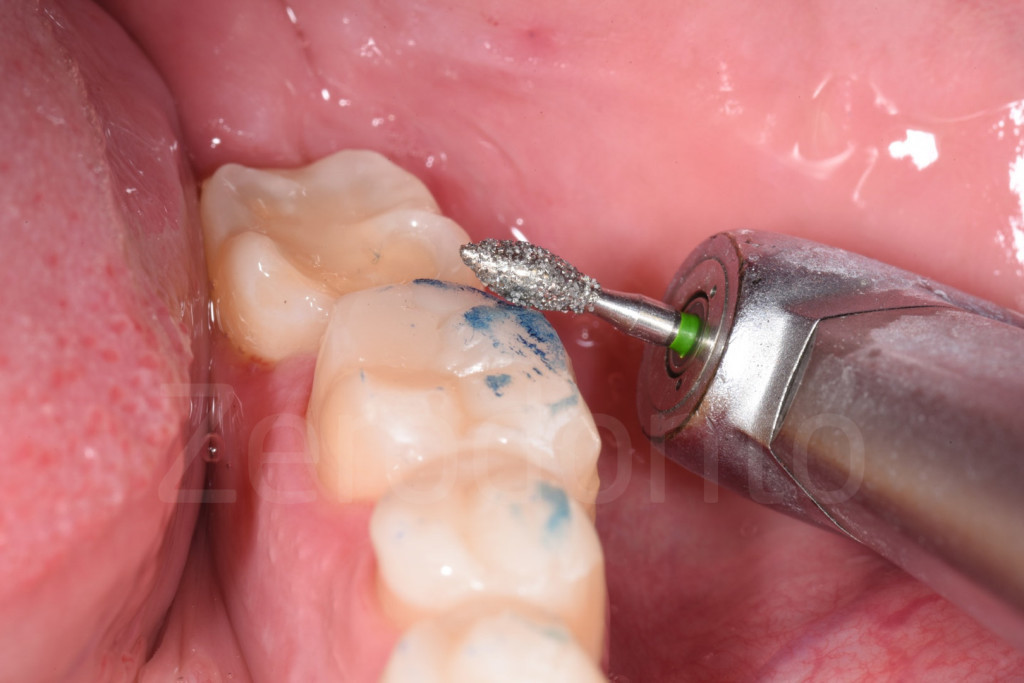
Fig 126-129: Subito dopo la creazione del bite bianco e le progressive modifiche occlusali
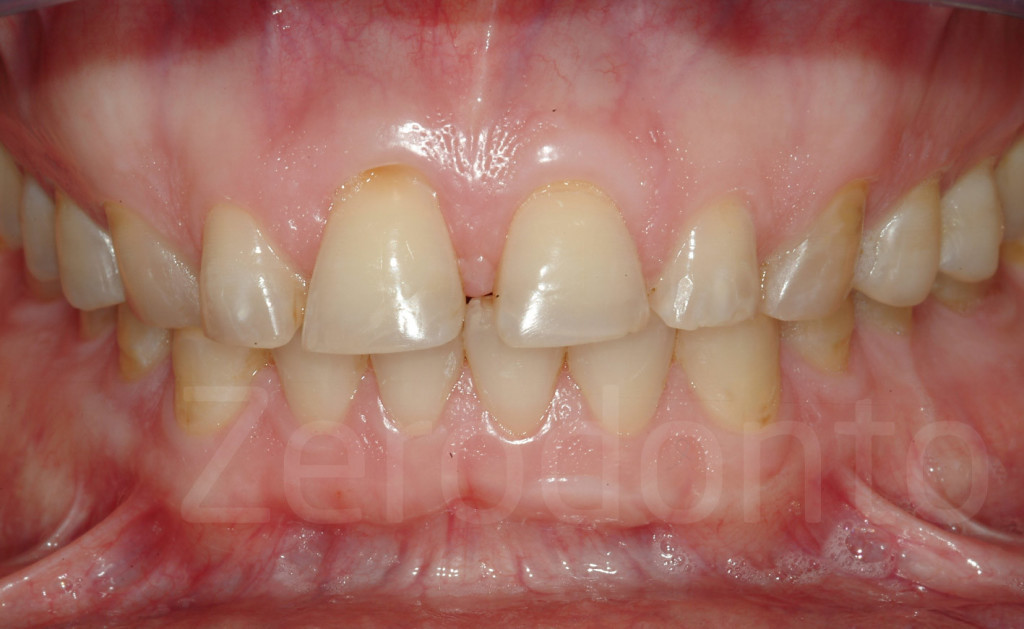
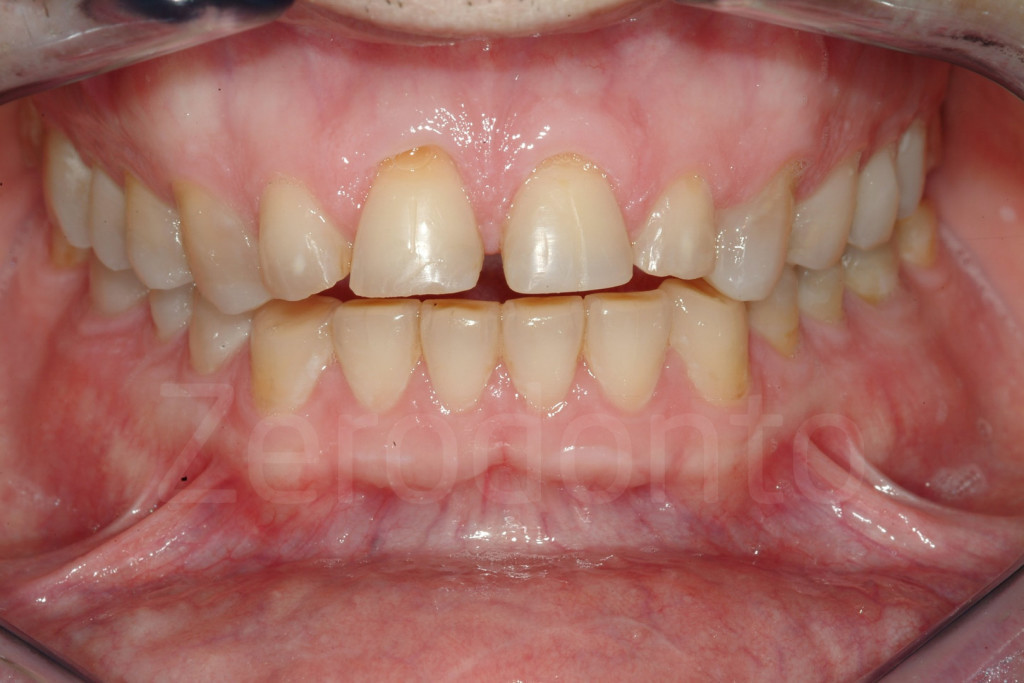
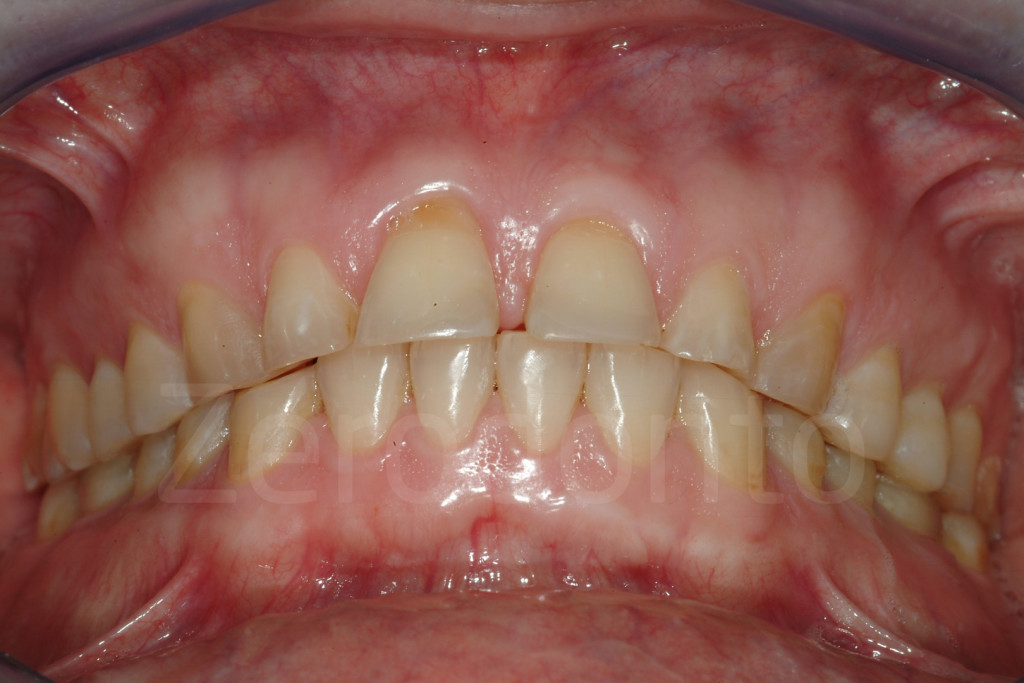
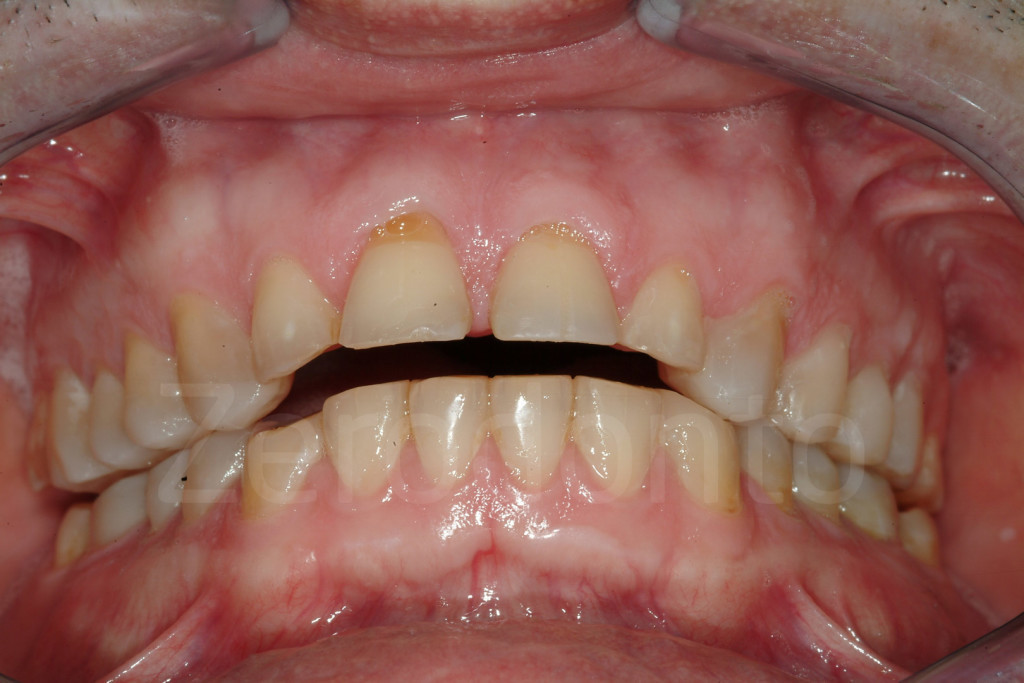
Fig 130-133: II step. Con il bite bianco terapeutico è possibile verificare se il paziente può permettersi di correggere la mandibola deviata.
Questa placca occlusale “fissa” ( bite bianco terapeutico) ha il grande vantaggio che la compliance del paziente è al 100% in termini di controllo dell’aumento della DVO. Poiché nessuna preparazione dentale è richiesta per la fabbricazione dei compositi occlusali posteriori, il trattamento può essere considerato completamente reversibile; se si verificano segni e / o sintomi di disfunzione temporo-mandibolare, lo stato iniziale potrebbe essere ristabilito dalla rimozione selettiva dei compositi occlusali. Questi restauri in composito sono destinati ad essere provvisori, ed essi saranno sostituiti (con onlays in ceramica o omposito), dopo il restauro finale dei quadranti anteriori. Questo è uno dei motivi che l’utilizzo di diga non è fondamentale in questa particolare fase, e la rimozione di restauri preesistenti (ad esempio, vecchi restauri in amalgama ) non è strettamente necessaria.
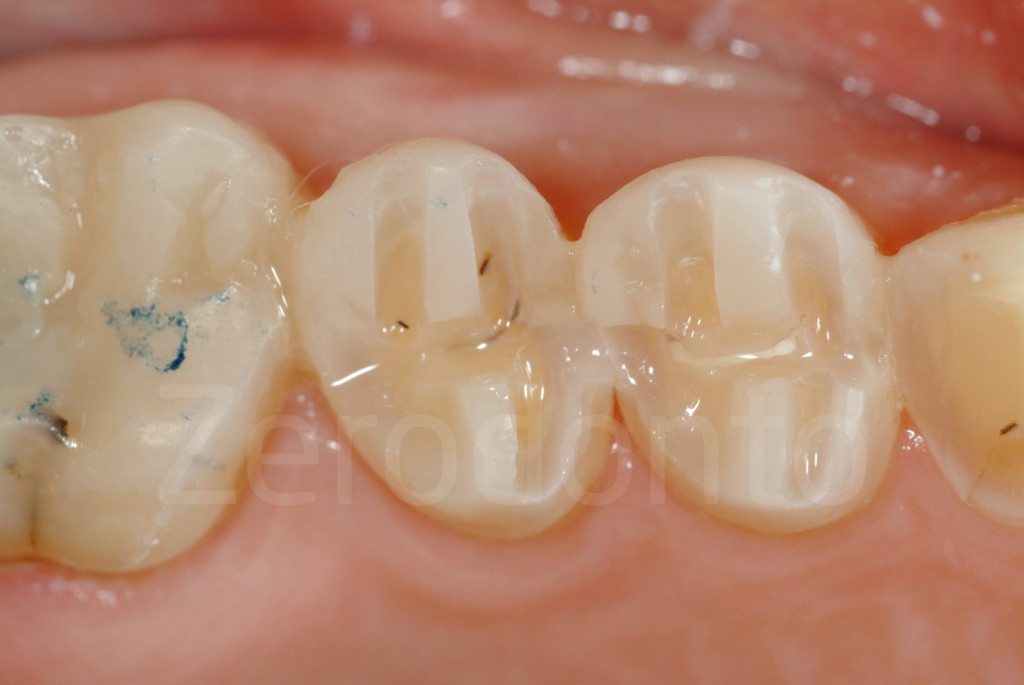
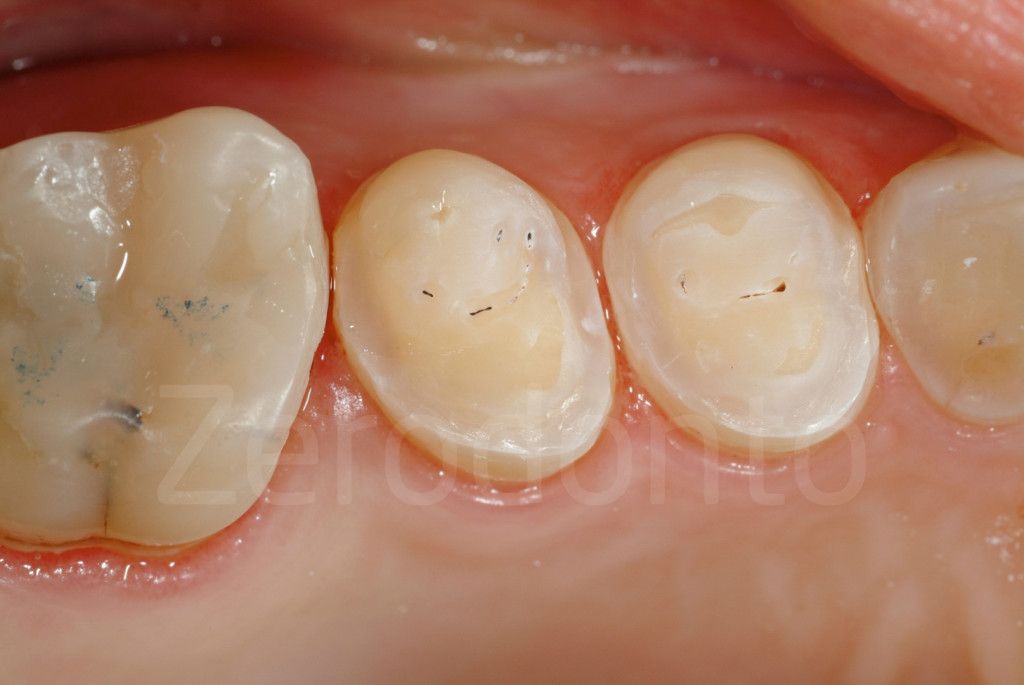
Fig 134-136: Al completamento del III step, i restauri provvisori posteriori saranno sostituiti da quelli finali e il materiale composito rimosso con una punta.
Un altro vantaggio di questi compositi intermedi è il loro potenziale di essere modificati. Dopo, per esempio, il completamento del restauro dei denti anteriori mascellari, è ancora possibile regolare la posizione del piano occlusale rispetto alla nuova posizione del bordo incisale, modificando le cuspidi vestibolari dei compositi posteriori. Infine, la loro presenza faciliterà le regolazioni occlusali dei restauri finali collocati nel quadrante opposto. Il tecnico di laboratorio potrebbe decidere di realizzare questi ultimi per la forma perfetta e tutte le regolazioni occlusali potrebbero essere effettuate sui restauri in composito provvisori posteriori del lato opposto.
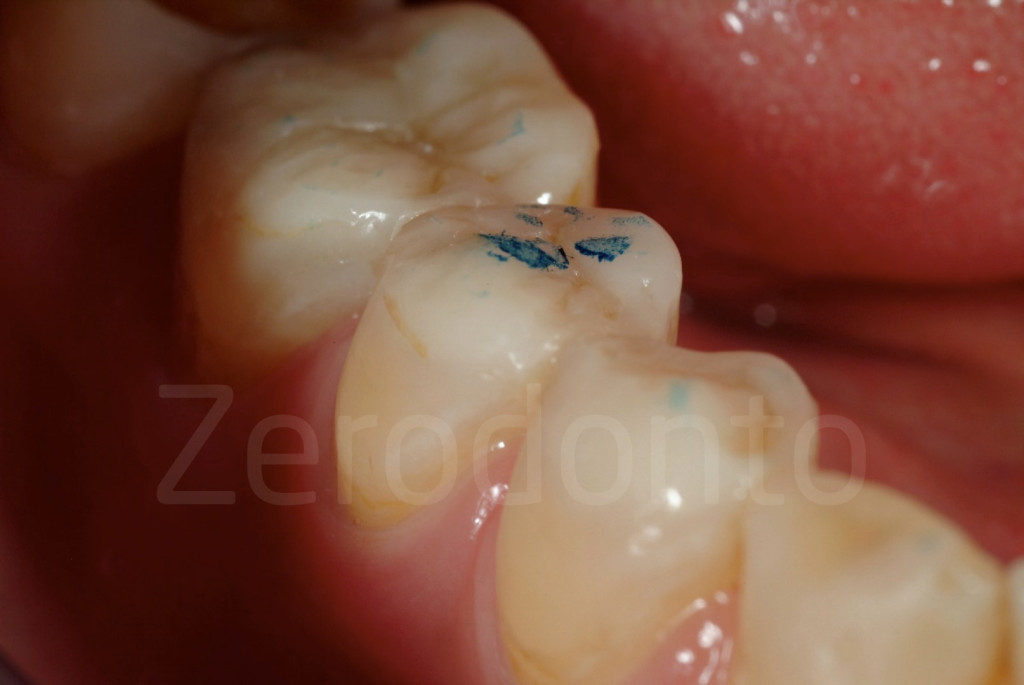
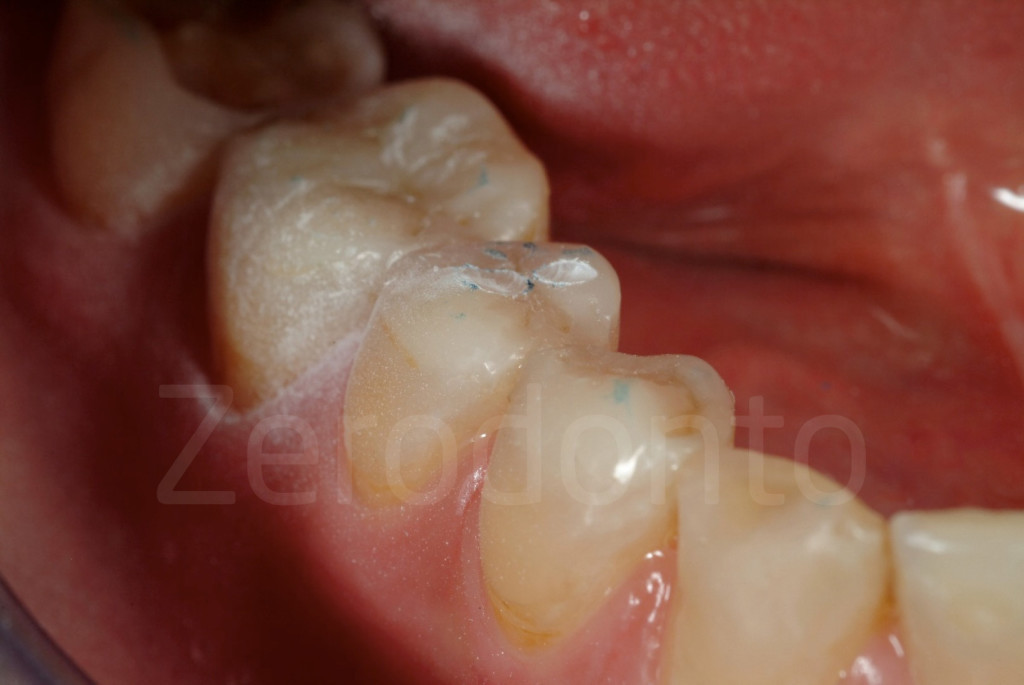
Fig 137-138: Regolazioni occlusali possono essere apportate al livello dei restauri provvisori nell’arco antagonista.
Il secondo step clinico è stato concepito per semplificare il lavoro del medico, senza compromettere il risultato finale della piena riabilitazione completa. In questo caso, si è deciso di non attendere il ripristino con restauri provvisori in resina composita sui denti anteriori, che potenzialmente possono infiammare la gengiva a livello degli aspetti palatale (es. cruciali per la qualità dell’adesione che nessun sanguinamento sia presente). Secondo l’esperienza degli autori l’aumento della DVO è ben tollerato dai pazienti, anche quando si crea un morso aperto anteriore temporaneamente. Alcuni disturbi del linguaggio potrebbero essere anticipati. Tuttavia, i pazienti informati prima del trattamento di solito si comportano molto bene con questo problema. Attualmente, non vi è consenso del tempo necessario per testare il comfort del paziente rispetto ad una nuova DVO aumentata, e ogni medico sembra decidere sulla base di opinioni personali piuttosto che su prove scientifiche. Presso l’Università di Ginevra, il protocollo originale ha suggerito di aspettare un mese. Questa è una scelta del tutto arbitraria e sperimentale. Oggi il tempo di attesa è soltanto 1 settimana, necessaria per il paziente per sentirsi a proprio agio. Se non appaiono i segni e i sintomi di disfunzione temporomandibolare, l’accettazione della nuova DVO può essere confermata, e la terza fase (la creazione dei contatti anteriori) può essere intrapresa. Come già detto, se il medico è preoccupato lasciando il paziente senza contatti anteriori e quindi senza una guida anteriore funzionale durante la fase di test, nella recente evoluzione della tecnica aumentando la DVO, il terzo step potrebbe essere iniziato più rapidamente.
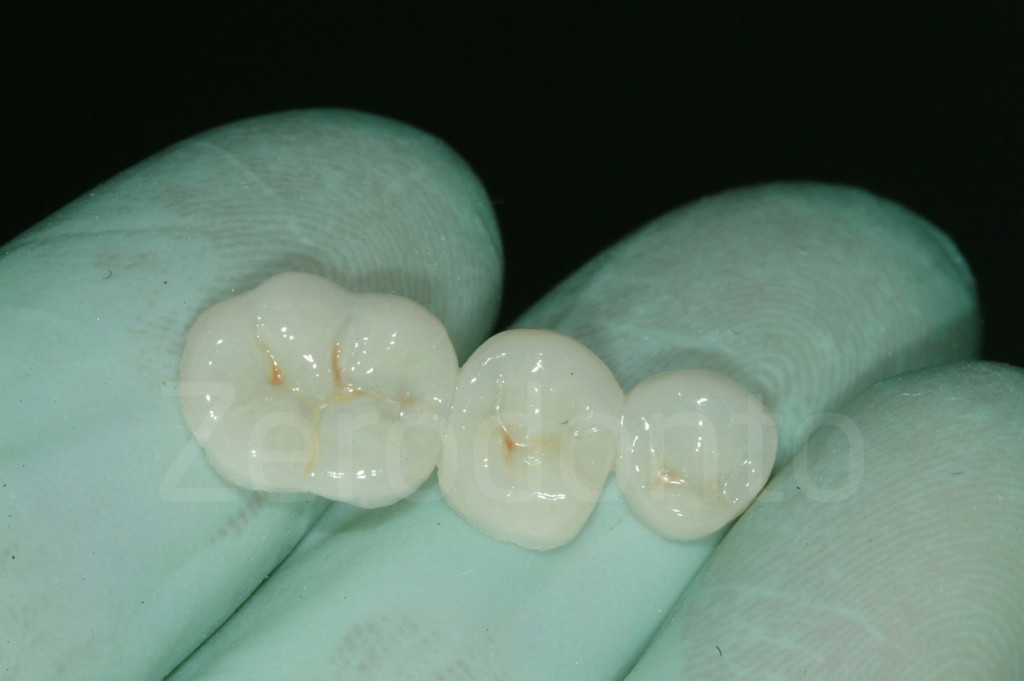
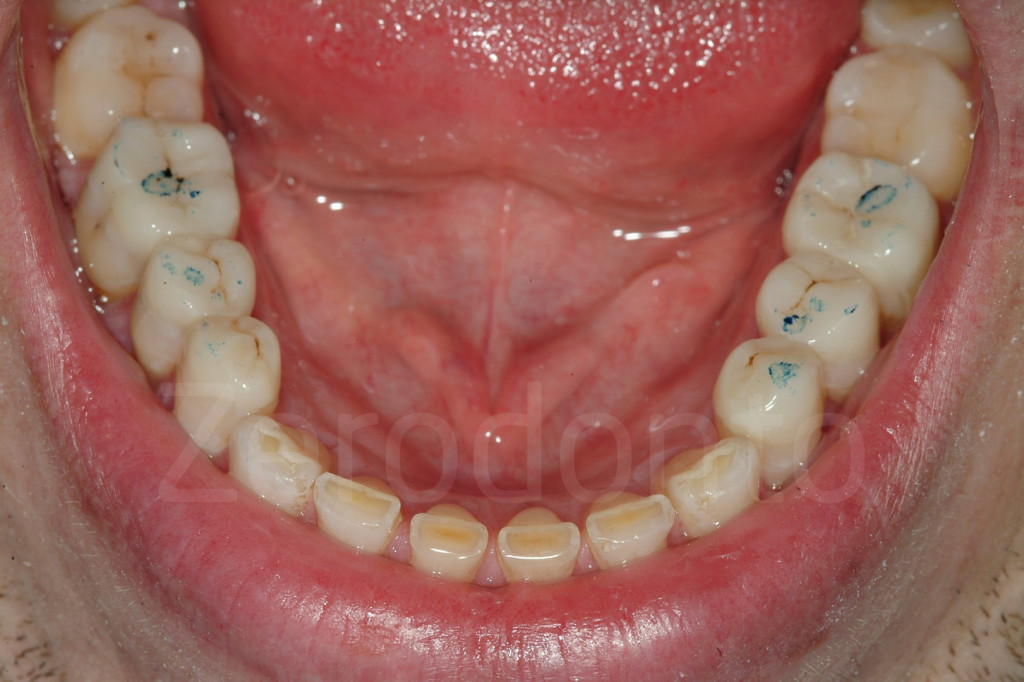
Fig 139-140: Bite bianco fatto in laboratorio
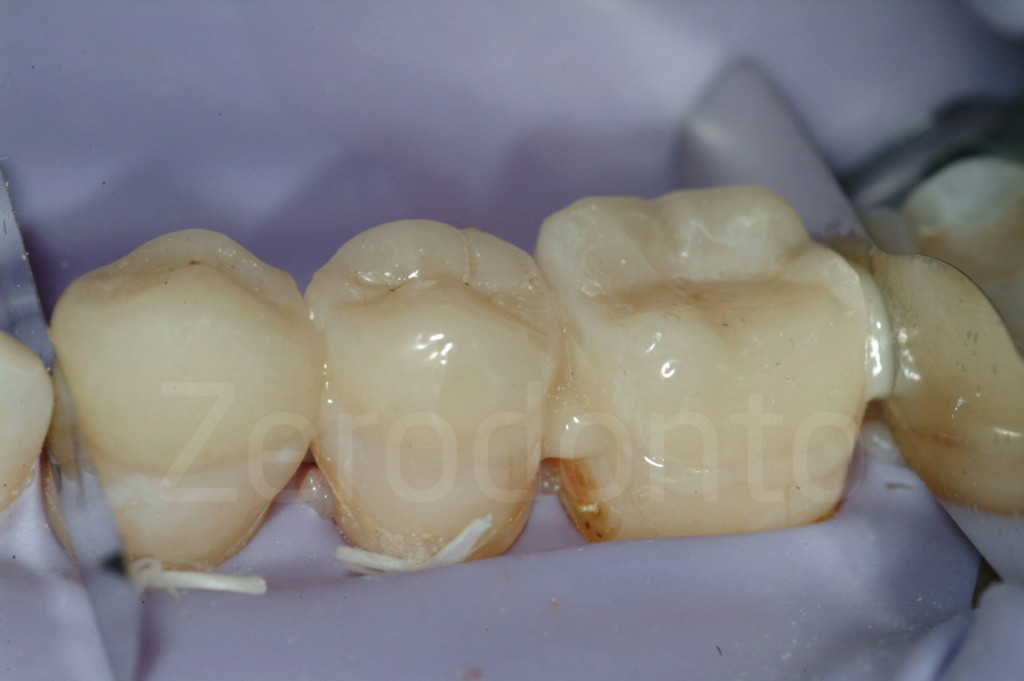
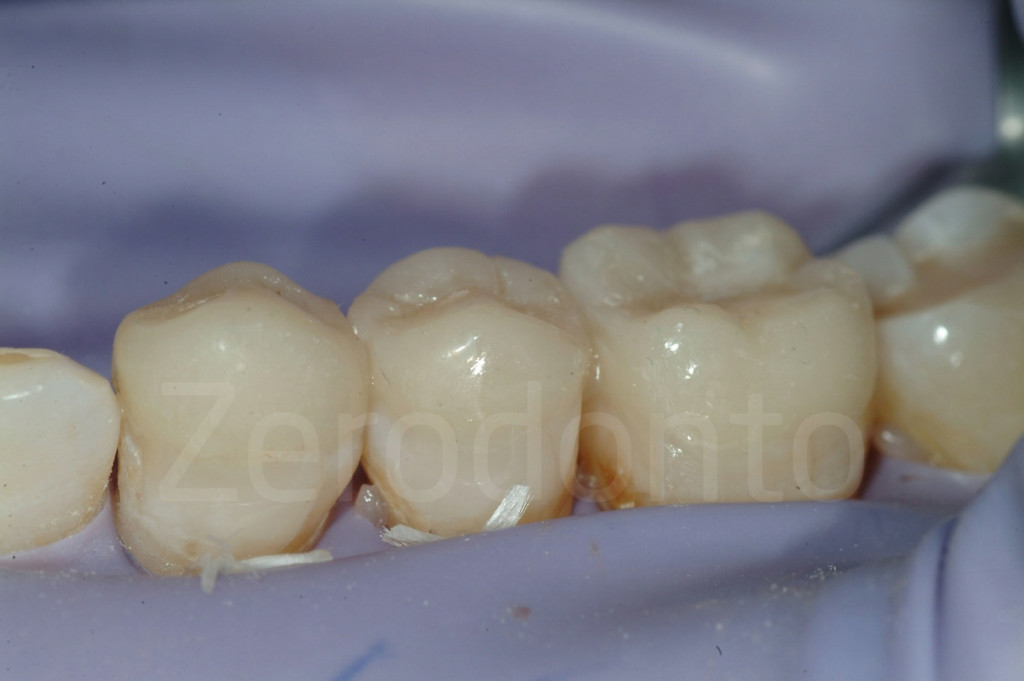
Fig 141-142: Un bite bianco fabbricato dal tecnico potrebbe essere più semplice da incollare per alcuni clinici, ma ha un costo aggiuntivo di laboratorio da tenere in considerazione
I pazienti devono essere informati che talvolta l’aspetto estetico del loro sorriso potrebbe peggiorare in questa fase transitoria della terapia, specialmente nel caso di una dentatura anteriore estremamente danneggiata. Il peggioramento della loro sorriso è dovuto al fatto che i denti posteriori mascellari sono stati allungati dai restauri in resina provvisori nei posteriori, mentre i bordi incisali mascellari non sono ancora stati ripristinati. Alcuni disturbi del linguaggio possono anche essere previsti, durante la fase di open bite e più aria può sfuggire durante la pronuncia della lettera ”s”. Tuttavia, i pazienti sono generalmente così motivati dopo la prima fase clinica che non trovano questa fase di trattamento particolarmente stressante o insopportabile. Di conseguenza, è stato deciso per tutti i pazienti di non tentare di ripristinare i denti anteriori durante la riabilitazione del quadrante posteriore con i restauri provvisori.Come accennato in precedenza, grazie al mock-up mascellare del primo step clinico, i pazienti sono molto fiduciosi, così come l’ obiettivo del trattamento previsto è stato visualizzato e accuratamente spiegato in precedenza. Di conseguenza, questo periodo di transizione è accettato senza particolari lamentele. L’obiezione più frequente sollevata dai colleghi medici di questa tecnica è che senza una guida adeguata anteriore, una nuova occlusione a un aumento del DVO non può essere valutata in modo corretto. Tuttavia, ad oggi, non vi è alcuna solida prova scientifica a disposizione per sostenere questa critica. Nell’esperienza degli autori, i pazienti sono in grado di funzionare bene per un breve periodo di tempo senza contatti anteriori.
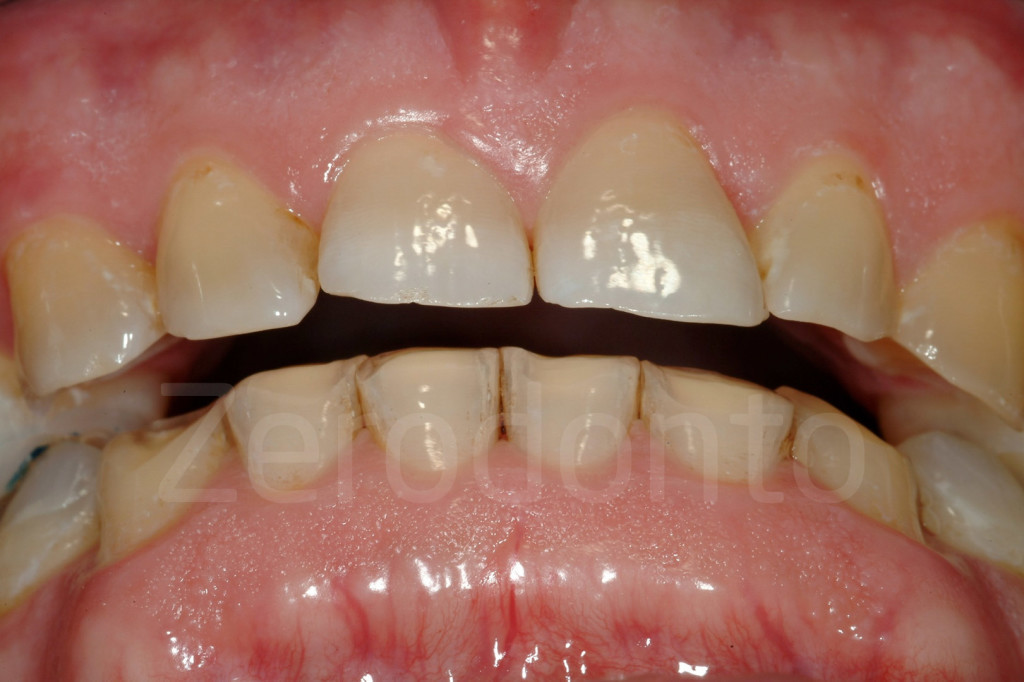
Fig 143: Alla fine del II step i pazienti presentano un morso aperto anteriore che sarà risolto con delle faccette palatali.
TERZO STEP, LE FACCETTE PALATALI.
Al termine della seconda fase, un supporto occlusale posteriore e’n stato ottenuto grazie al bite bianco.La sua presenza, porta alla separazione dei quadranti anteriori (open bite anteriore). Di conseguenza, la terza fase della tecnica three step si occupa del ripristino dei contatti e guide anteriori attraverso le faccette palatine sui denti mascellari
Generalmente, l’aspetto palatale dei quest’ultimi è stato compromesso dalla combinazione distruttiva di erosione e attrito, che ha portato ad una perdita importante della struttura del dente. in seguito alla perdita prima dello smalto e poi della dentina, la morfologia palatale diventa concava, e si accompagna spesso all’ indebolimento e frattura dei bordi incisali. Seguendo come linee guida i concetti convenzionali per le riabilitazioni orali (corone), tali denti strutturalmente compromessi dovrebbero ricevere una copertura completa, ad esempio una corona. Per posizionare i margini di una corona a livello gengivale, l’intera struttura del dente dovrebbe essere preparata per garantire il suo inserimento senza sottosquadri.
L’intero aspetto vestibolare sarà inoltre sostanzialmente ridotto nel processo di preparazione dei margini di circa di 1,5 mm per creare una spalla per le corone ceramometalliche. Anche qualora venissero adottate corone in ceramica più conservative (eventualmente <1 mm preparazione a chamfer ) il clinico dovrebbe sempre eliminare i sottosquadri mesiali e distali del dente, e levigare i bordi taglienti, portando ad una preparazione altamente invasiva.
Diversi studi hanno dimostrato l’importanza delle creste marginali per i denti posteriori. Restauri che si estendono da mesiale a distale, ad esempio un restauro MOD, influenzano notevolmente la forza del dente.
A parere degli autori, le creste marginali mesiali e distali dei denti anteriori potrebbero avere un’ importanza simile come descritto per i denti posteriori nel garantire una resistenza strutturale (framework per lo smalto). Pertanto, l’eliminazione di tali creste marginali mesiali e distali dei denti anteriori potrebbe drasticamente aumentare la flessibilità dente e compromettere la sua integrita’ al carico ( la teoria della “racchetta da tennis”).Inoltre Preparando tali denti per le corone Non di rado, un trattamento endodontico elettivo sarà necessario, ed perni intracanalai saranno poi utilizzati per assicurare il mantenimento delle corone finali, completando il danno biologico iatrogenico arrecato al paziente
Solo pochi articoli sono stati pubblicati che hanno mirato ad indagare il tasso di sopravvivenza di corone singole su denti naturali vitali, e non ci sono studi di follow-up a lungo termine sulla sopravvivenza dei denti devitalizzati e ricoperti in pazienti in giovanissima età.
Tuttavia, i problemi che sorgono quando un dente perde la sua vitalità, esempio lesioni periapicali, discolorazioni, fratture radicolari, ecc, sono ben presenti nella esperienza clinica di tutti i clinici.
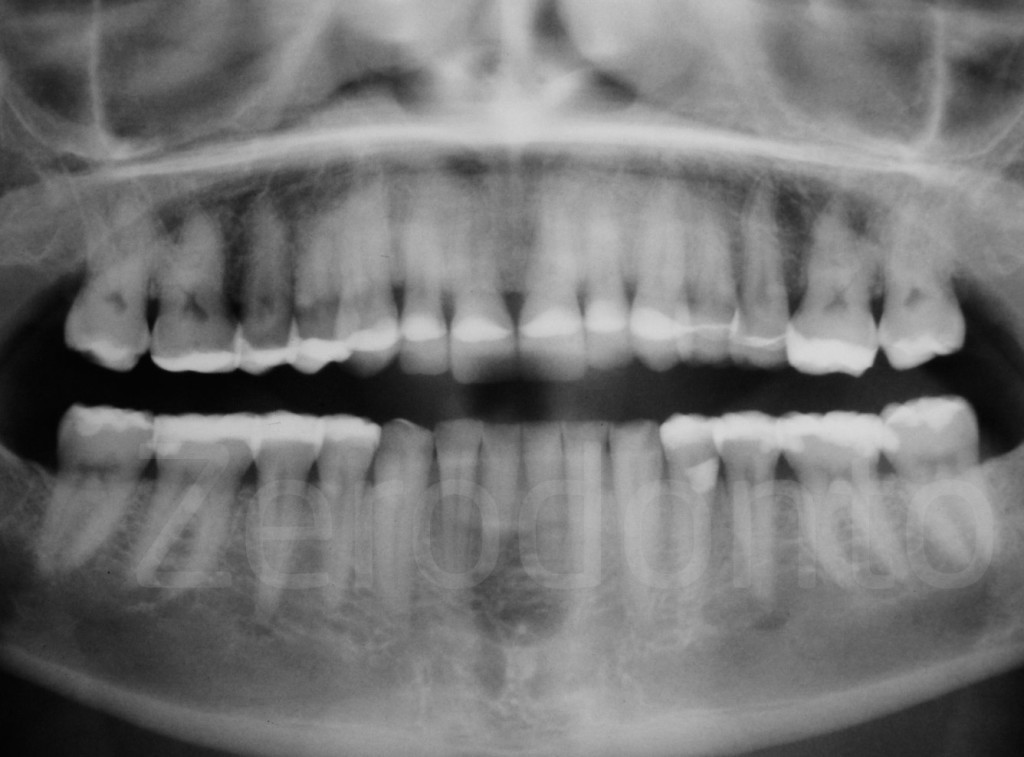
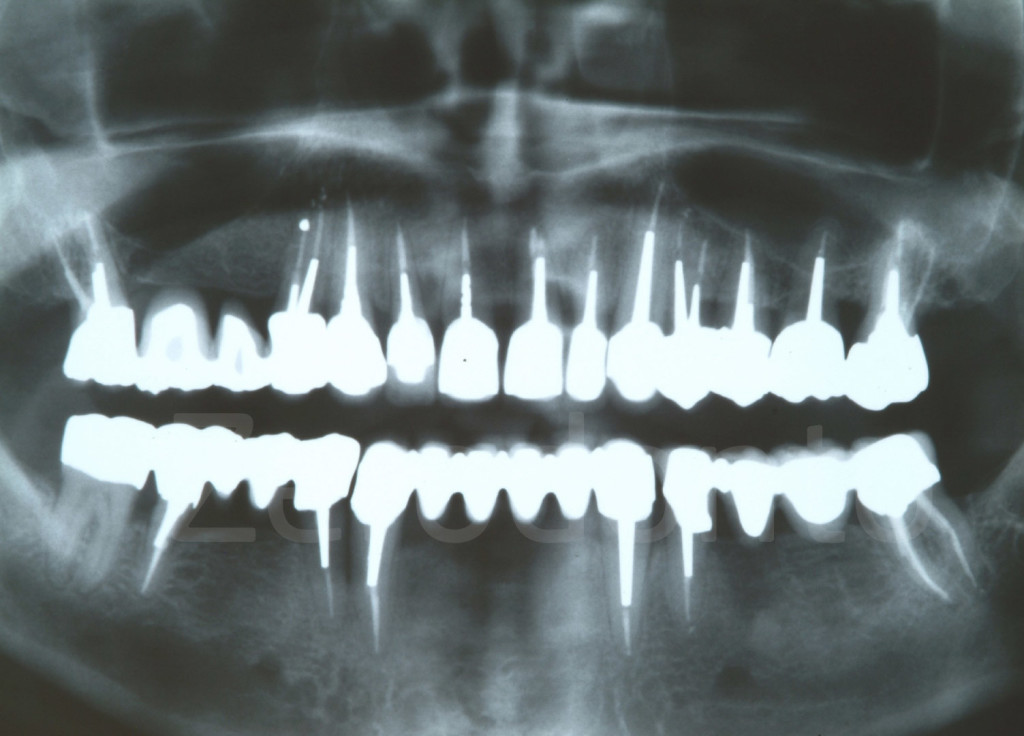
Fig 144-145: Riabilitazione additiva vs sottrattiva
Per evitare trattamenti aggressivi, da un lato, e per mantenere i denti vitali dall’altro, un nuovo approccio per restaurare i denti anteriori di pazienti affetti da grave erosione dentale è stato proposto presso l’Università di Ginevra, School of Dental Medicine. Il concetto di un trattamento minimamente invasivo degli autori consiste nel ricostruire la superficie palatale con resina composita (diretto o indiretto, come verrà spiegato più avanti in questo articolo) e ripristinare la superficie vestibolare con faccette in ceramica.
Il risultato finale è raggiungibile con l’approccio più conservativo possibile, in quanto la struttura del dente rimanente viene conservata tra i due restauri diversi (‘l’approccio sandwich’).

Fig 146 Il ‘sandwich approach’. Un dente gravemente compromesso può essere trattato con due restauri: una faccetta palatale e successivamente una faccetta vestibolare.
Un tale approccio ultra-conservatore non può essere eguagliato da nessun tipo di preparazione full-crown.
Aspetti Palatali: compositi diretti o indiretti in resina?
Dopo 1 settimana con i restauri occlusali provvisori in resina composita nei settori posteriori, si valutata se il paziente si sente a suo agio con la nuova occlusione.
Il tipo di restauro che è più indicato per ripristinare la faccia palatale dei denti mascellari anteriore (cioè diretta o indiretta composita resina) viene quindi selezionato.
Se lo spazio è ridotto (<1 mm), i restauri in composito possono essere fatti direttamente a mano libera, con un risparmio di tempo e denaro (non ci sono costi di laboratorio per le faccette palatali ed è richiesto solo un appuntamento clinico). Se la distanza inter-occlusale del morso aperto anteriore è, invece, significativa, un restauro in composito a mano libera potrebbe rivelarsi molto impegnativo.
Quando i denti presentano una combinazione di compromissione palatale, incisale ed anche vestibolare, è difficile visualizzare la morfologia finale ottimale dei denti, in particolare in questa fase per la presenza della diga. Pertanto, il risultato può essere imprevedibile e richiedere molto tempo.
In tali condizioni, le faccette palatali realizzate in laboratorio presentano chiaramente dei vantaggi, compresa la resistenza all’usura e maggiore precisione durante la creazione della forma finale.
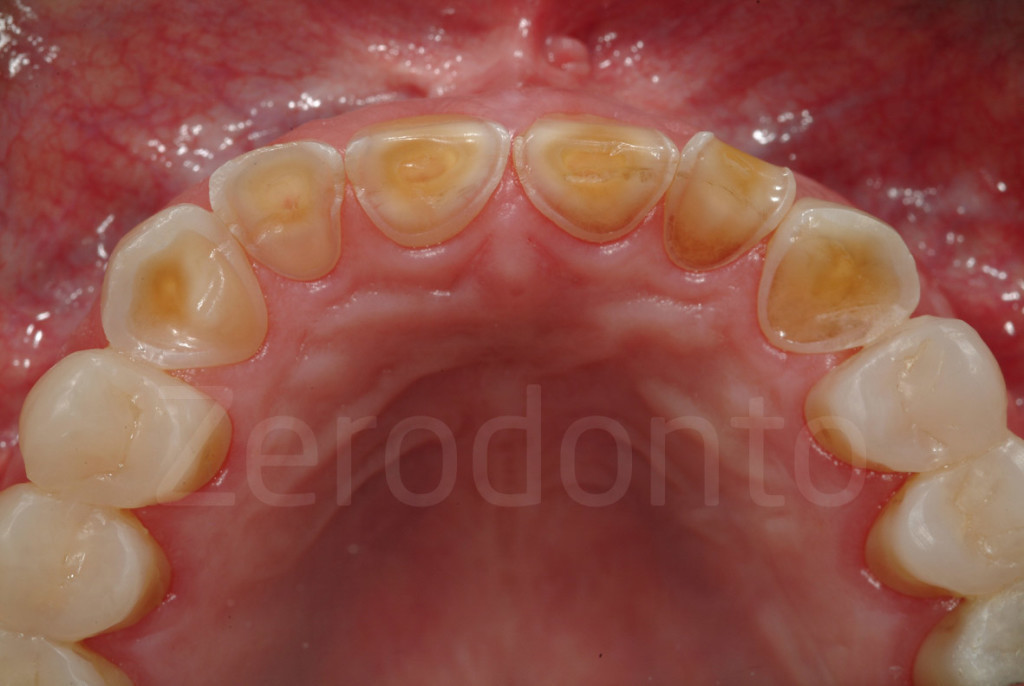
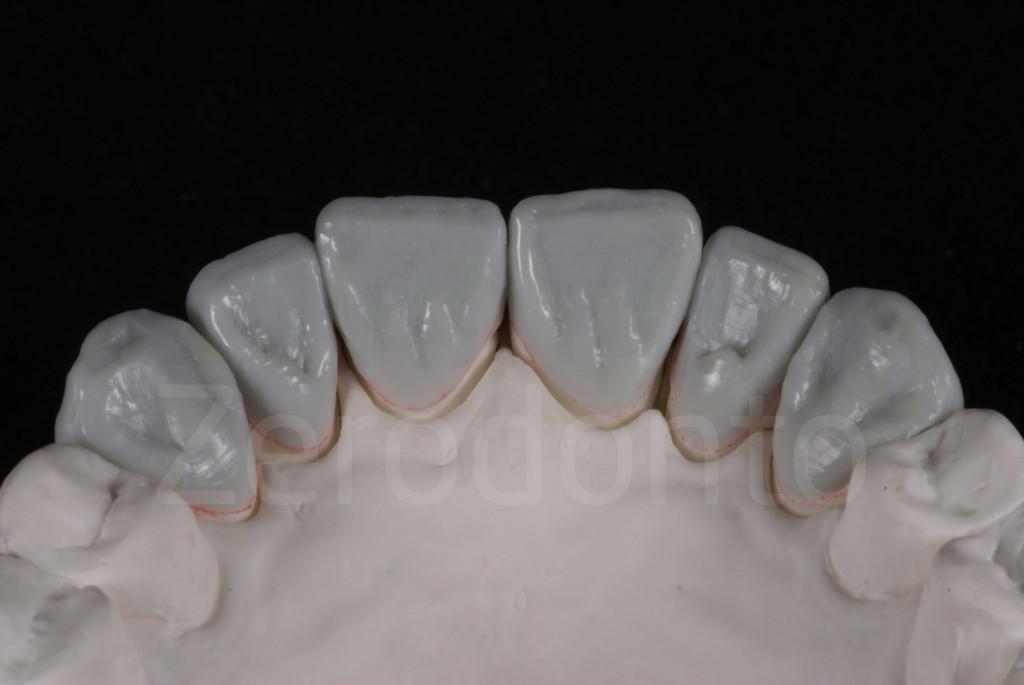
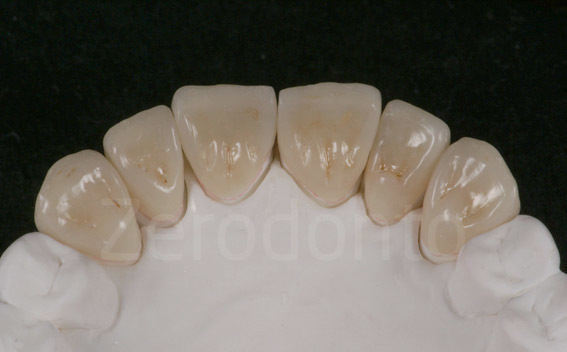
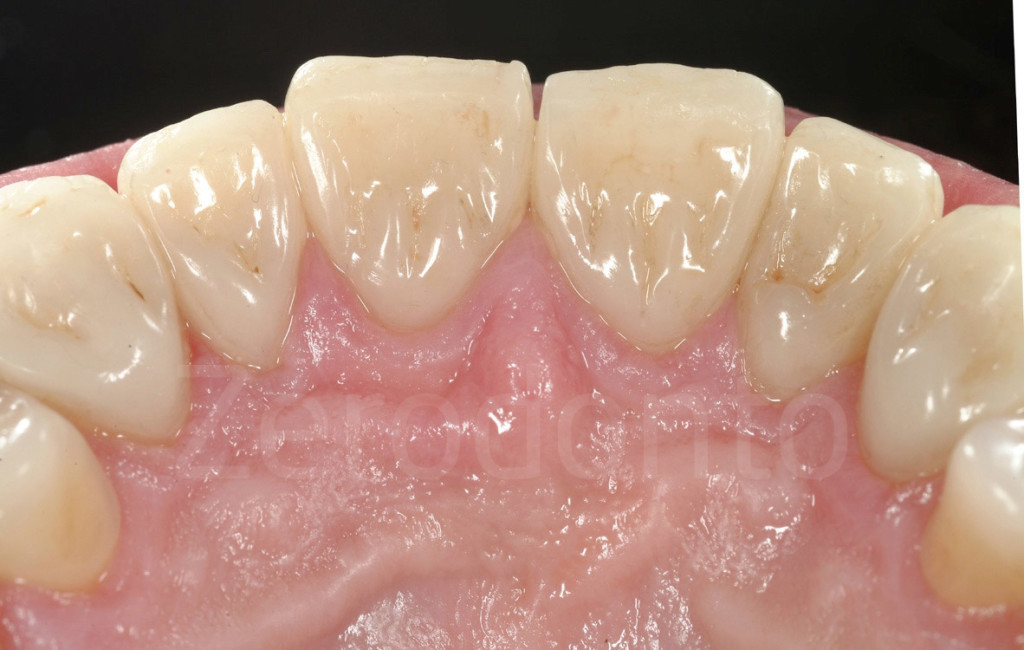
Fig 147-150: Durante il terzo step, 6 faccette palatali in composito vengono fabbricate dal tecnico e cementate.
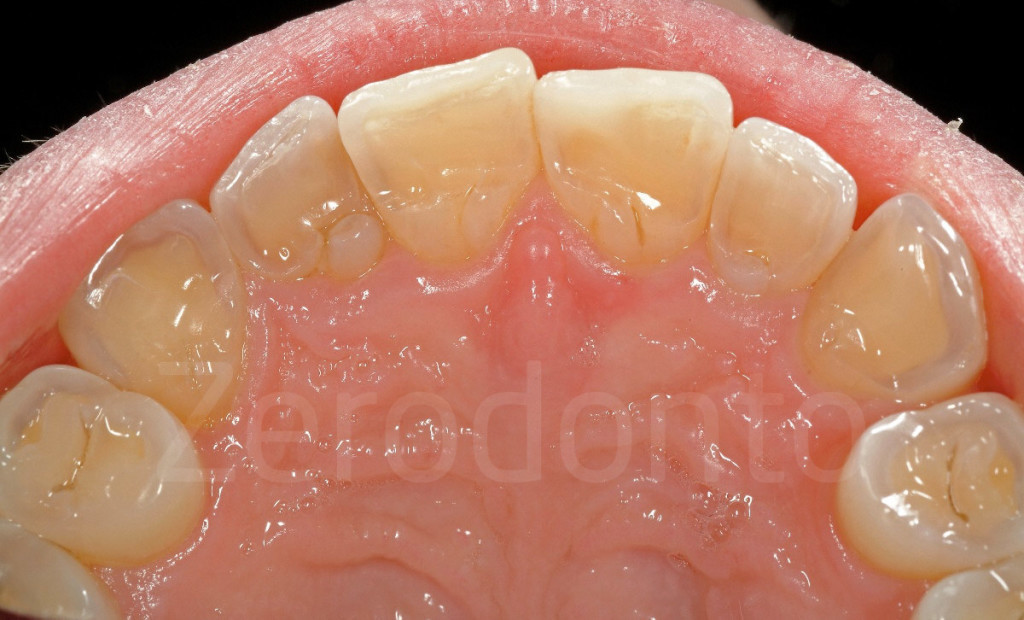
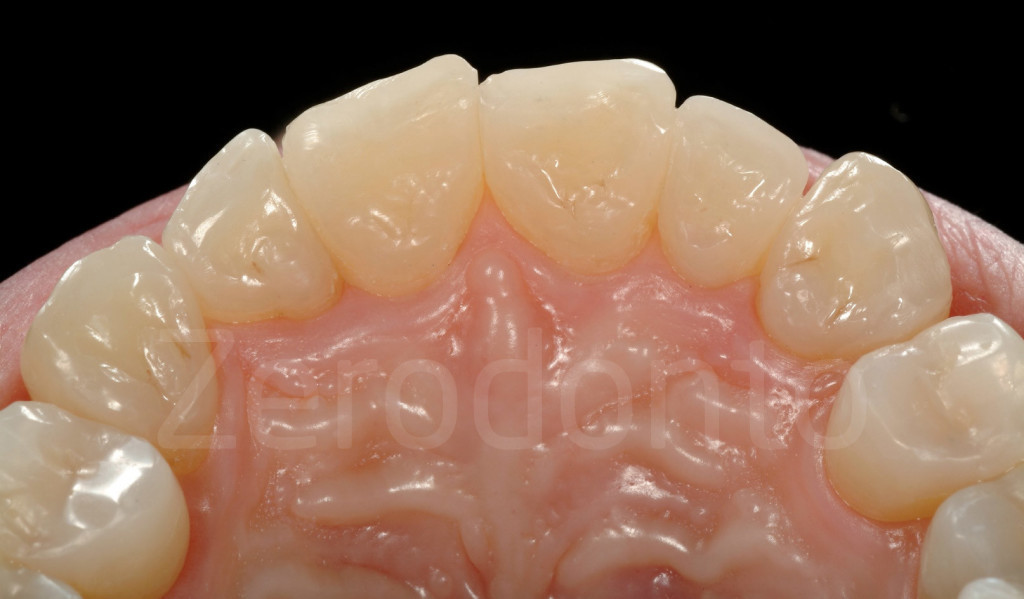
Fig 151-152: Stato iniziale e con 6 faccette palatali in composito (III step clinico)
Faccette Palatali: preparazione del dente
Nel caso in cui volesse selezionare l’ approccio indiretto, il clinico programmerà un appuntamento per procedere alla preparazione per le faccette palatali dei sei denti anteriori mascellari. Questa preparazione può essere una procedura molto semplice e rapida, se non ci sono carie o restauri da sostituire, in quanto l’erosione ed i processi di attrito hanno già creato lo spazio necessario per le faccette, e non è richiesta alcuna preparazione del dente supplementare una volta che l’aumento della DVO ha generato uno spazio necessario.
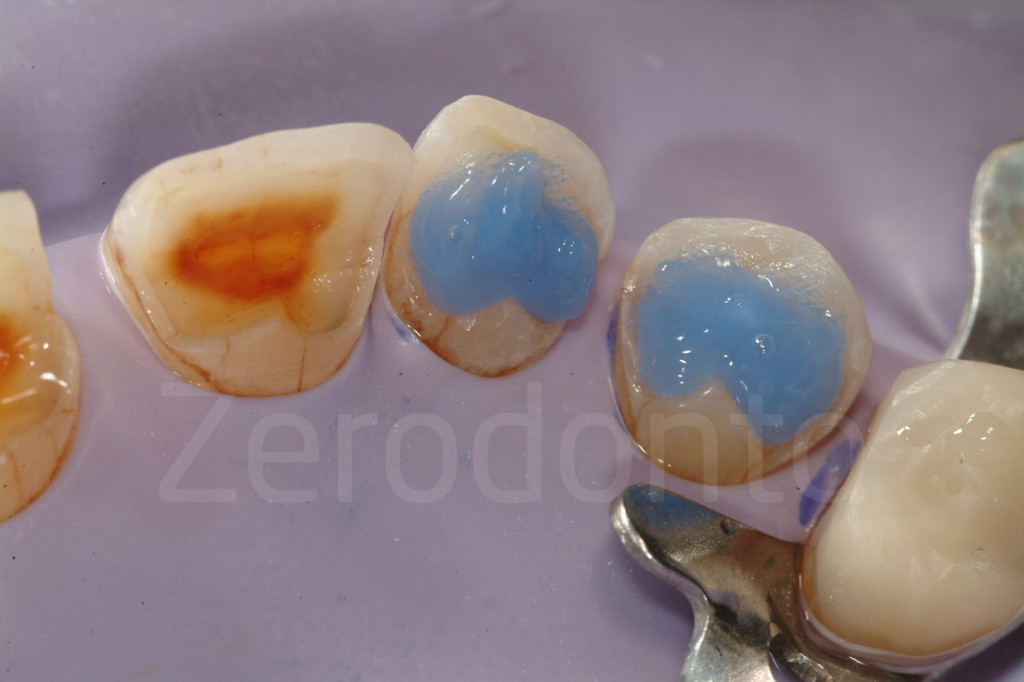
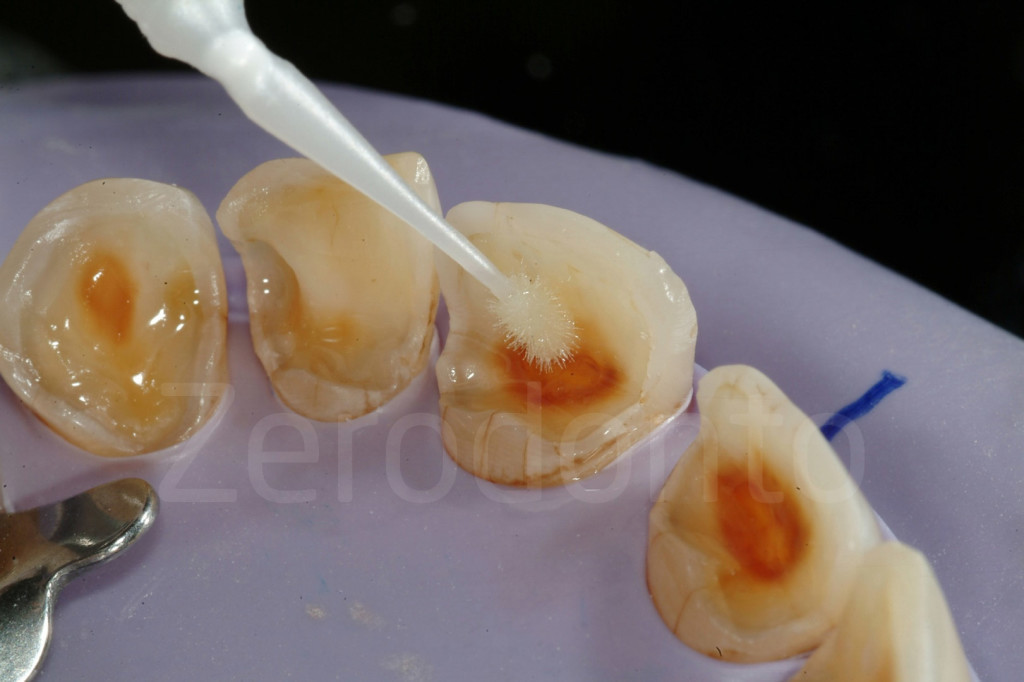
Fig 153-154: La dentina viene immediatamente sigillata.
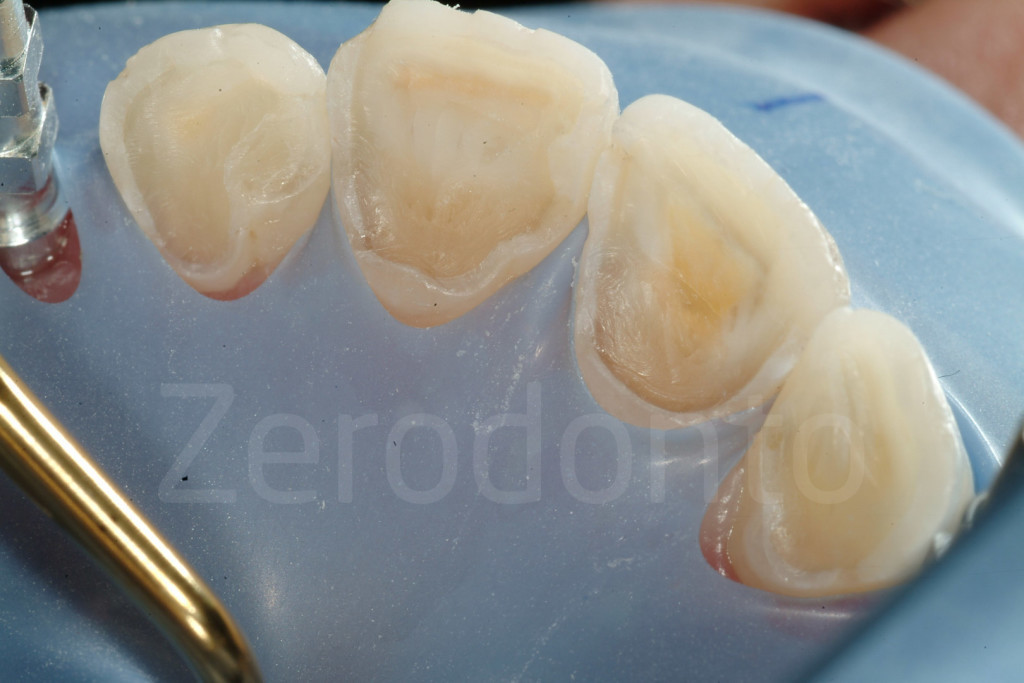
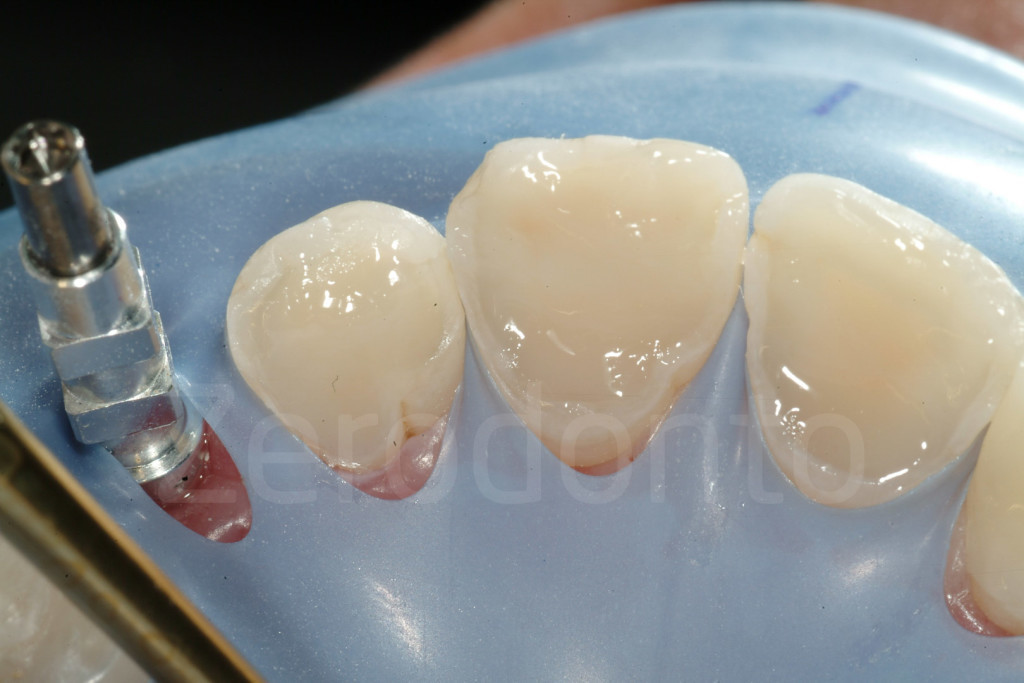
Fig 155-156: Se i cingoli sono assenti, l’assistente può spingere la diga gommata mentre la dentina viene sigillata.
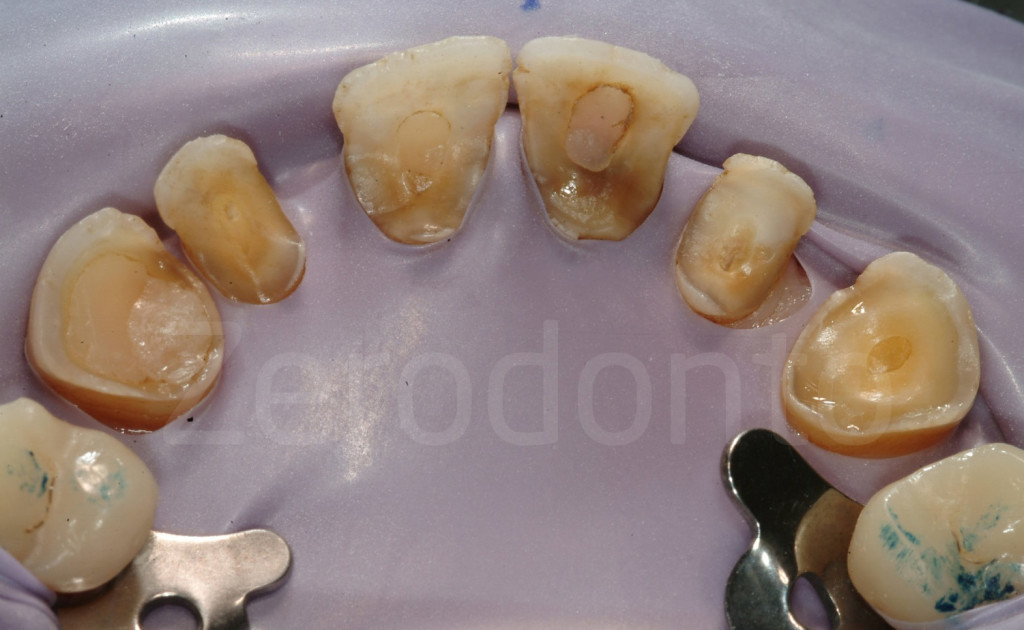
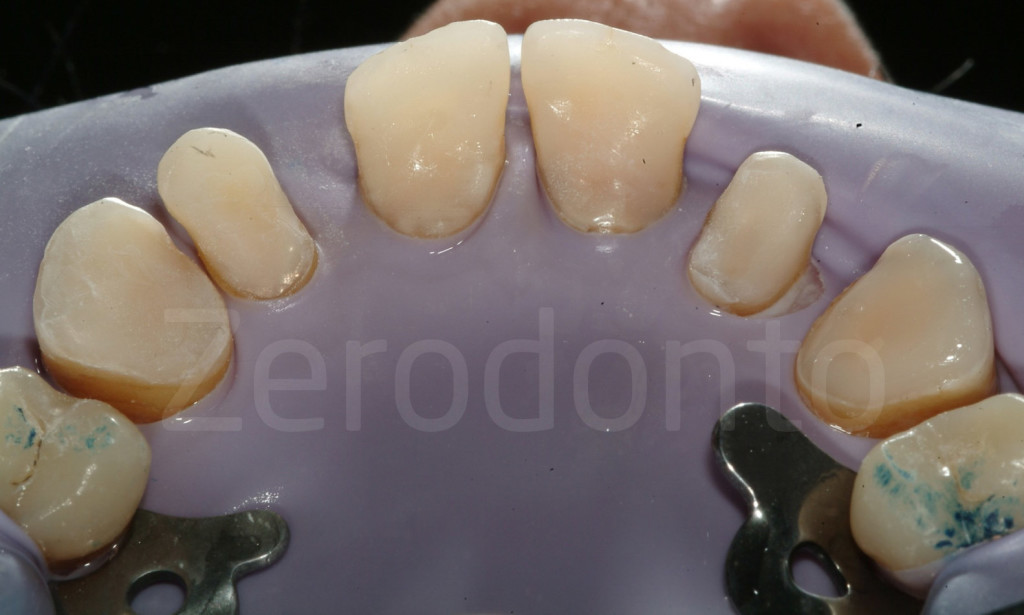
Fig 157-158: Preparazione della dentina per le faccette palatali
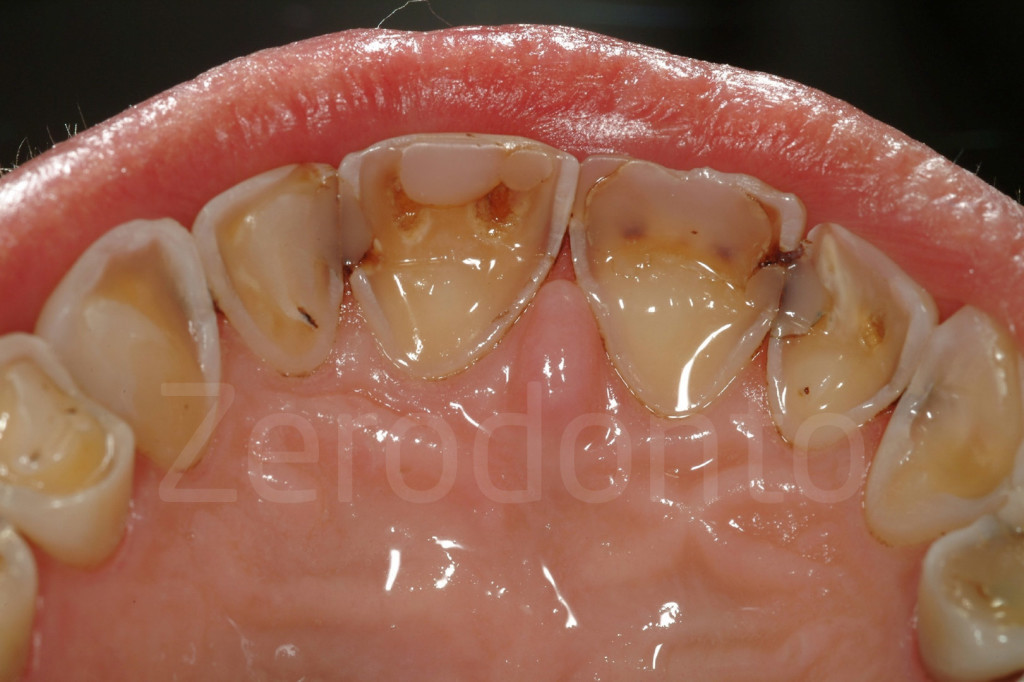
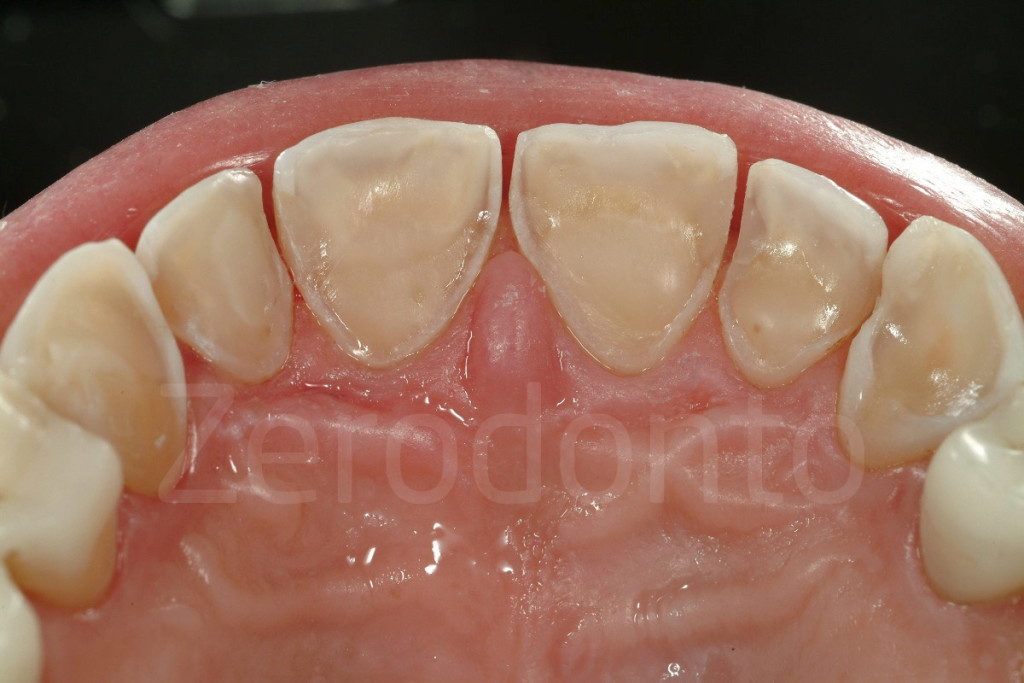
Fig 159-160: Se presenti carie o restauri difettosi, essi vengono rimossi durante la preparazione palatale
Inoltre, spesso la parte cervicale spesso, presenta gia’ una configurazione di preparazione simile al chamfer, con una piccola fascia di smalto ancora presente. A causa dell’azione tampone sia del fluido sulculare che della placca, questo strato sottile di smalto è spesso preservato dall’attacco acido e la sua presenza fornirà una qualità superiore di adesione. Poiché questo chamfer si trova sopra-gengivale e non vi è alcuna necessità di estendere i margini oltre.
Le uniche caratteristiche richieste sono: aprire un pò i contatti inter-prossimali tra i denti anteriori mascellari mediante stripping, e arrotondare i bordi incisali. La dentina palatale viene pulita con pomice non contenente fluoro, e lo strato più superficiale rimosso con opportune frese diamantate. A questo punto la dentina esposta viene immediatamente sigillata seguendo il protocollo proposto da P. Magne.
Grazie a questa preparazione minimale del dente e alla sigillatura della dentina, la sensibilità post operatoria non si sviluppa. Di conseguenza, i provvisori per le faccette palatine non sono necessary. Dopo l’impronta finale, l’appuntamento si conclude con una registrazione morso anteriore nella posizione di inter-cuspidazione massima del paziente. Se i denti mandibolari anteriori devono essere restaurati, è preferitile farlo prima di fabbricare le faccette palatali.
Terzo STEP di laboratorio: la realizzazione delle faccette palatali.
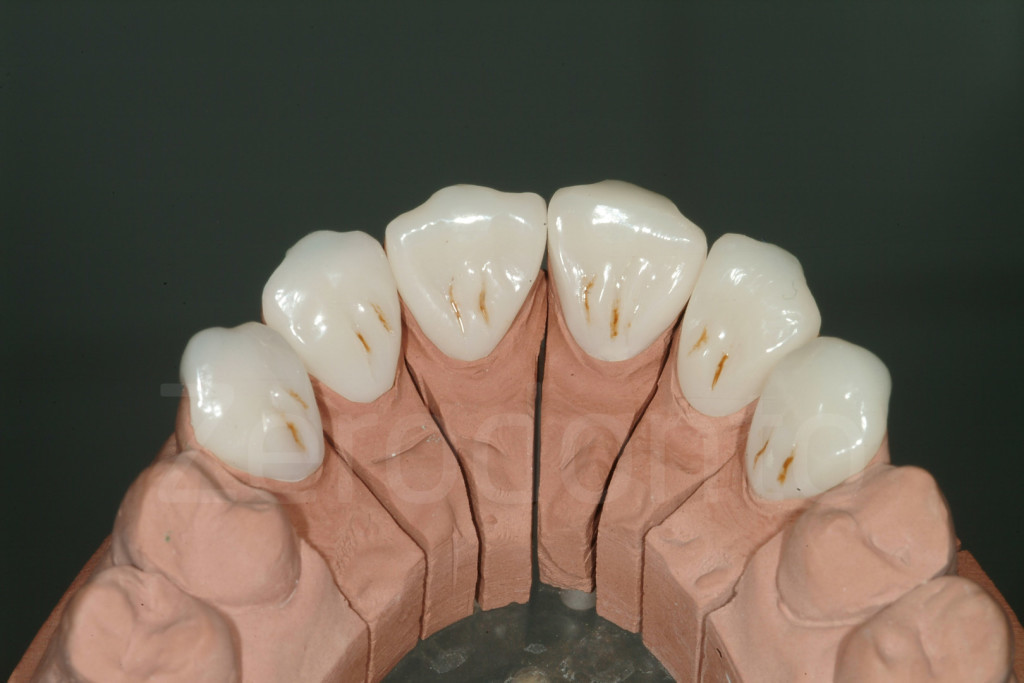
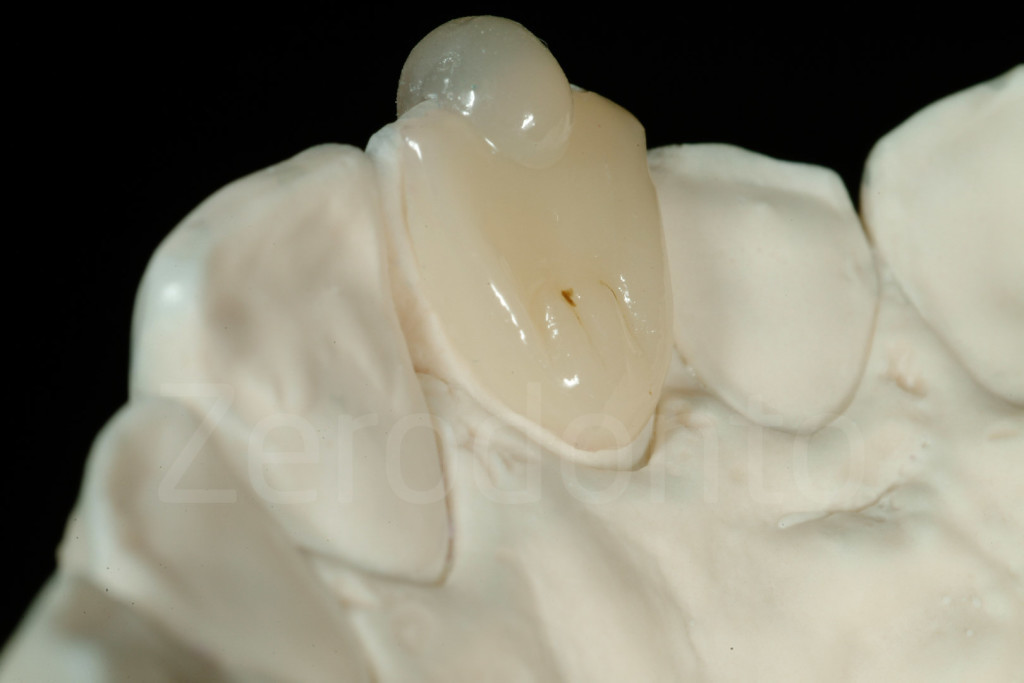
Fig 161-162: Faccette palatali in composito
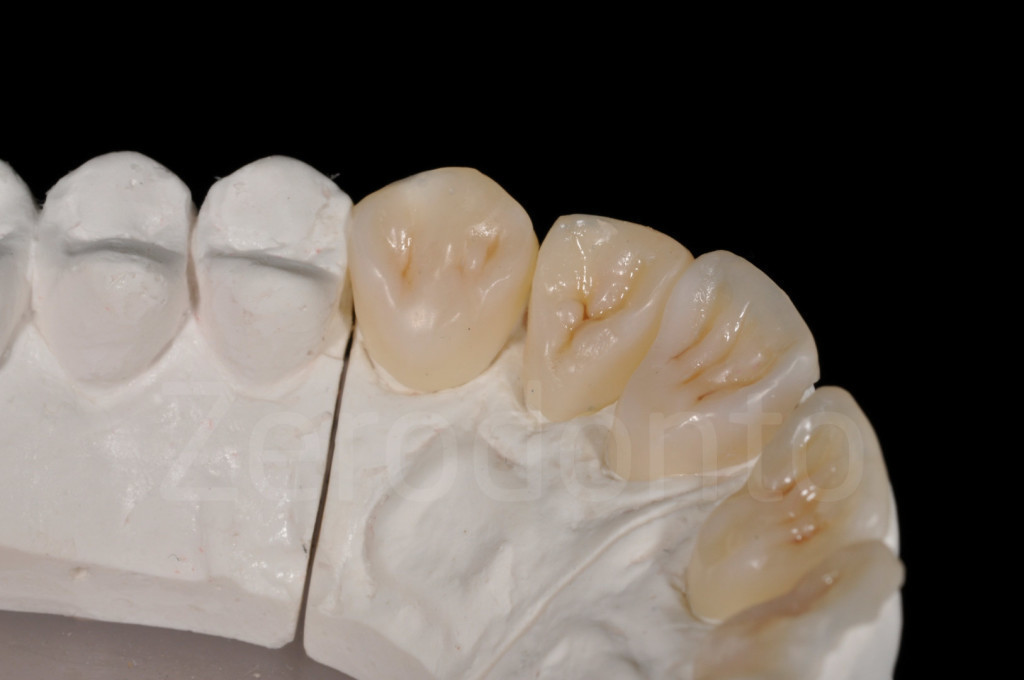
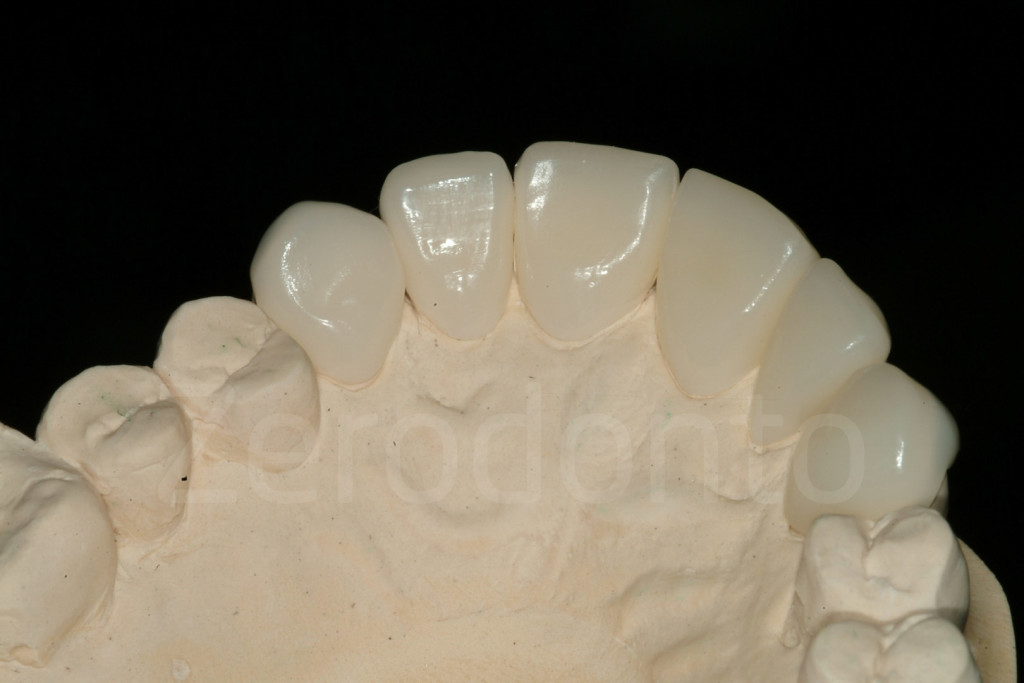
Fig 163-164: Faccette palatali composite. Anche se le prime possono sembrare più belle, le seconde sono più funzionali e andrebbe preferita questa forma.
Il modello master mascellare che comprende i preparativi per le faccette palatali è montato sull’articolatore in MIP.
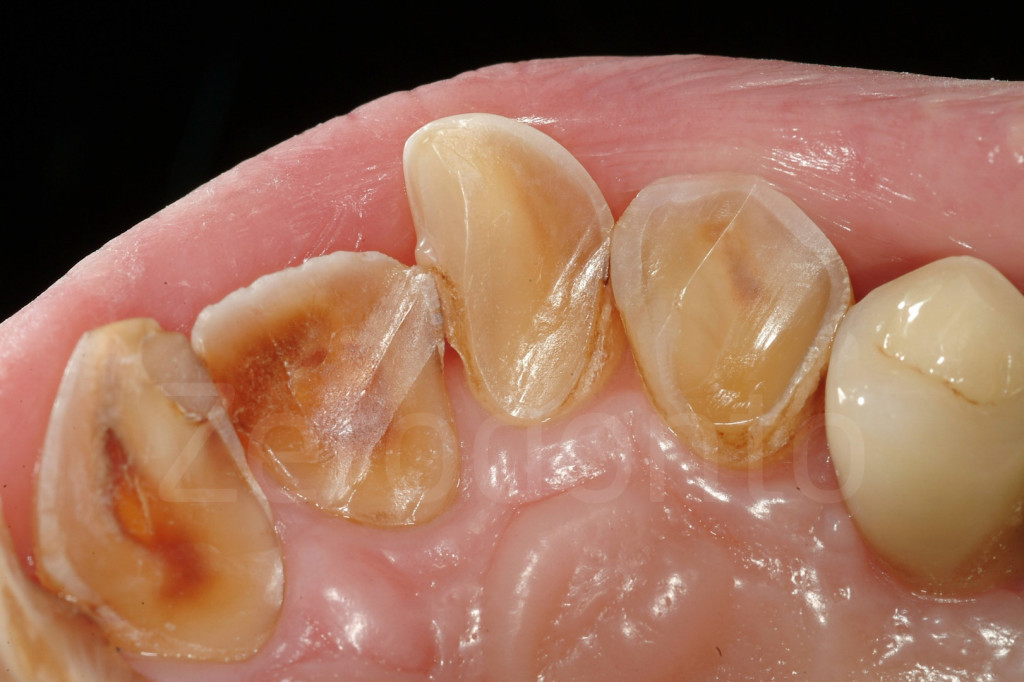
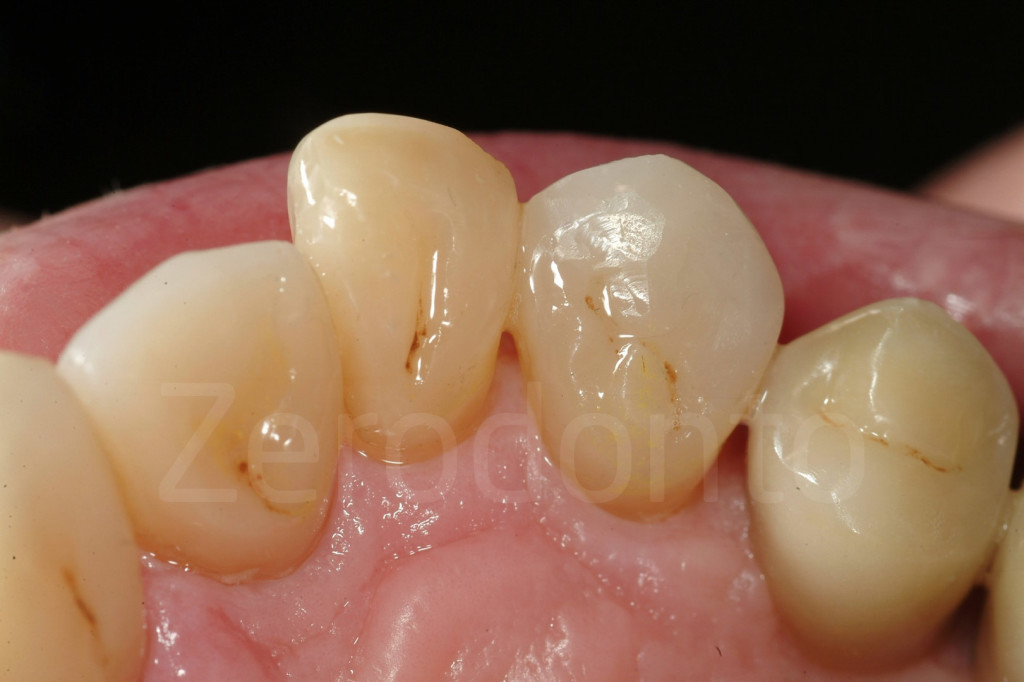
Fig 165-166: Faccette palatali in composito.
Durante la fabbricazione delle resine composite palatali, il tecnico e il medico possono decidere di ristabilire la lunghezza finale delle future faccette, o mantenere i bordi incisali leggermente più corti.In caso di erosione dentale grave, l’aspetto vestibolare dei denti mascellari può anche essere significativamente coinvolto e lo strato di smalto talmente assottiglato, al punto che i denti appaiono più gialli, la dentina stessa, esposta al livello del bordo incisale, potrebbe anche essere discromica. Di conseguenza, i pazienti con erosione dentale avanzata si lamentano spesso per il colore dei loro denti, divenendo vittime – come molte altre persone, dell’ossessione per lo sbiancamento dei tempi moderni. Se si è deciso di aumentare la lunghezza dei denti prima della fabbricazione delle faccette vestibolari mediante faccette palatali, i pazienti devono essere informati che ci può essere un possibile una lieve discromia di colore con le superfici vestibolari. Il colore delle faccette palatali sarà diverso, in quanto è destinato ad abbinarsi al colore delle faccette finali, invece che avvicinarsi all’aspetto vestibolare dei denti non ancora restaurati vestibolarmente. In generale, i pazienti sono così felici di avere i denti anteriori allungati, che non considerano questo come un grande impedimento durante la terapia. È molto importante che il tecnico di laboratorio costruisca una sorta di gancio a livello del bordo incisale (stop incisale), realizzato nello stesso materiale della restaurazione, che contribuirà a posizionare e stabilizzare la faccetta durante la procedura di cementazione.
Terzo Step clinico: ripristino di contatti anteriori e la guida anteriore.
Quando si seleziona un approccio indiretto, un appuntamento supplementare è necessario per fornire i restauri palatali finali.Considerando la preparazione del dente e l’impronta finale per le faccette palatali come procedure semplici, la cementazione di questi restauri può essere invece un passo impegnativo, non solo per una più difficile visibilità del campo operatorio, ma a causa della necessità di garantire il controllo dell’umidità.I compositi in resina posteriori sono provvisori e, quindi, l’uso di diga di gomma non è necessario, mentre le faccette palatali sono restauri finali e le condizioni di cementazione dovrebbero essere ottimali. Per assicurare le migliori condizioni per le procedure adesive, dopo il posizionamento della diga di gomma, ogni faccetta in resina è incollato una per volta, al momento utilizzando resina composita ibrida (ad esempio enamel plus dentina Micerium), seguendo il protocollo proposto da P. Magne per faccette in ceramica. L’unica differenza è che la superficie in resina delle faccette palatali in composito è microsabbiata (30 micron di sabbia Cojet, 3M Espe, 50 micron se CAD/CAM), e non trattata con acido fluoridico. Per isolare correttamente i margini, è necessario inserire una legatura sul dente che riceve la faccetta, altrimenti la diga potrebbe interferire con la visibilità dei margini cervicali. Considerando che il substrato è principalmente dentina sclerotica, e che la lunghezza dei restauri finali è talvolta doppio della lunghezza originale della struttura dentale residua, il compito richiesto per la cementazione è maggiore. Il successo può essere assicurato soltanto da una adesione ottimale da una parte, e dall’altra dalla presenza di smalto su tutti i margini di ciascuna preparazione, ad eccezione, ovviamente, a livello incisale. Naturalmente dopo la funzione occlusale deve essere anche essa ben considerata se si vuole ottenere un successo meccanico di queste riabilitazioni.
Una volta che il dente è isolato mediante diga di gomma, la procedura di adesione in sé non è complicata, grazie agli stop incisali di aiuto per posizionare le faccette ed i margini sopra-gengivali.
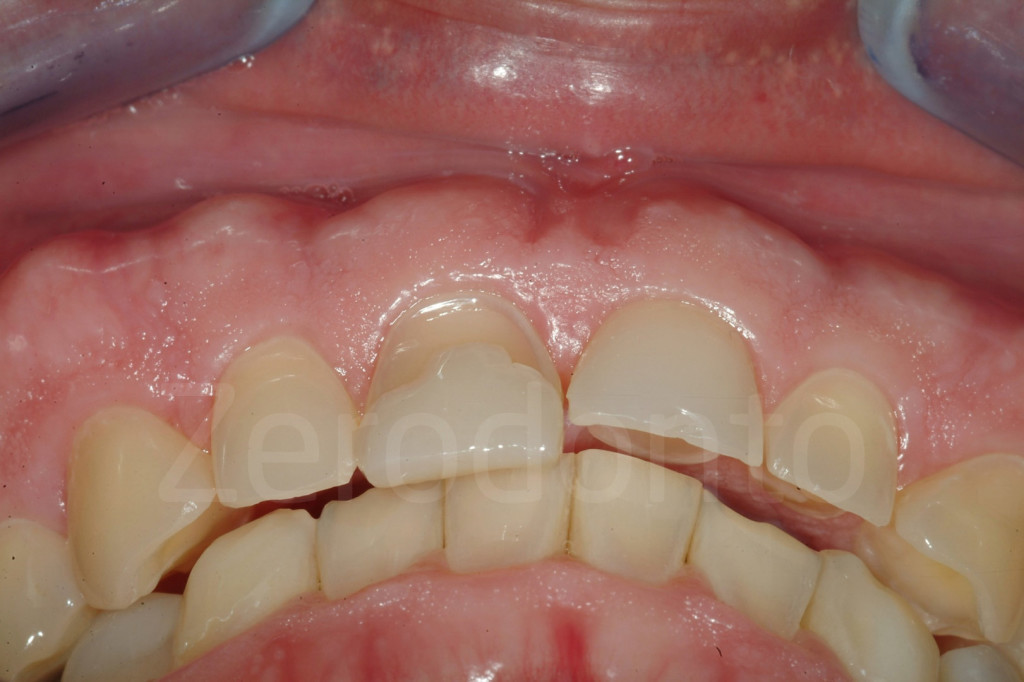
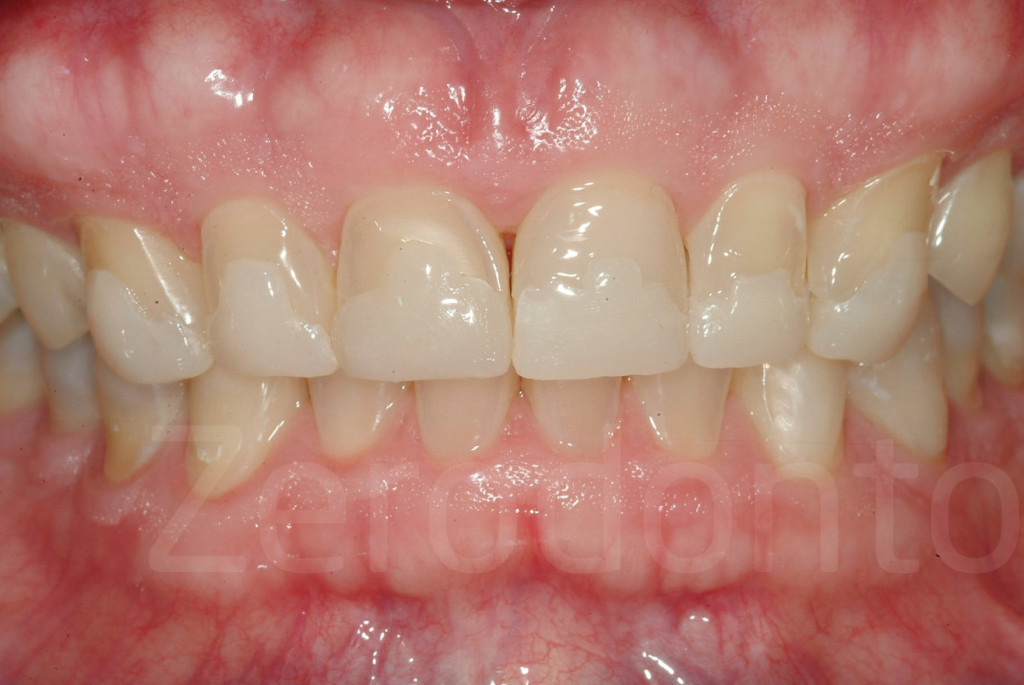
Fig 167-168: Prova di faccette palatali
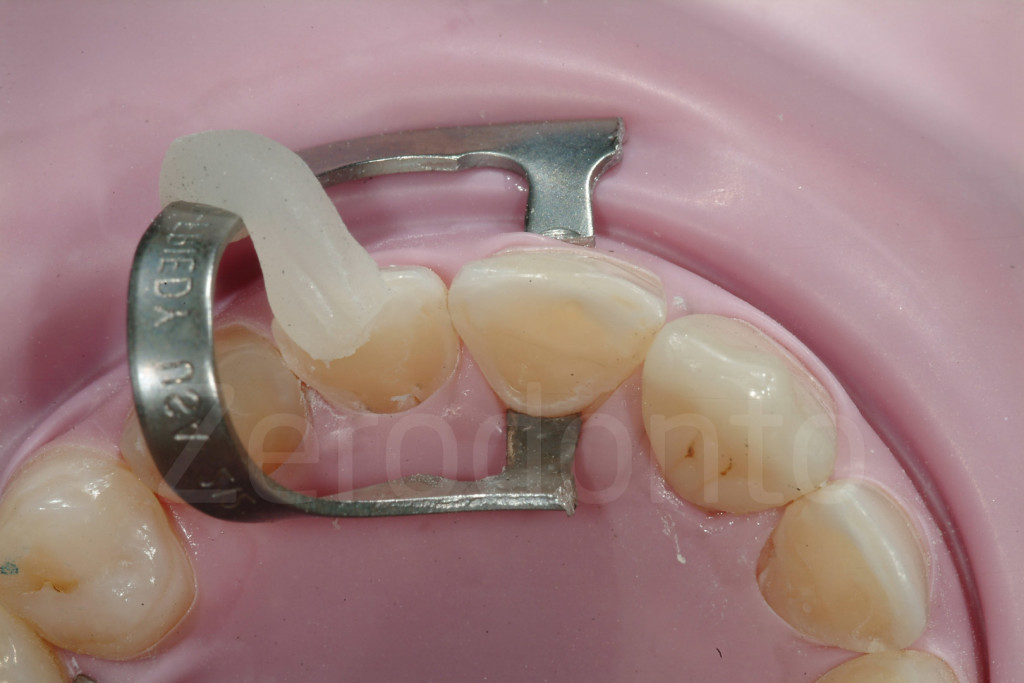
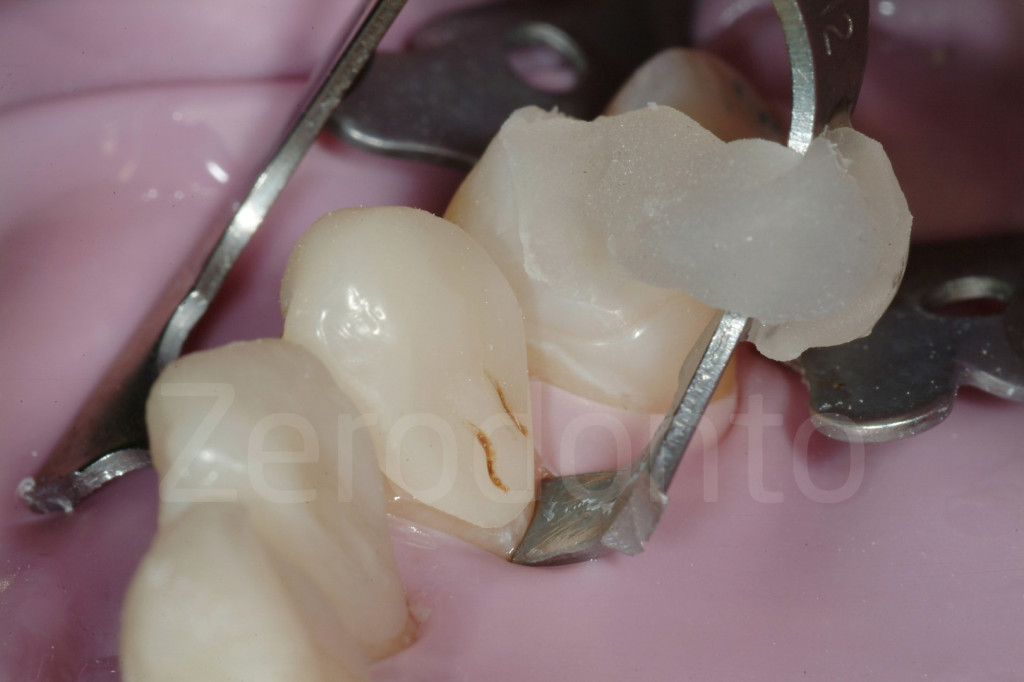
Fig 169-170: Cementazione delle faccette palatali in composito.
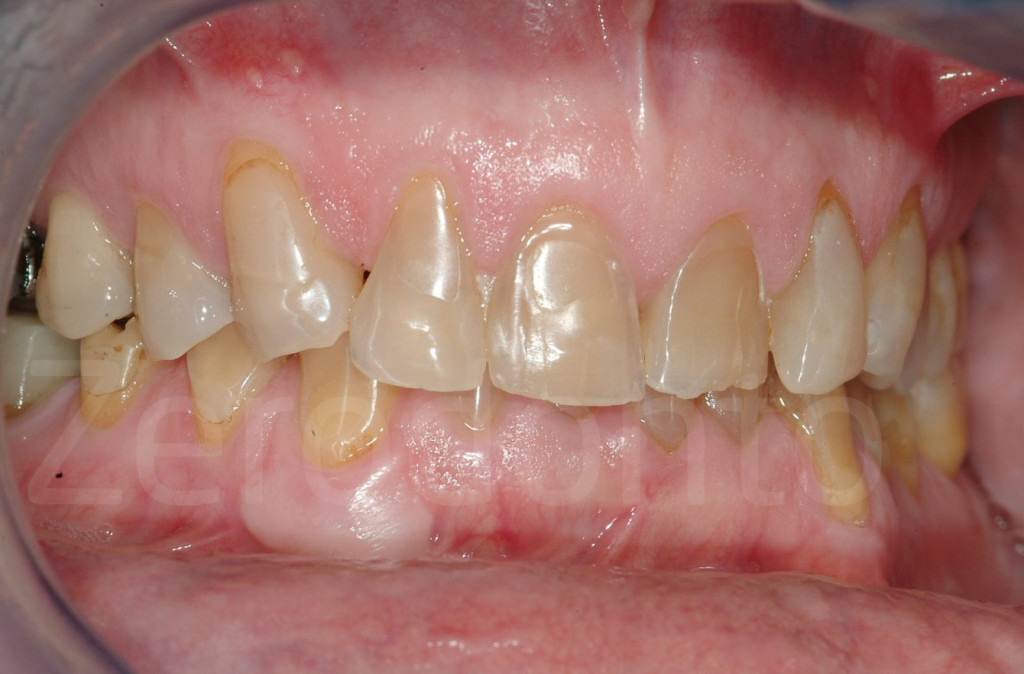
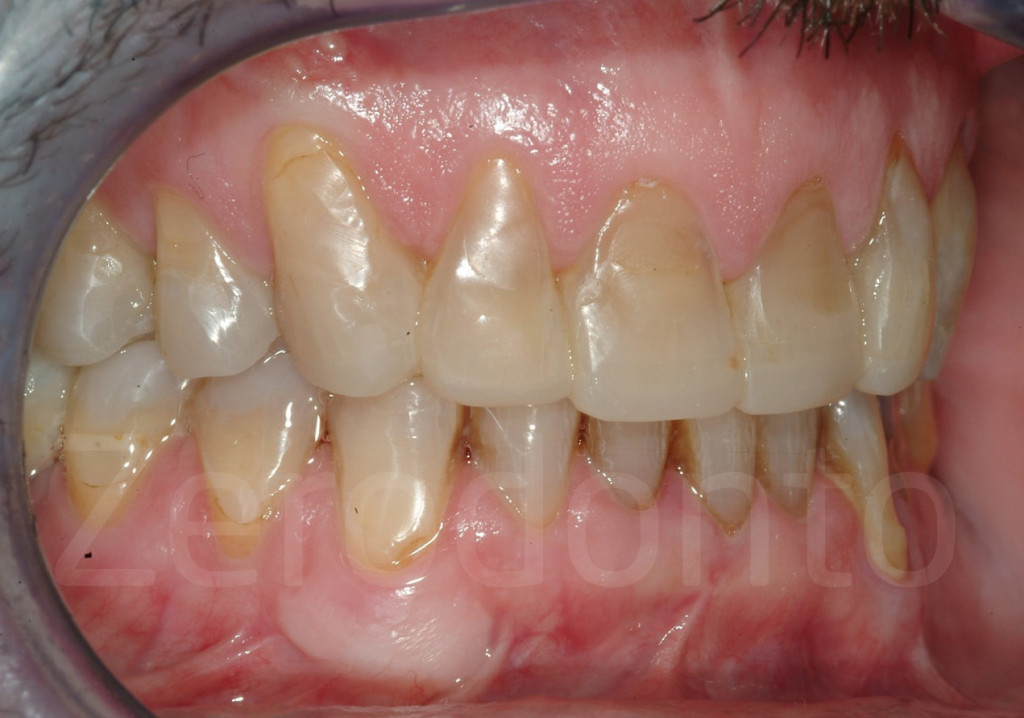
Fig 171-172: Stato iniziale e successivo al completamento della tecnica 3-STEP. Il paziente è pronto per le faccette vestibolari in ceramica.
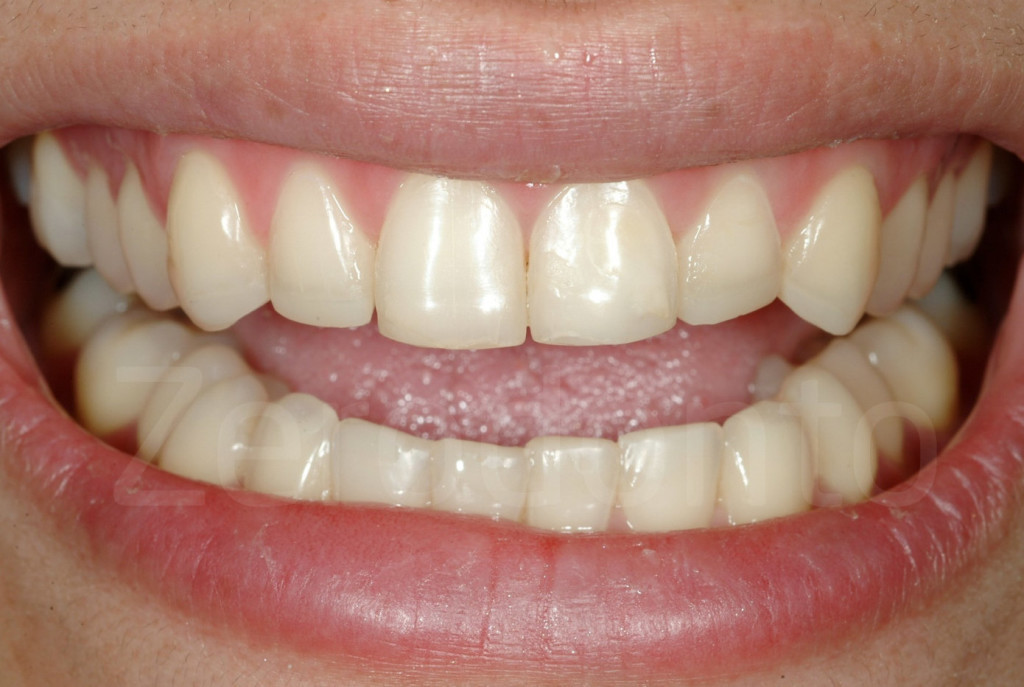
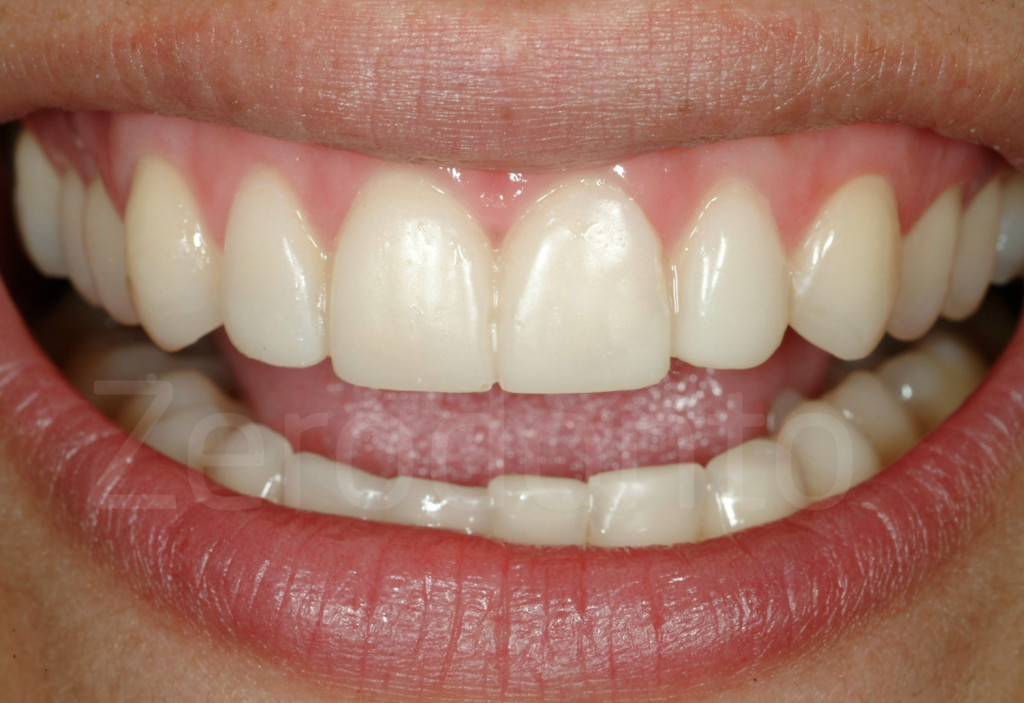
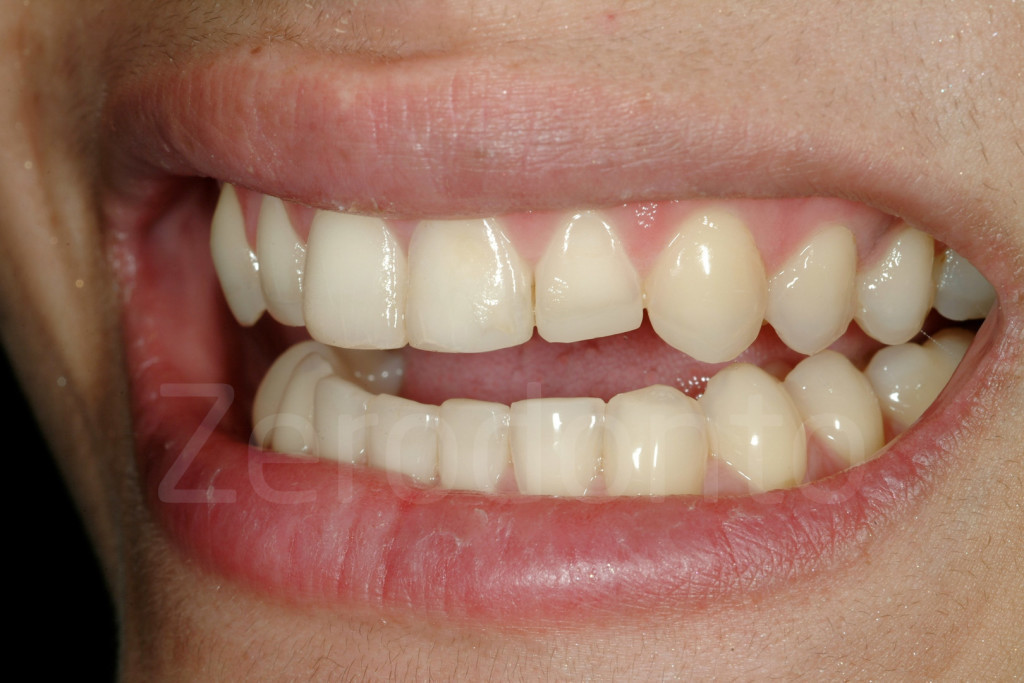
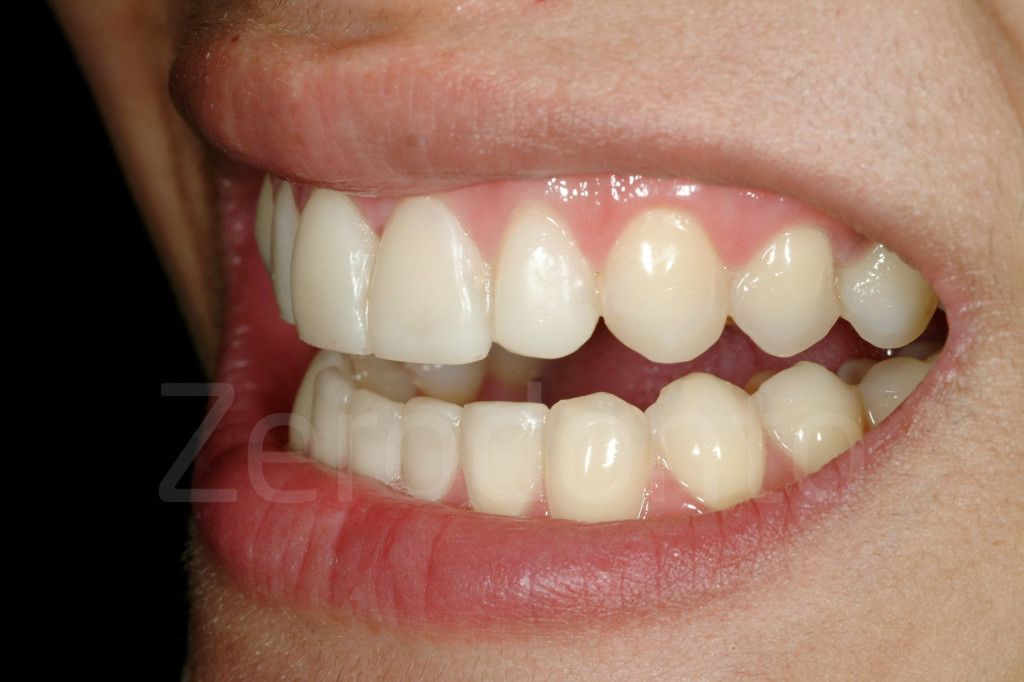
Fig 173-176: Dopo il 3-STEP l’estetica potrebbe non essere porfetta. Al paziente viene fissato un appuntamento per valutare con un mock-up la forma delle future faccette vestibolari.
Aspetto Vestibolare: faccette in ceramica.
Il restauro del palatale dei denti anteriori mascellari conclude la tecnica 3STEP.. In questa fase, ogni paziente ha raggiunto condizioni occlusali completamente stabili (nei quadranti anteriore e posteriore) in modo che il clinico può decidere, senza pressione, i tempi da adottare per il completamento della terapia.
Prima di sostituire i restauri posteriori provvisori in composito con intarsi in ceramica o in resina composita, è preferibile completare il restauro dell’aspetto vestibolare dei denti anteriori mascellari.
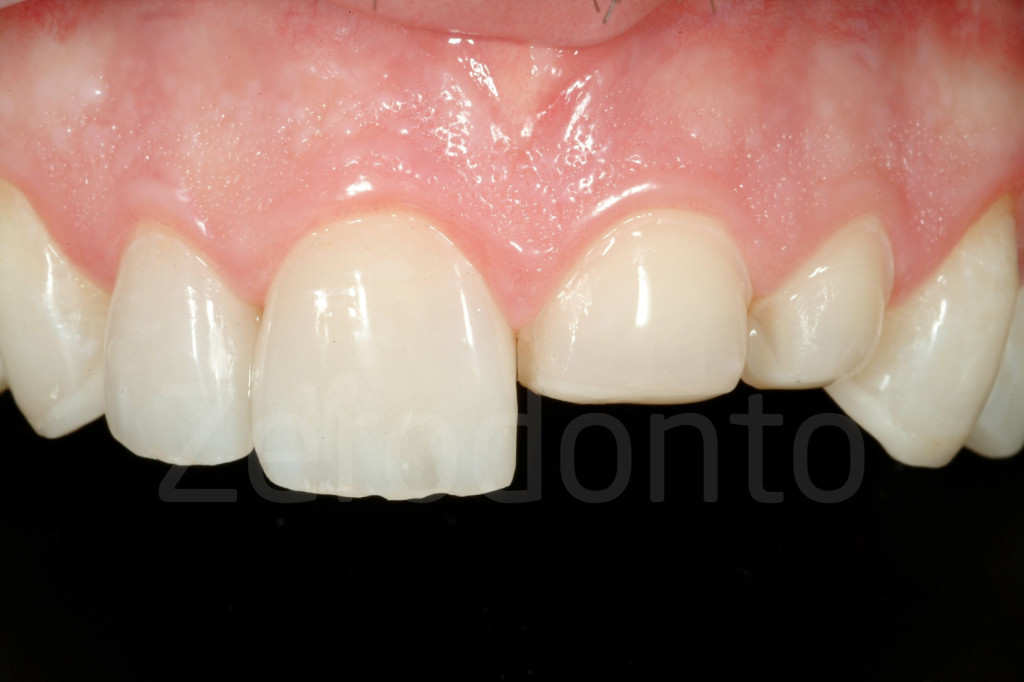
Fig 177: Prova delle faccette vestibolari
Si raccomanda un secondo mock-up dei sei denti anteriori mascellari ( che spesso comprende l’aspetto vestibolare dei premolari).
Durante la modellazione, il tecnico deve essere guidato dal mock-up mascellare vestibolare fatto all’inizio della tecnica 3Step, e adattarsi alla nuova occlusione del paziente.
Poiché la posizione del piano occlusale e l’aumento della VDO può essere leggermente diverso da quanto inizialmente previsto, la lunghezza dei denti anteriori deve essere riconfermato durante la seconda sessione con un mock-up.
Se si ottiene il consenso del paziente sulla forma finale dei denti mascellari anteriore, altre due chiavi in silicone sono fabbricate sulla base della ceratura, per guidare il clinico durante la preparazione delle faccette (chiavi di riduzione).
La preparazione per faccette segue i protocolli standard sviluppati e descritti in dettaglio da altri autori come Pascal Magne.
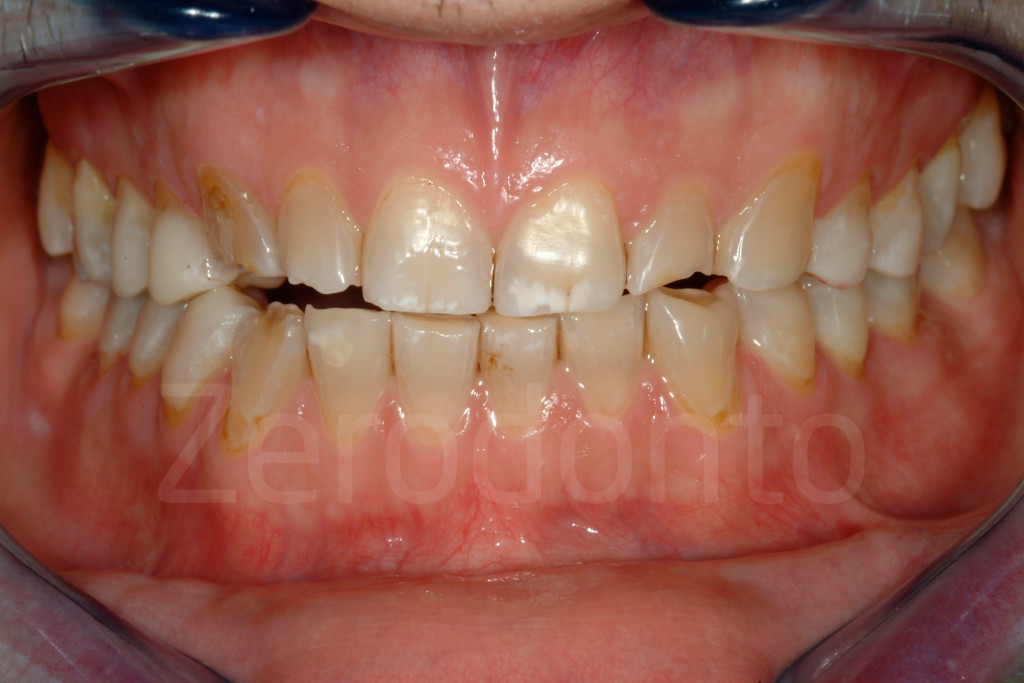
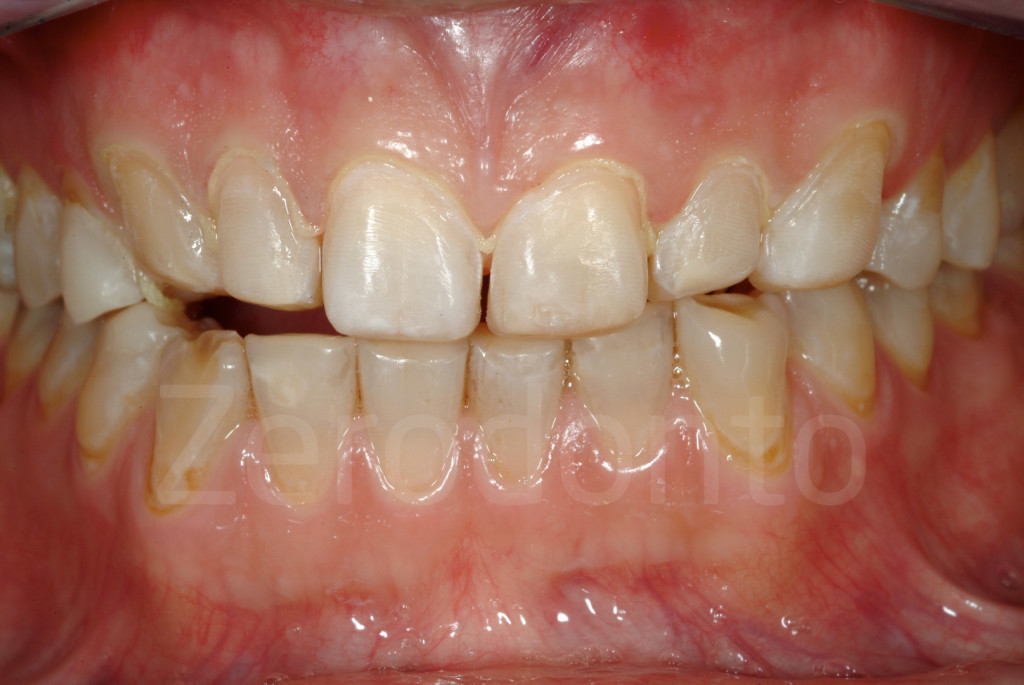
Fig 178-179: Preparazione minimamente invasiva per faccette vestibolari, dopo una riabilitazione con tencnica 3-STEP . Il quadrante posteriore ha ancora restauri provvisori in composito che saranno sostituiti dopo la consegna delle faccette vestibolari.
L’unica differenza tra questo nuovo concetto ed un approccio più tradizionale è che l’aspetto palatale dei denti anteriori mascellari sono considerati parte integrante dei rispettivi denti e nessuno sforzo particolare è fatto per posizionare i margini di preparazione per le faccette sulla struttura del dente. Inoltre, il concetto descritto comprende una copertura incisale a butt joint, con il margine delle faccette in ceramica collocato nel volume delle resine composite delle faccette palatali.
In una situazione in cui la lunghezza incisale dei denti anteriori mascellari è gravemente ridotta e il rispettivo volume dente è stato successivamente ristabilita mediante faccette palatali, la decisione deve essere fatta o meno di rimuovere l’intera lunghezza aggiunta con la resina composita o di lasciare una parte di esso prima di ripristinare i denti con le faccette vestibolari (total o partial removal, remozione totale o parziale).
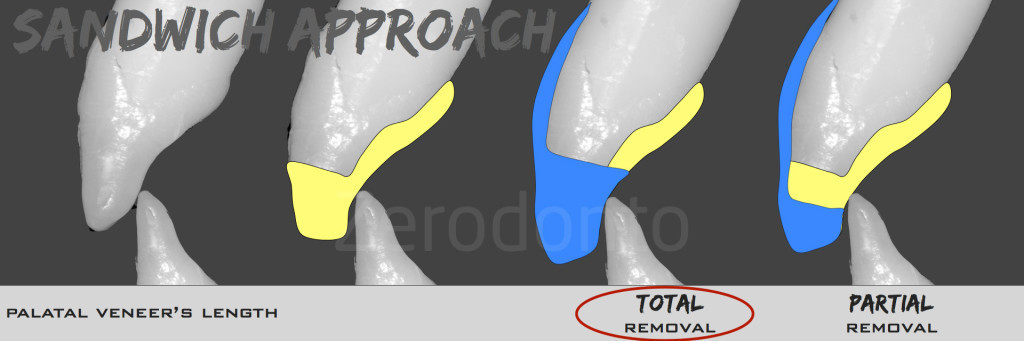
Fig 180: Per restaurare un dente con una seconda faccetta vestibolare, vi sono due opzioni: rimozione totale o parziale, in base al desiderio di lasciare il punto di contatto sulla faccetta palatale o su quella vestibolare.
Dopo la cementazione delle faccette mascellari anteriori, la riabilitazione può progredire con la sostituzione dei restauri provvisori in resina nel settore posteriore.
Infatti, a causa della presenza di una guida anteriore funzionale e del supporto posteriore ottimizzato, la riabilitazione full-mouth può essere, da questo punto in poi, progettato secondo un approccio quadrant by quadrant, che semplifica la terapia sia per il paziente sia per il medico. Sulla base di ogni paziente, il clinico e il tecnico possono decidere da quale quadrante iniziare. Inoltre, l’avere il piano di occlusione in provvisori consente ancora piccole modifiche da apportare.
Uno dei principali vantaggi della tecnica 3 STEP consiste nel fatto che la possibilità di apportare modifiche viene mantenuta durante le diverse fasi di trattamento. In tali condizioni, non è una sorpresa che l’estetica e la funzione finali risultino in questo tipo di riabilitazioni full-mouth predicibilmente corrette.
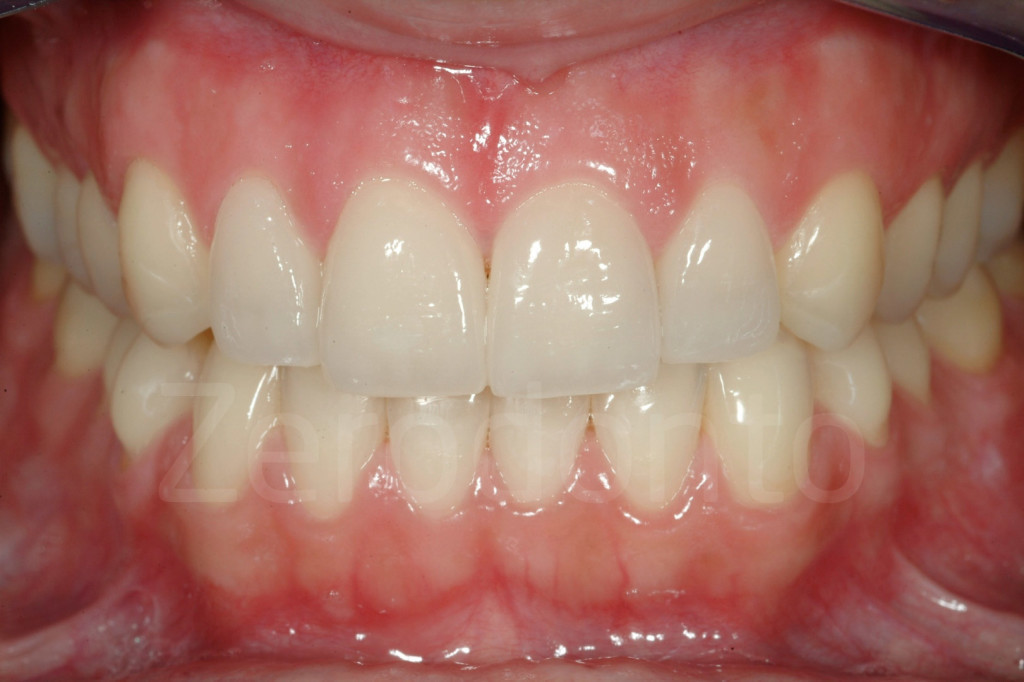
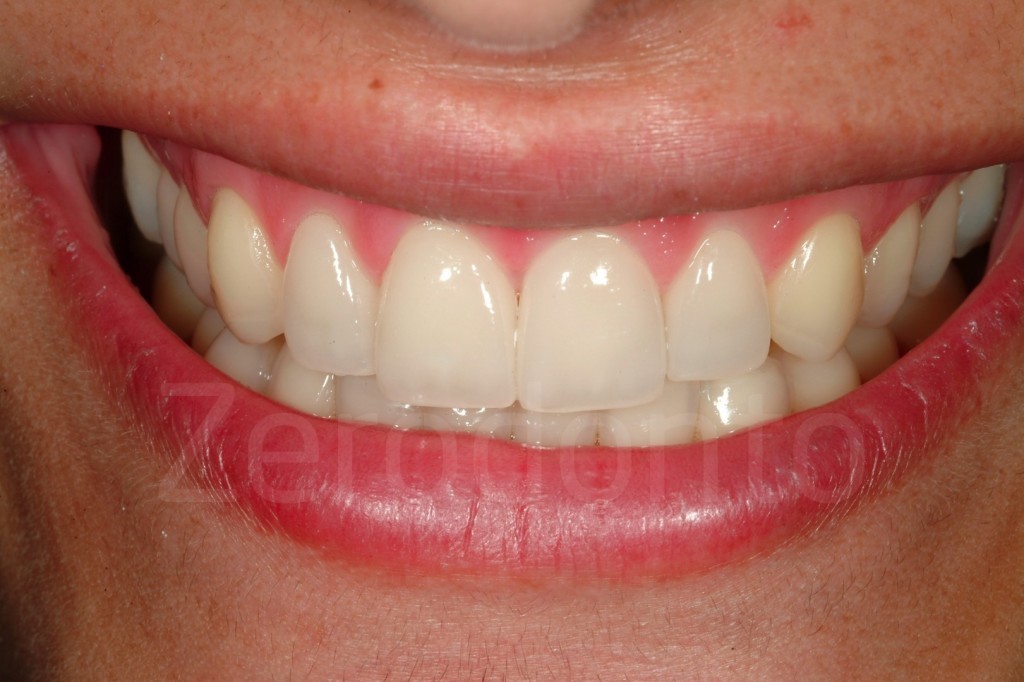
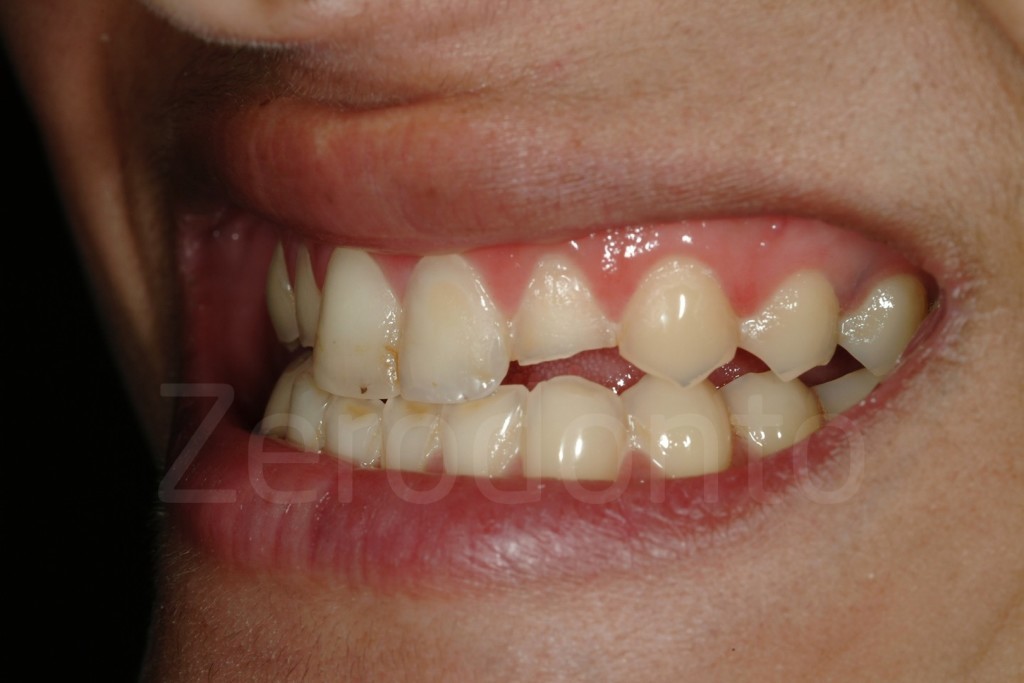
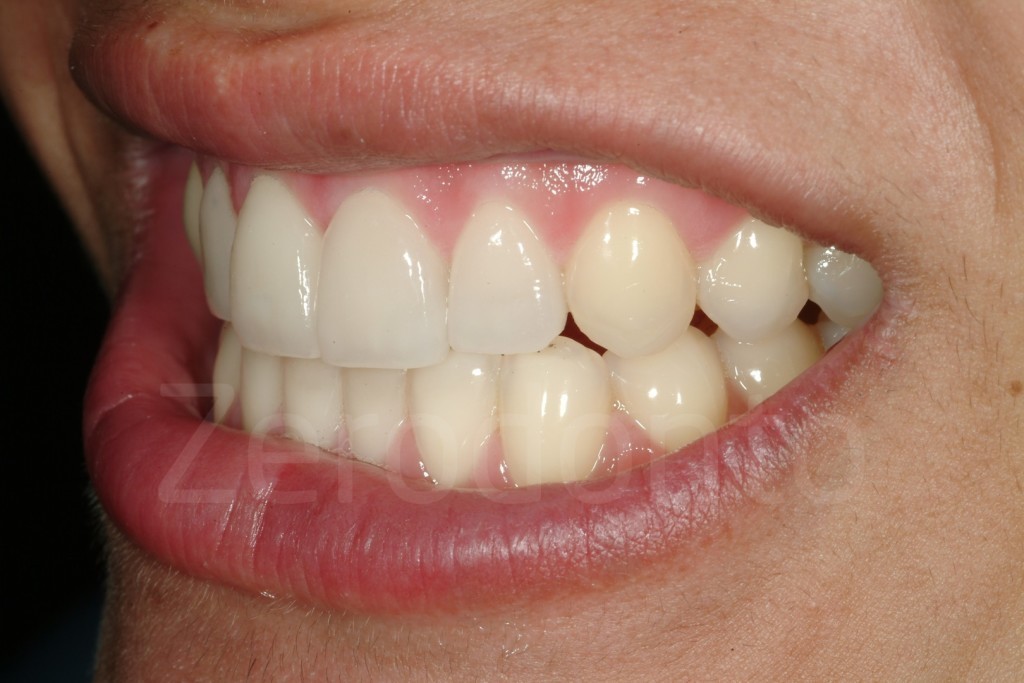
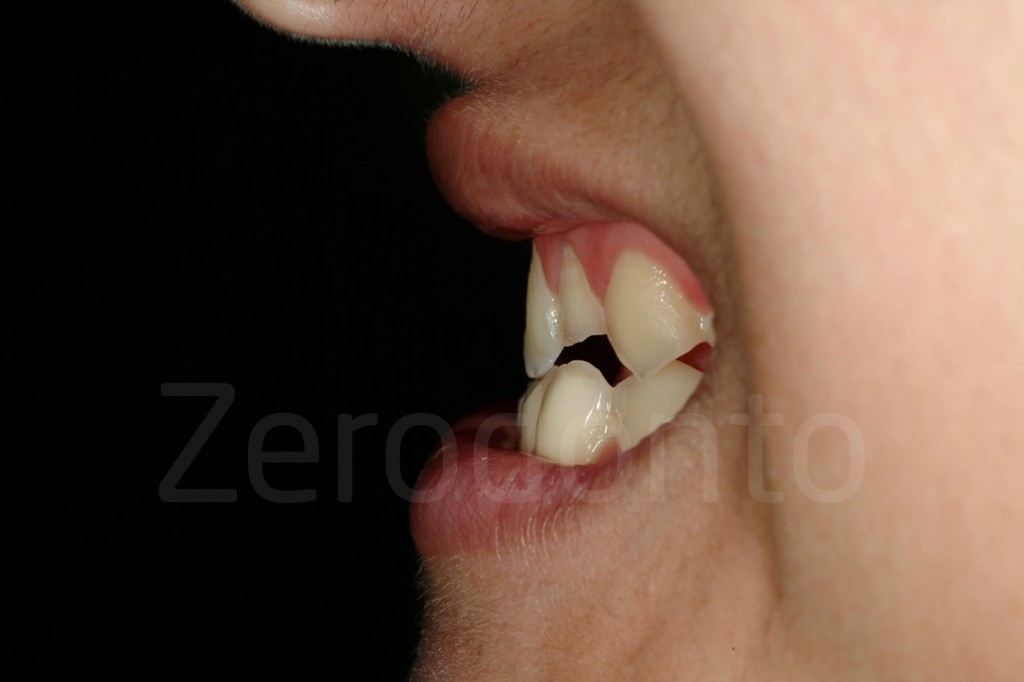
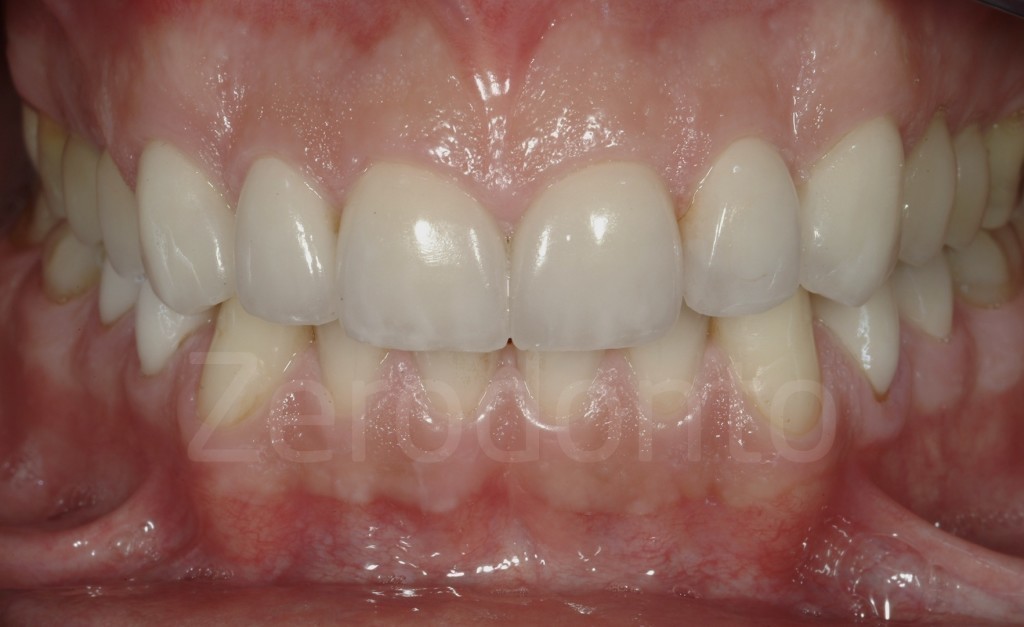
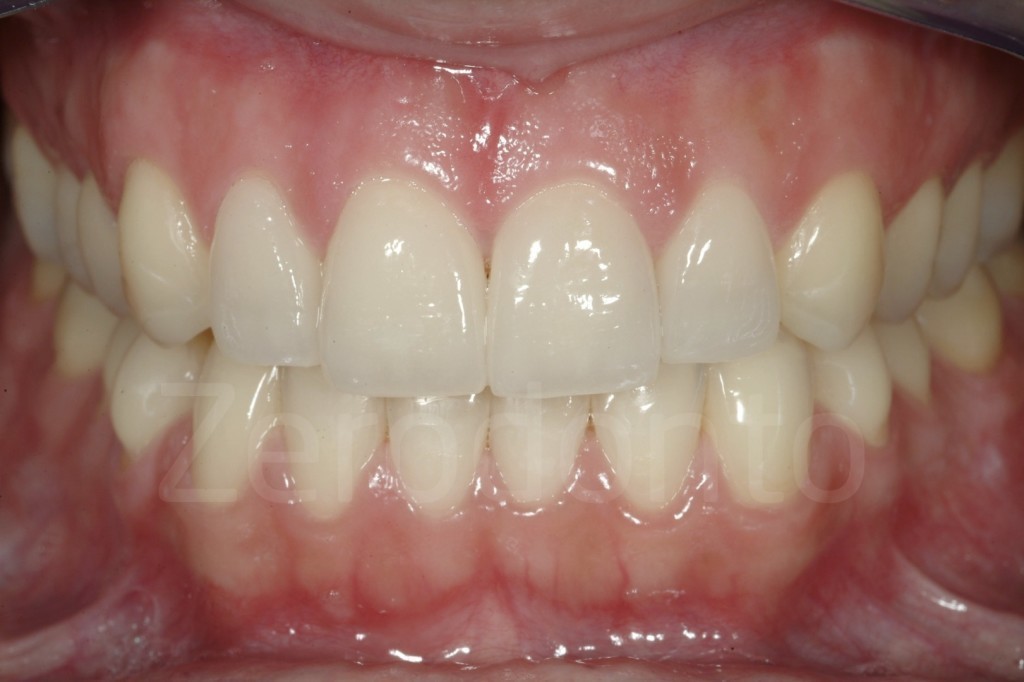
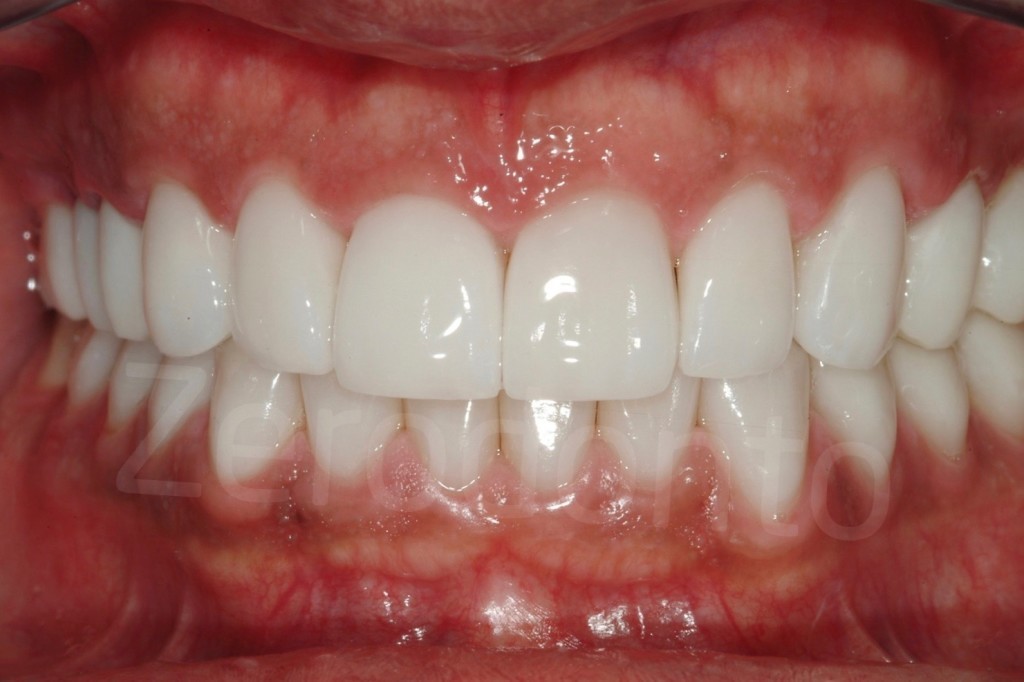
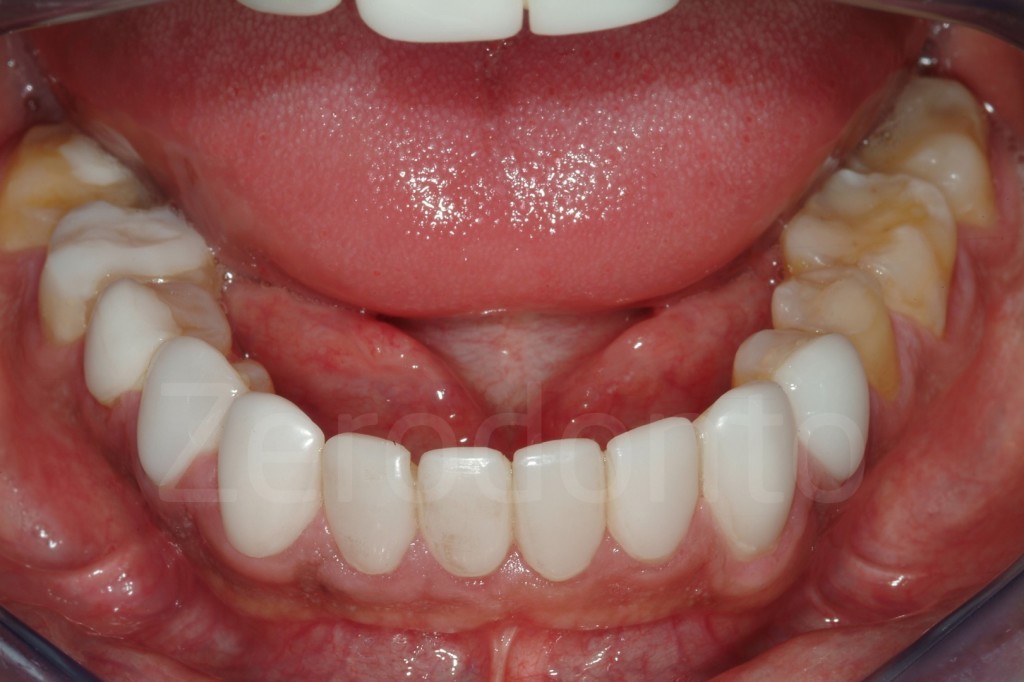
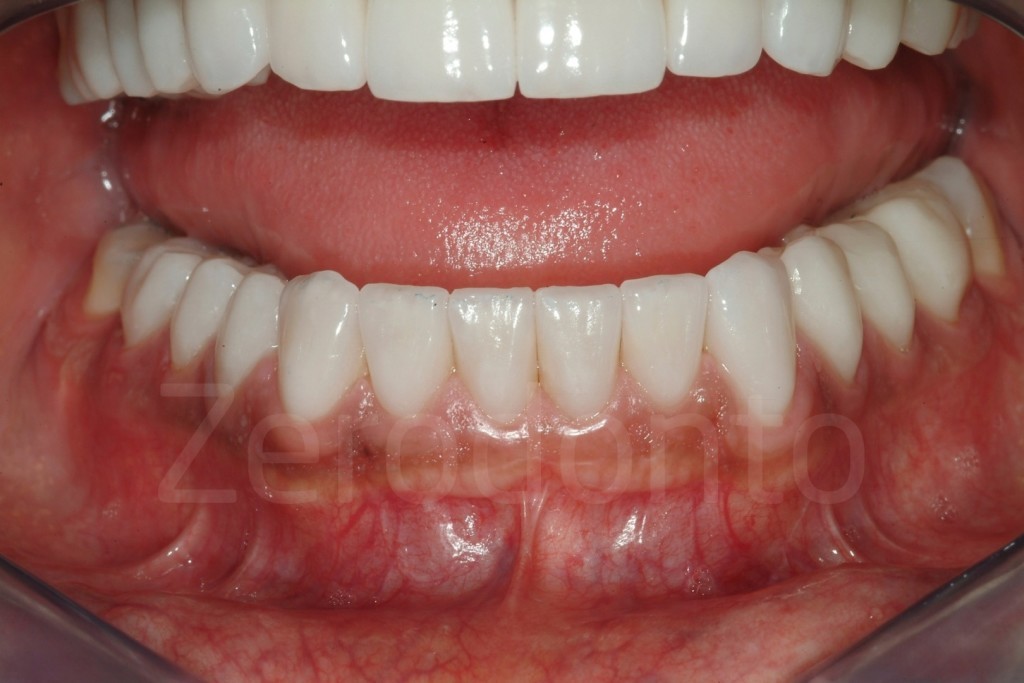
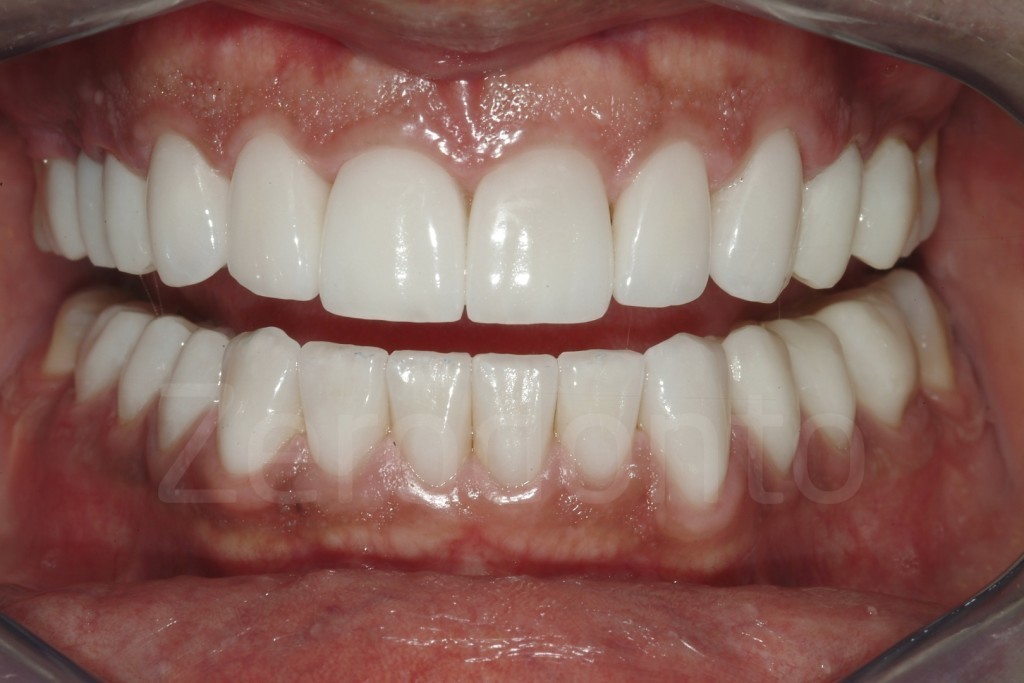
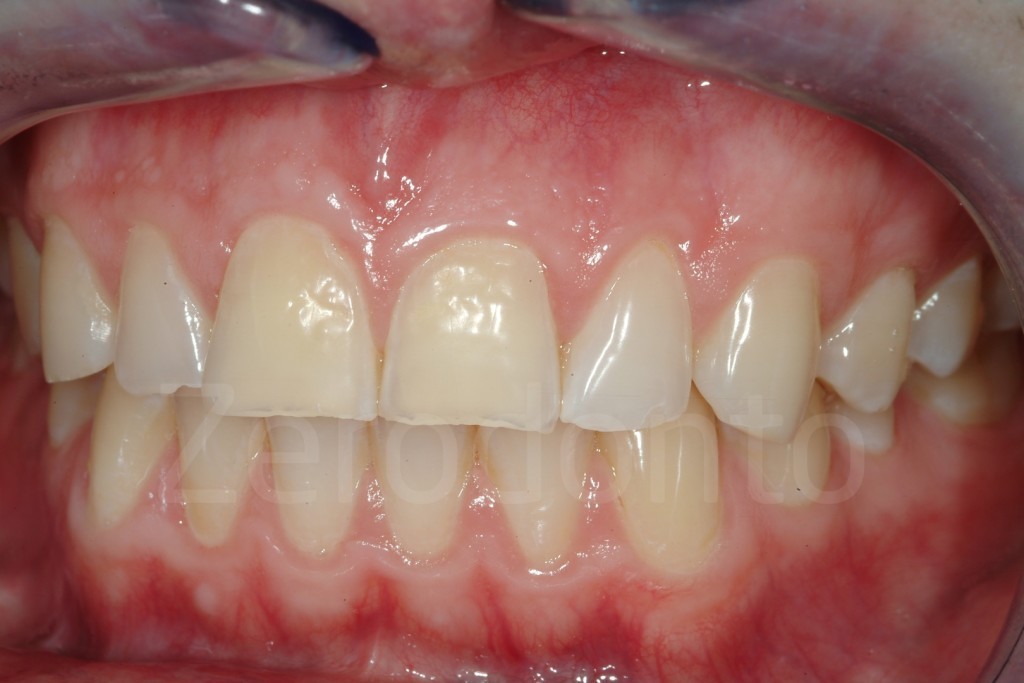
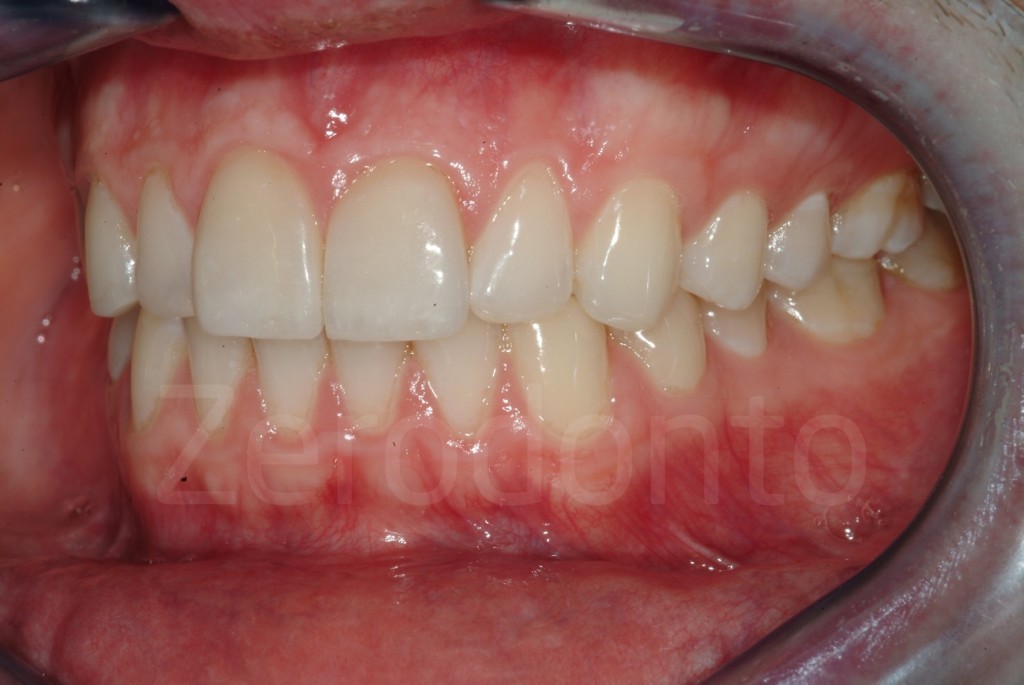
Fig 181: Riabilitazione additiva definitiva. Si è deciso per solo 4 faccette in ceramica.
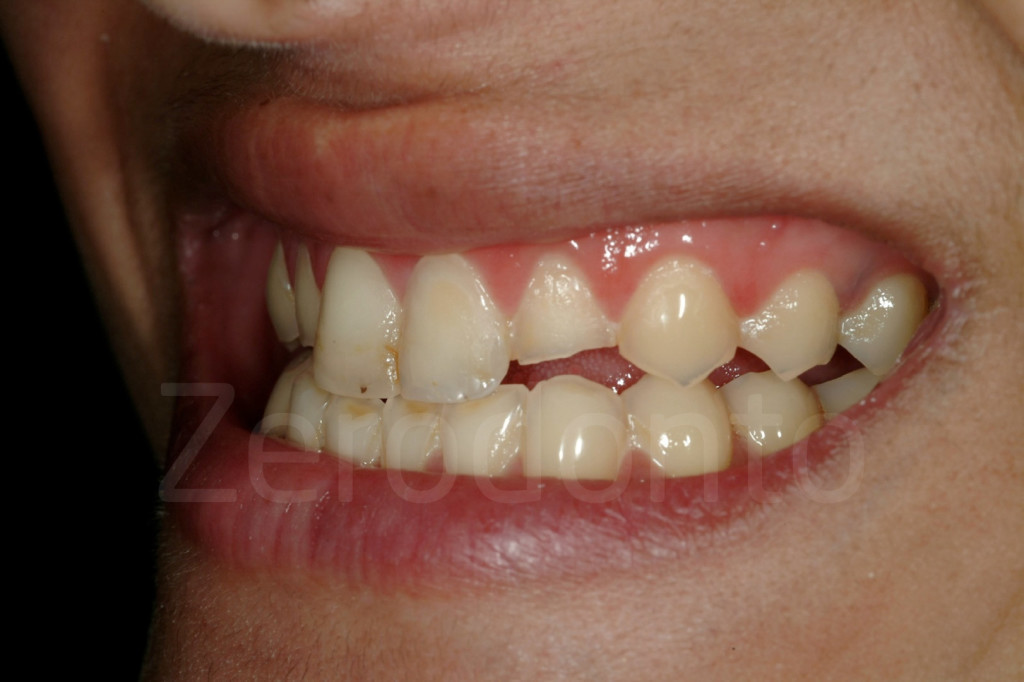
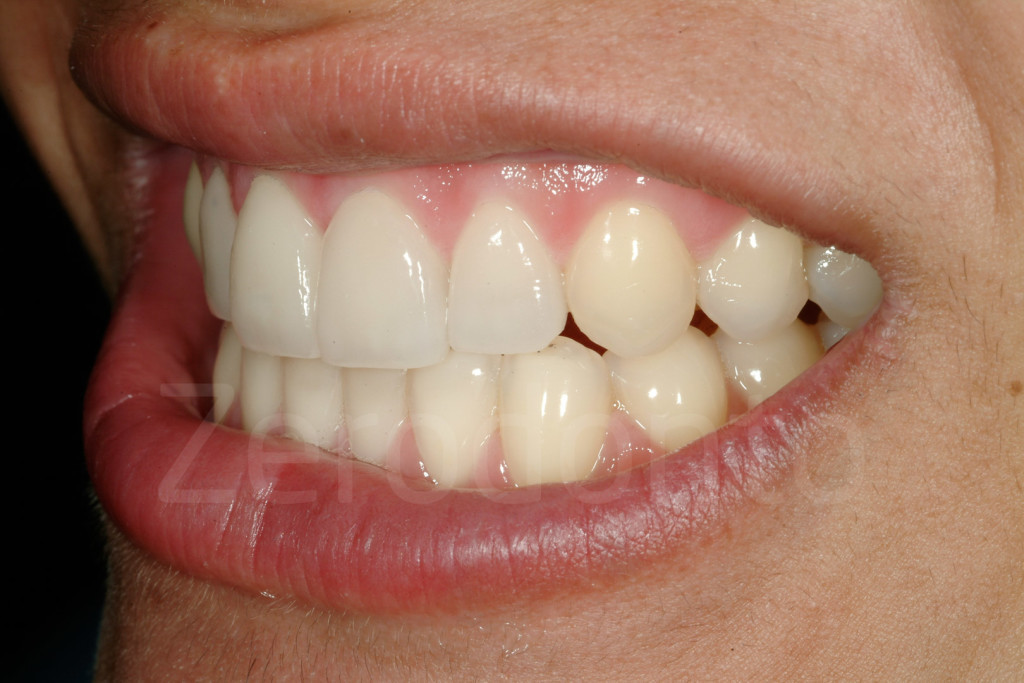
Conclusioni
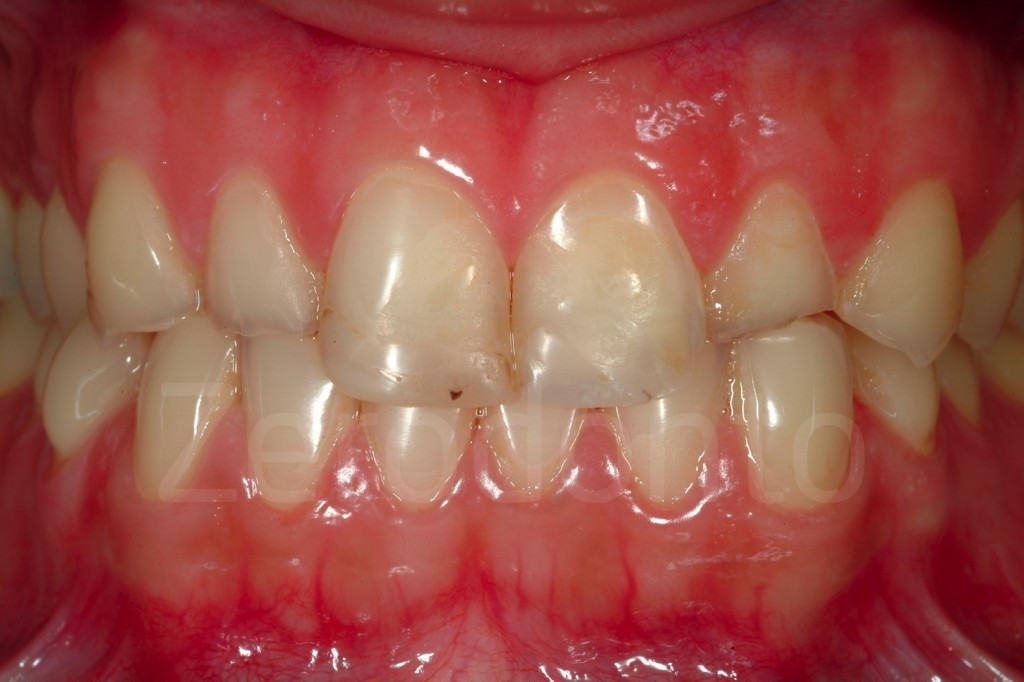
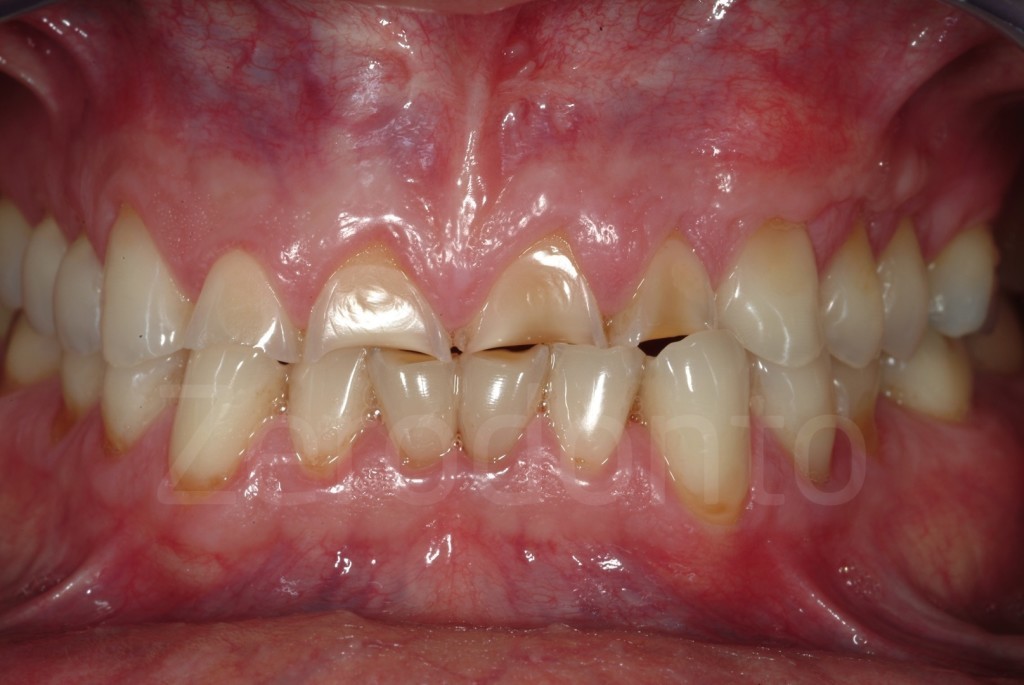
L’erosione dentale è una patologia spesso sottovalutata, che colpisce un numero crescente di giovani individui.Spesso la distruzione avanzata del dente è il risultato, non solo di una difficile diagnosi iniziale (ad esempio eziologia multifattoriale di usura dei denti), ma anche della mancanza di un tempestivo intervento.
Tradizionalmente, ampie terapie odontoiatriche sono previste per questi pazienti e i medici spesso preferiscono attendere che la perdita di tessuto dentale è più evidente prima di proporre un riabilitazione convenzionale piu’ estesa (e.g. corone). Questa esitazione fonda il suo razionale nell’ aggressività di queste terapie convenzionali.
Per ottenere la massima conservazione della struttura del dente e il risultato estetico e funzionale più prevedibile, è stato sviluppato un concetto innovativo: la tecnica 3 STEP.
Negli ultimi dieci anni, un numero di pazienti affetti non solo da erosioni dentali, ma anche parafunzionali E’ statO trattatO secondo questo approccio non più sperimentale, che si basa sulla massima preservazione della struttura dentaria sana. Questo approccio totalmente ADDITIVO si basa su un aumento della dimensione verticale che permette di ricavare gli spessori necessari per i restauri non a discapito di struttura dentale sana.
Questo approccio altamente conservativo ha fatto si che l’Università di Ginevra, School of Dental Medicine sia diventata uno dei centri di riferimento per i pazienti affetti da erosione dentale ed usura in genere.
Casi Clinici: Prima/Dopo
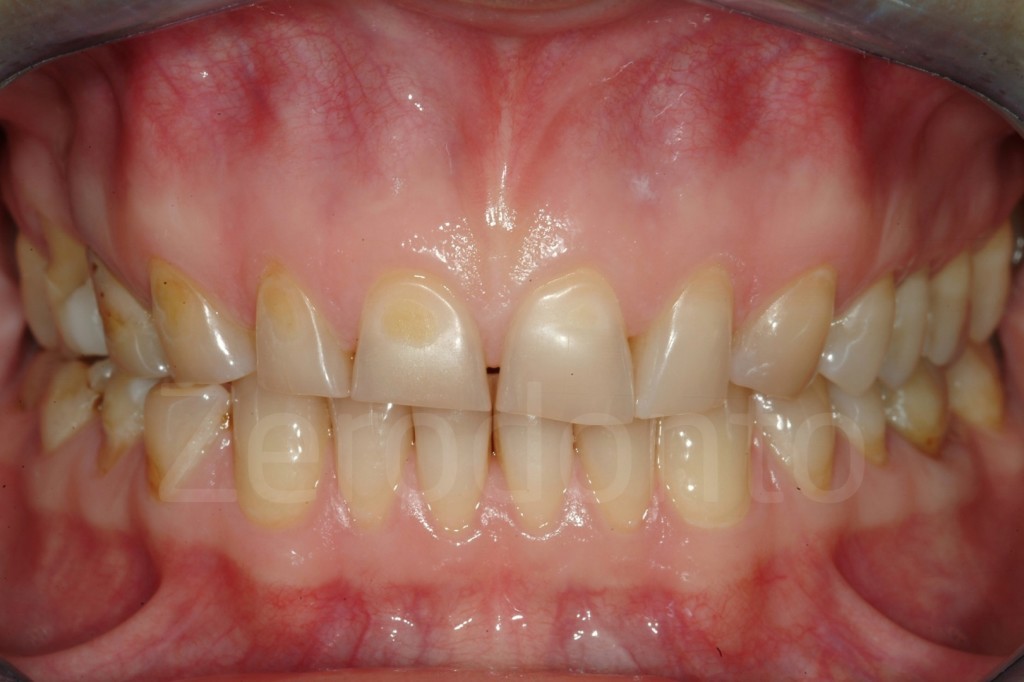
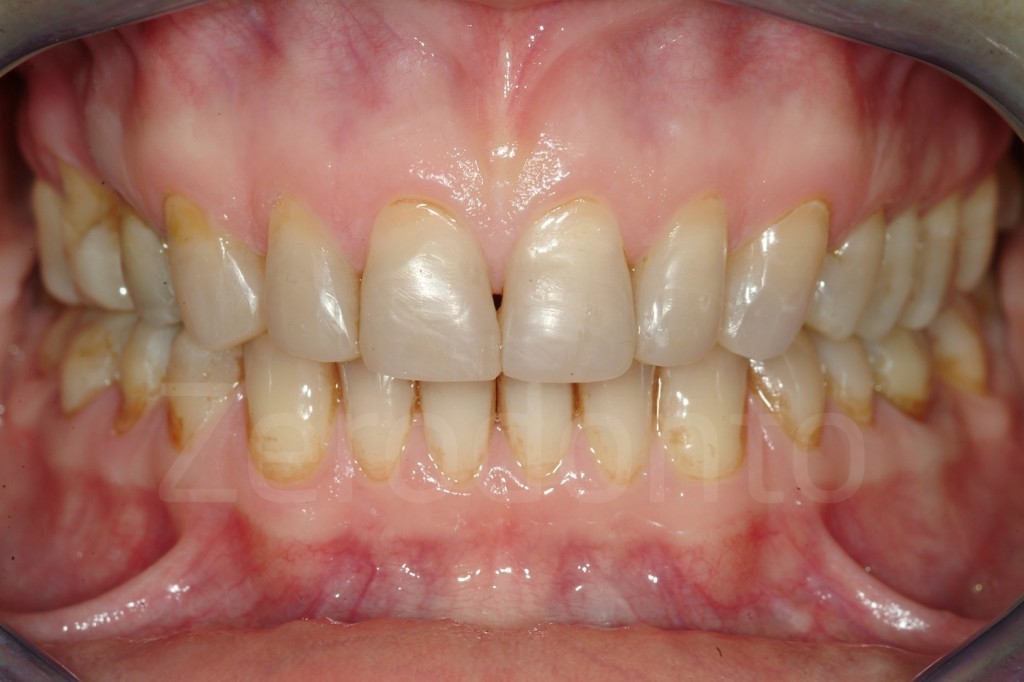
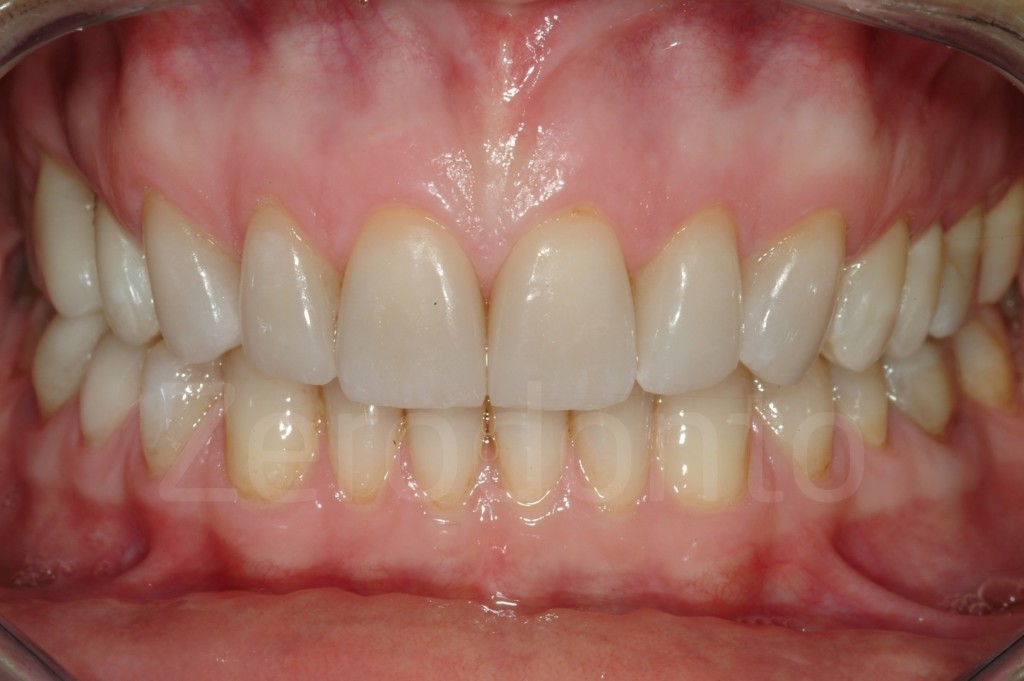
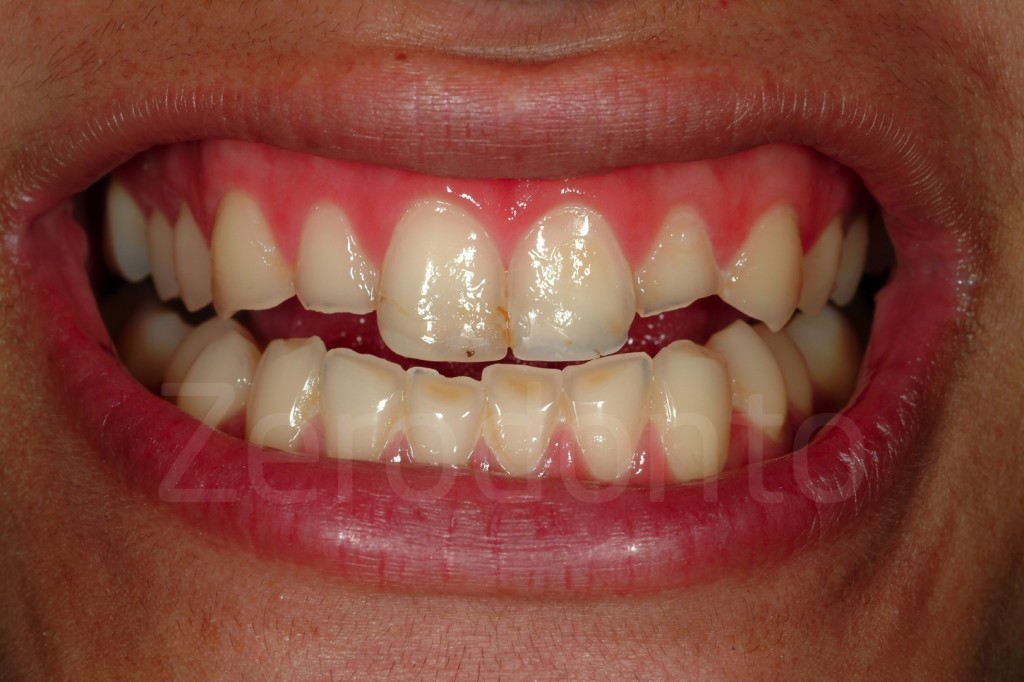
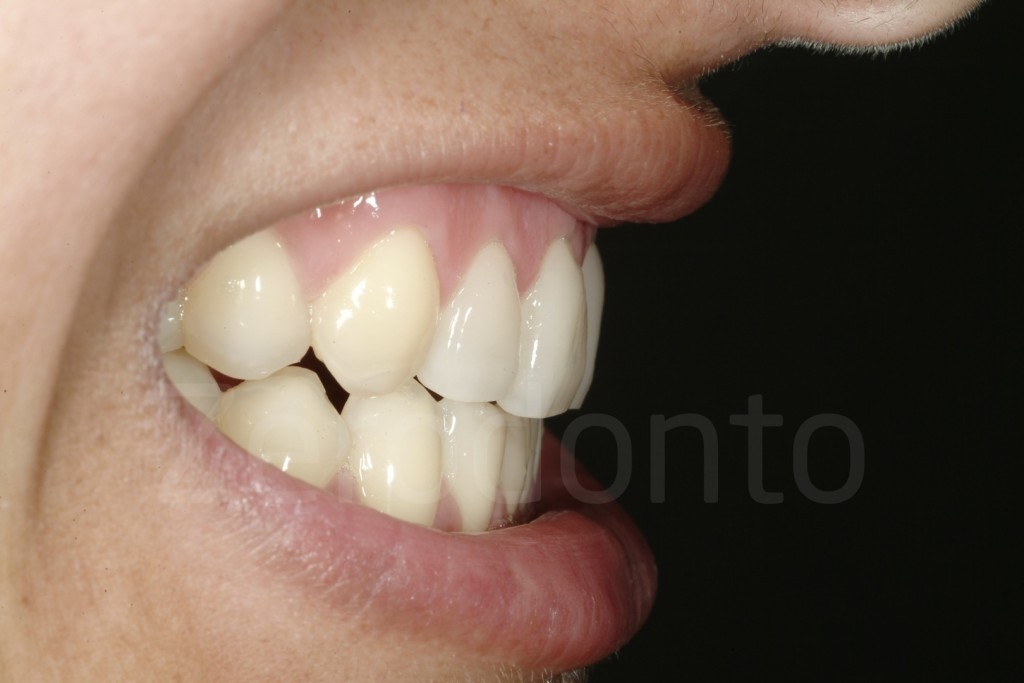
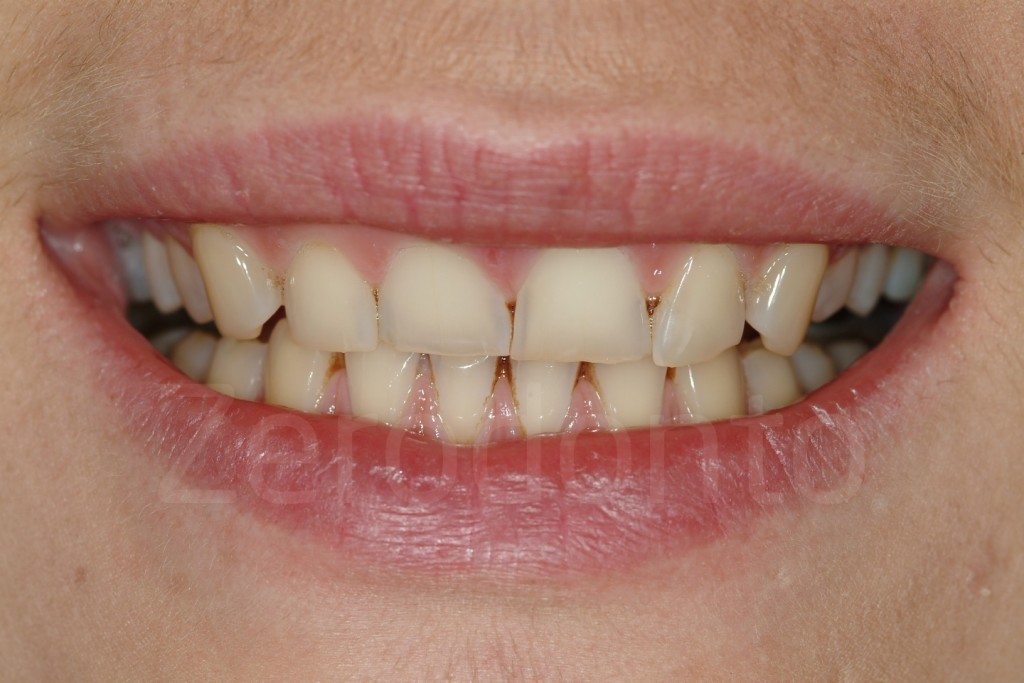
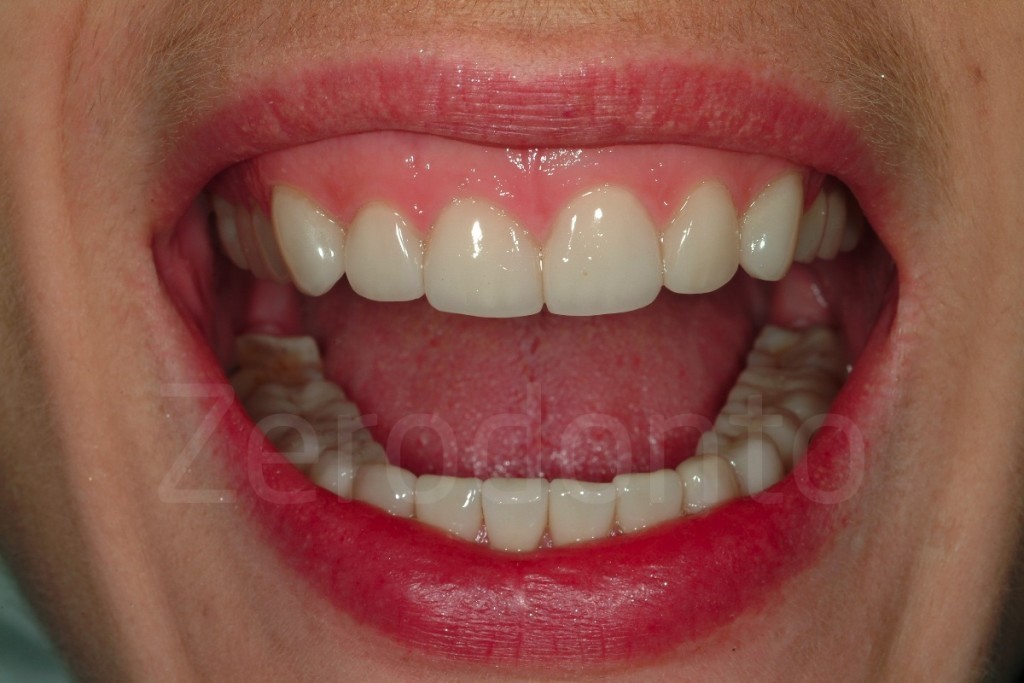
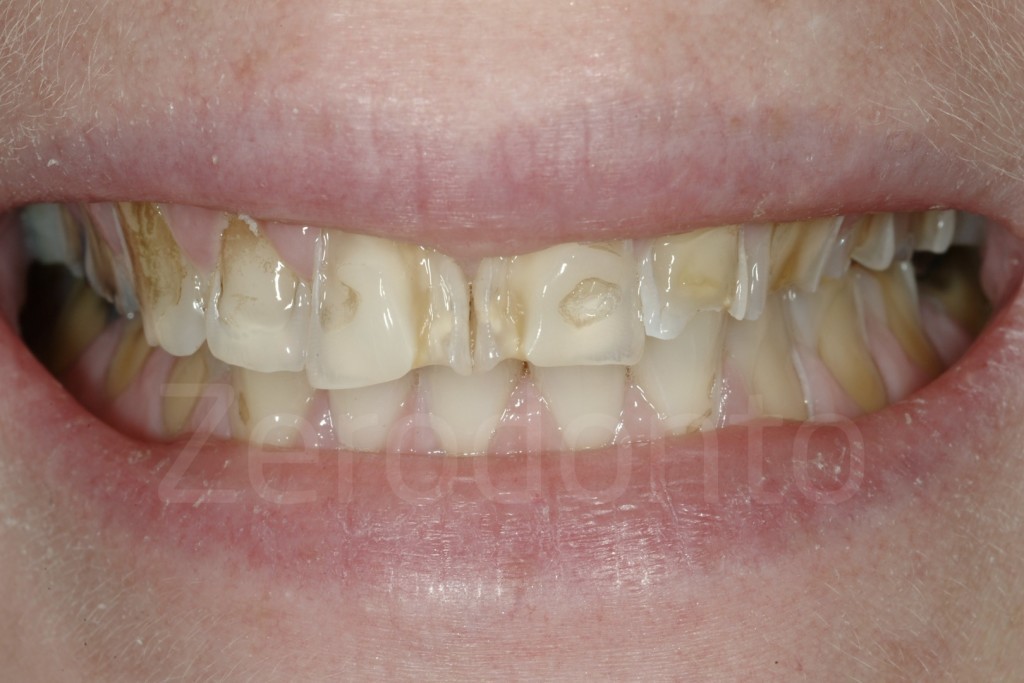
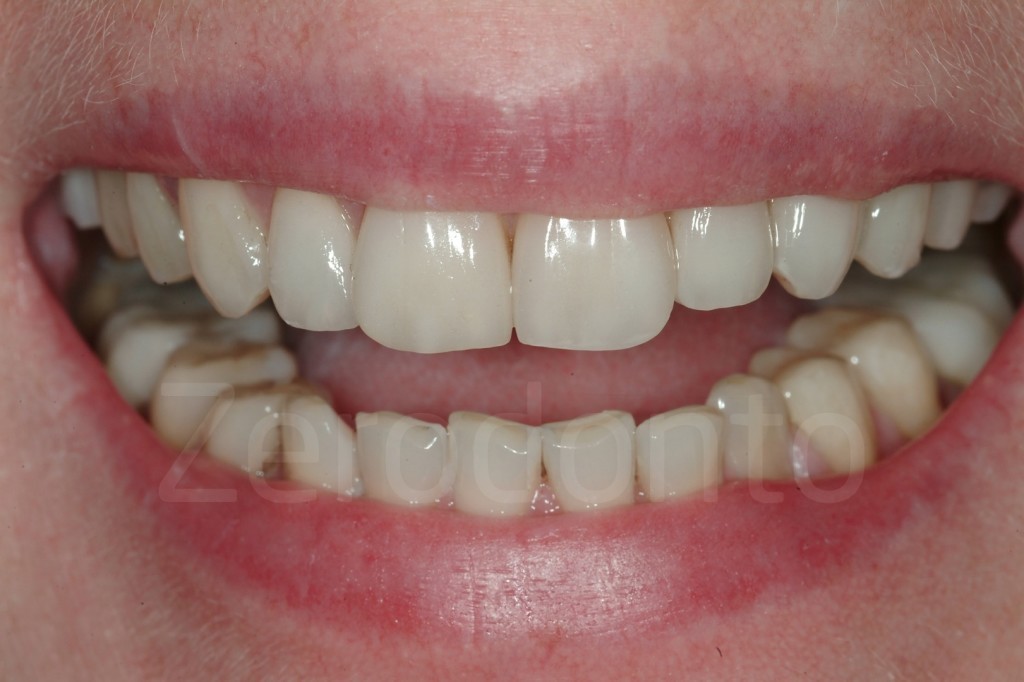
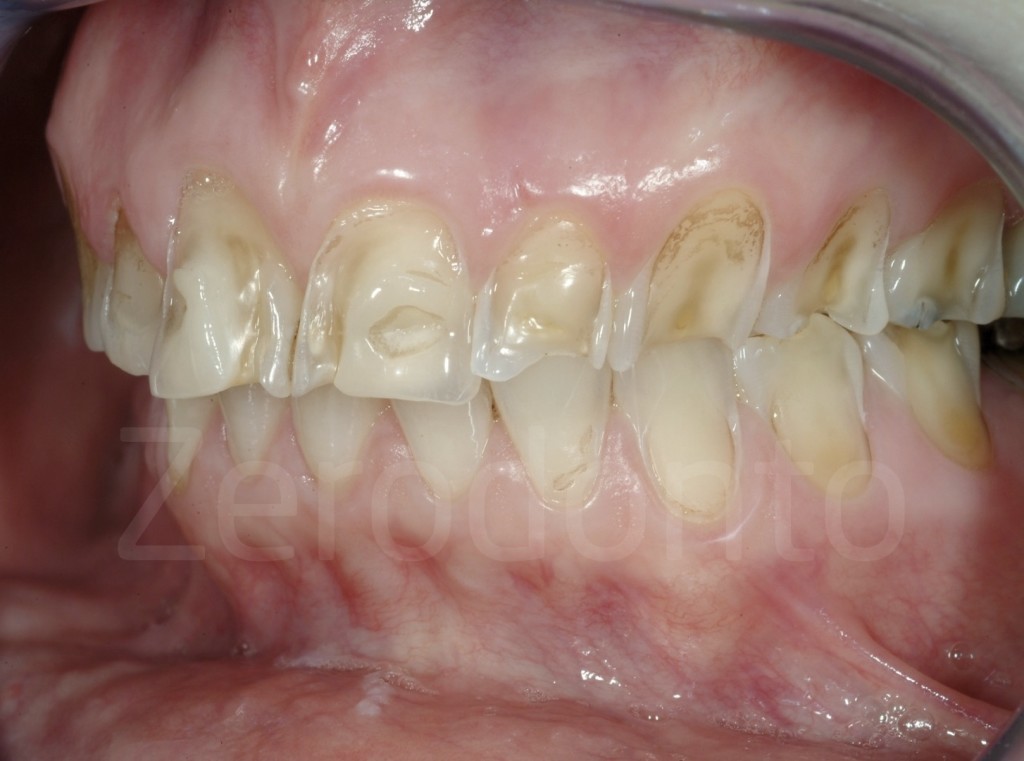
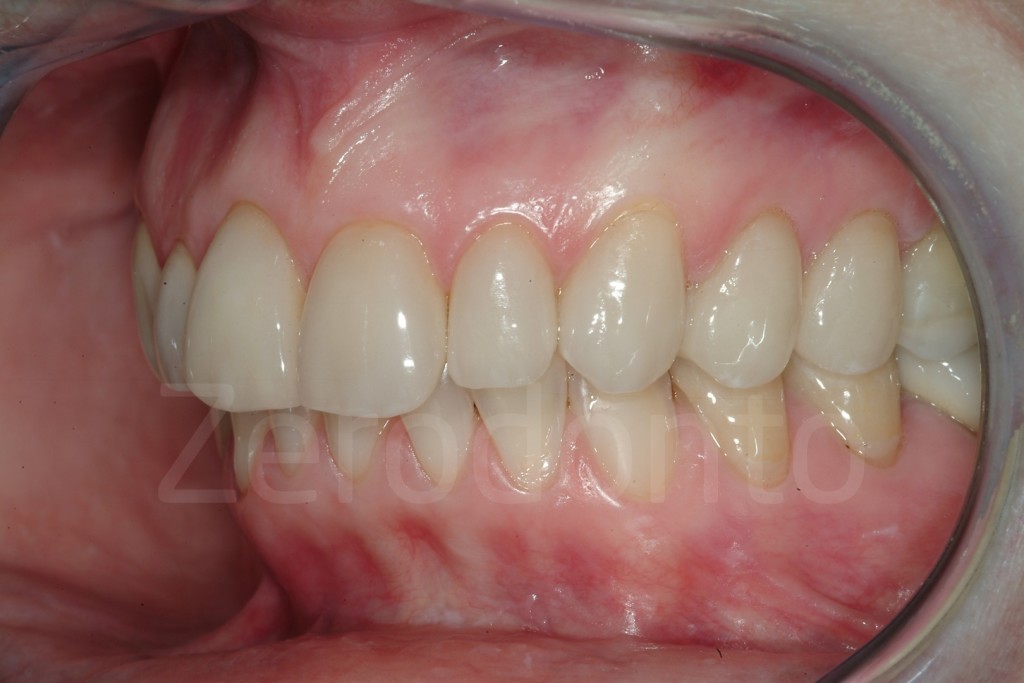
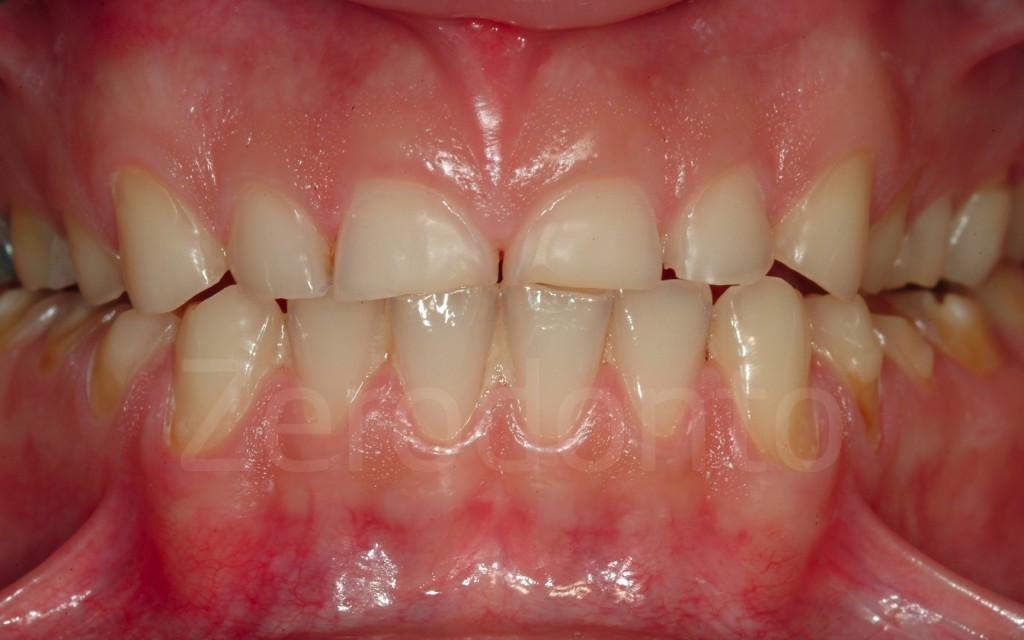
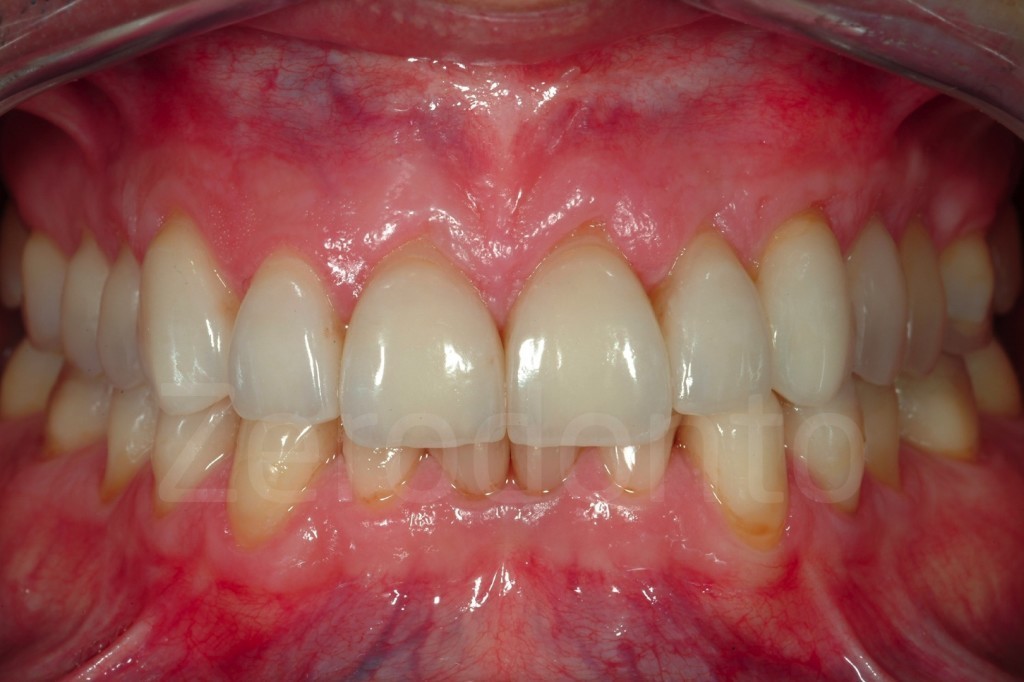
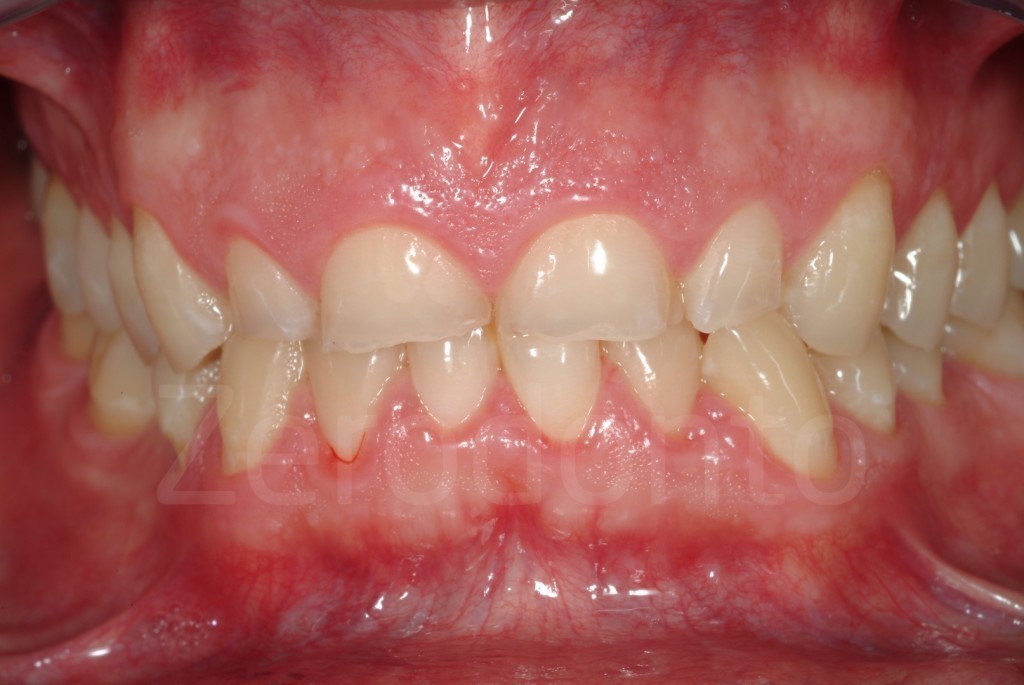
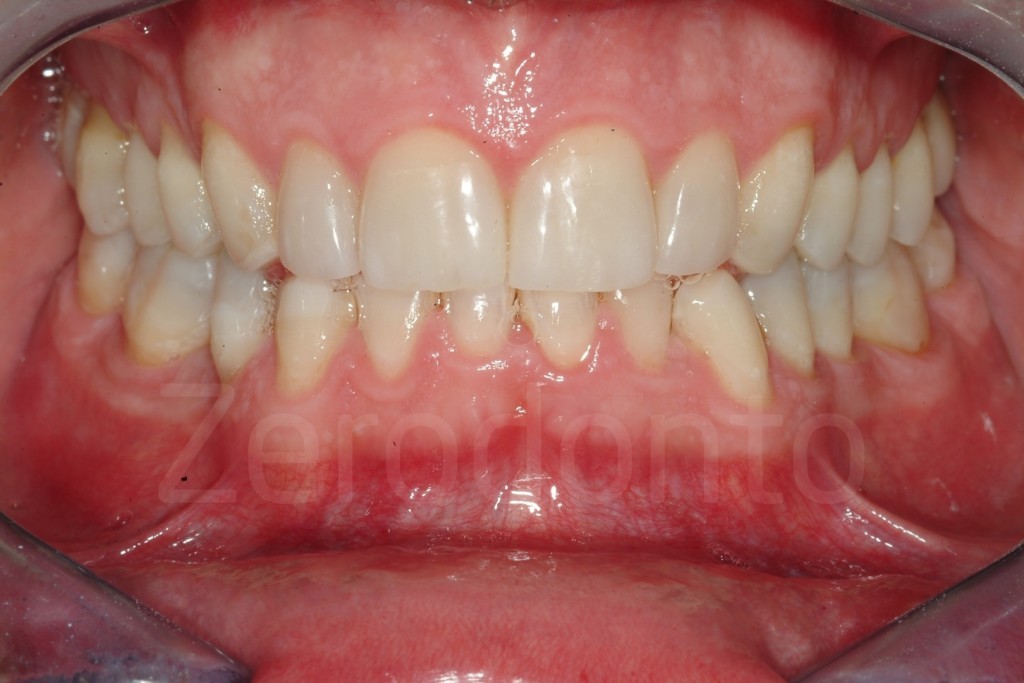
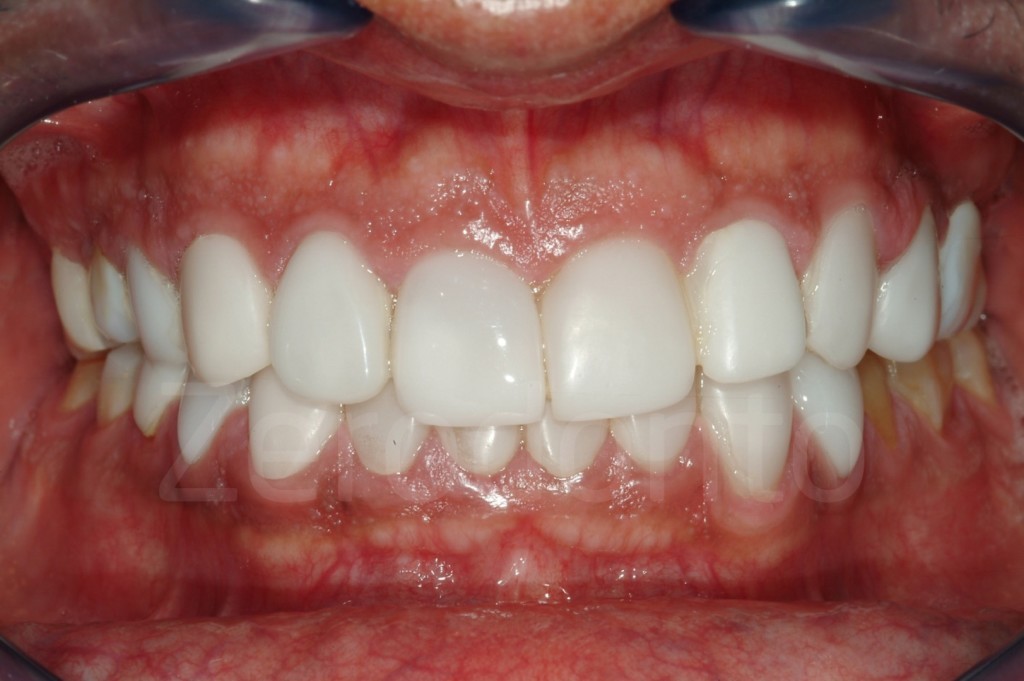
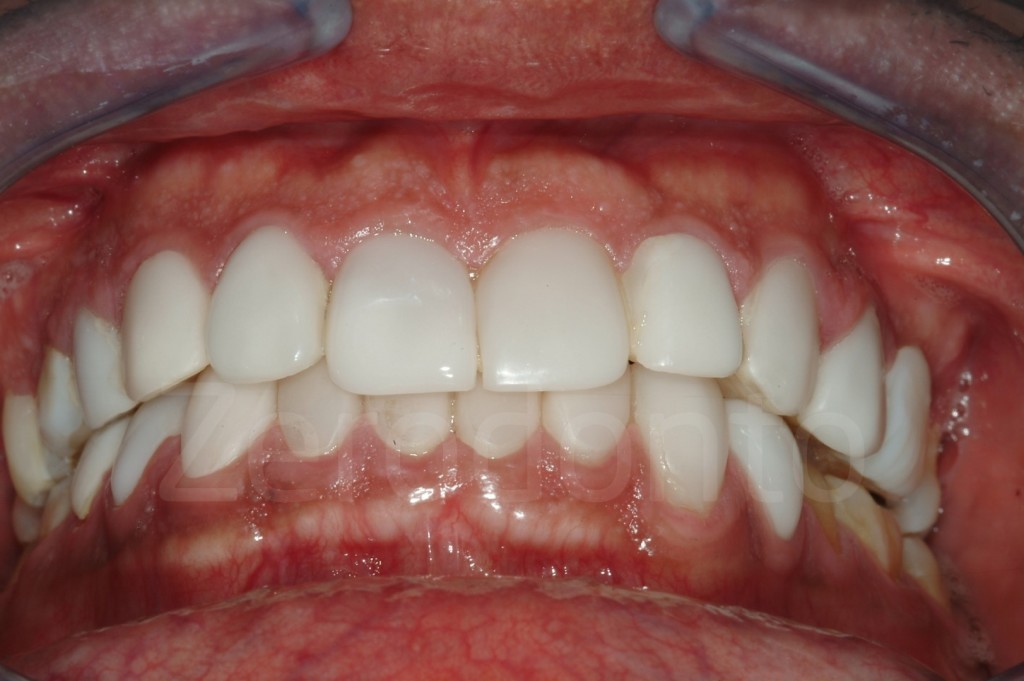
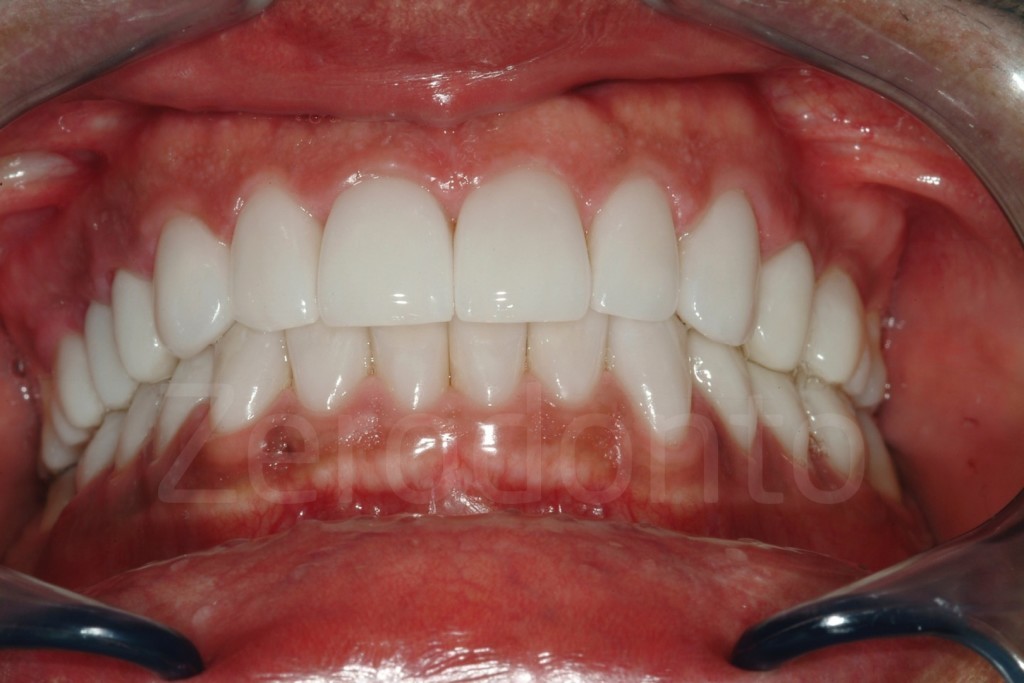
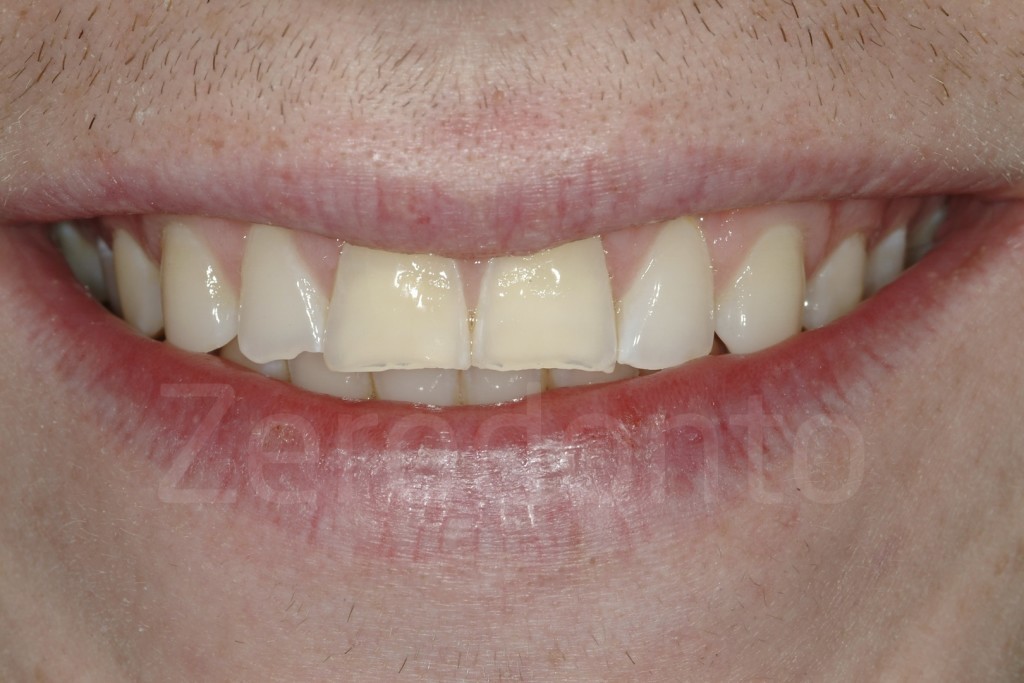
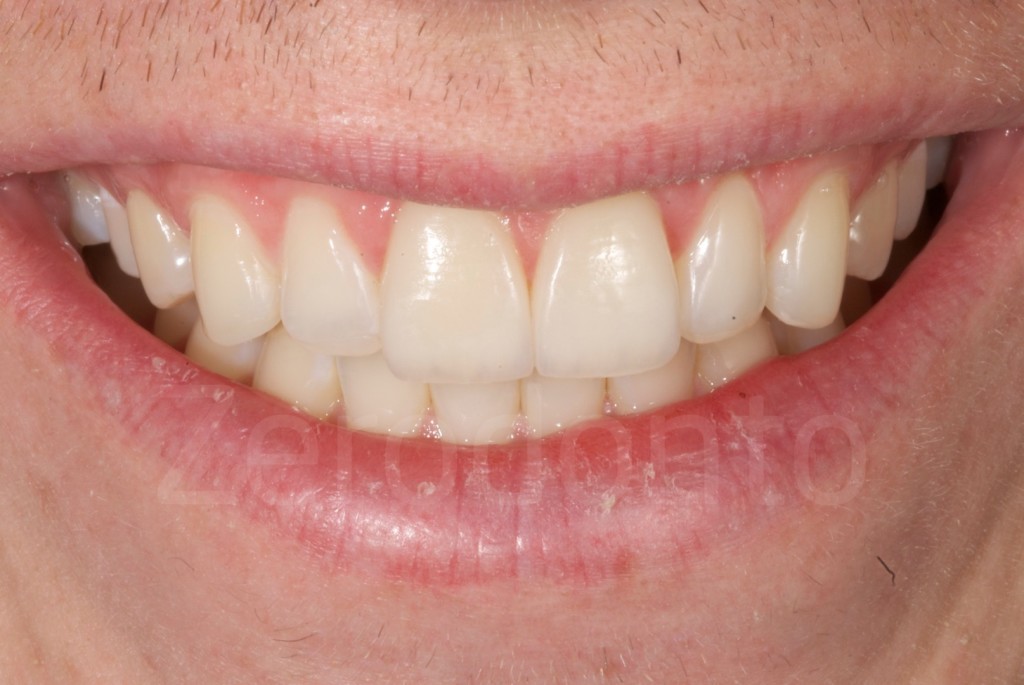
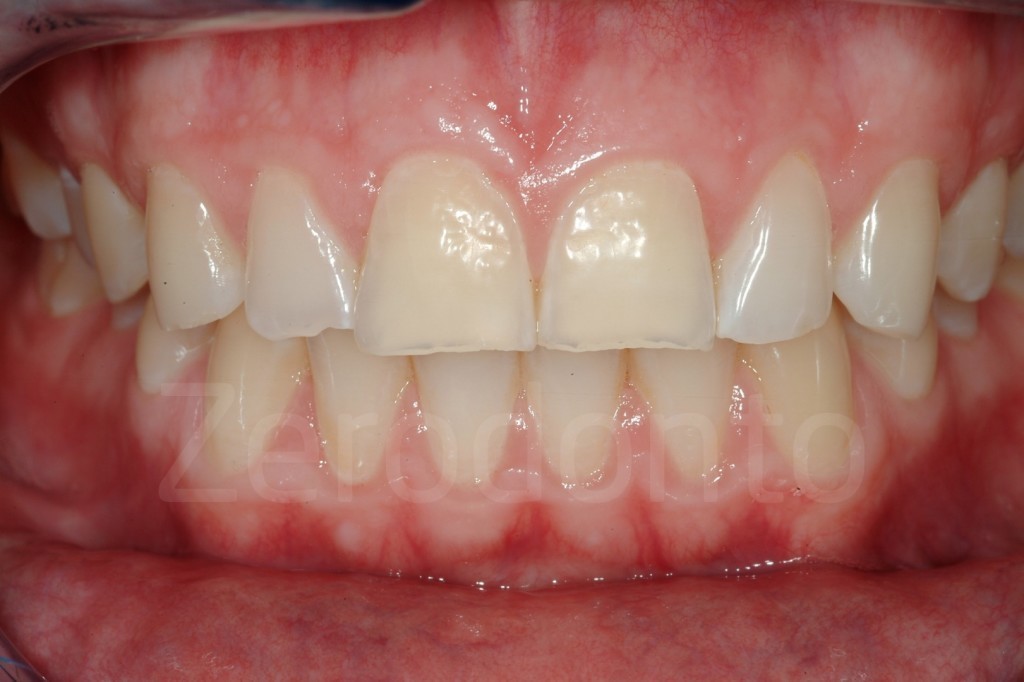
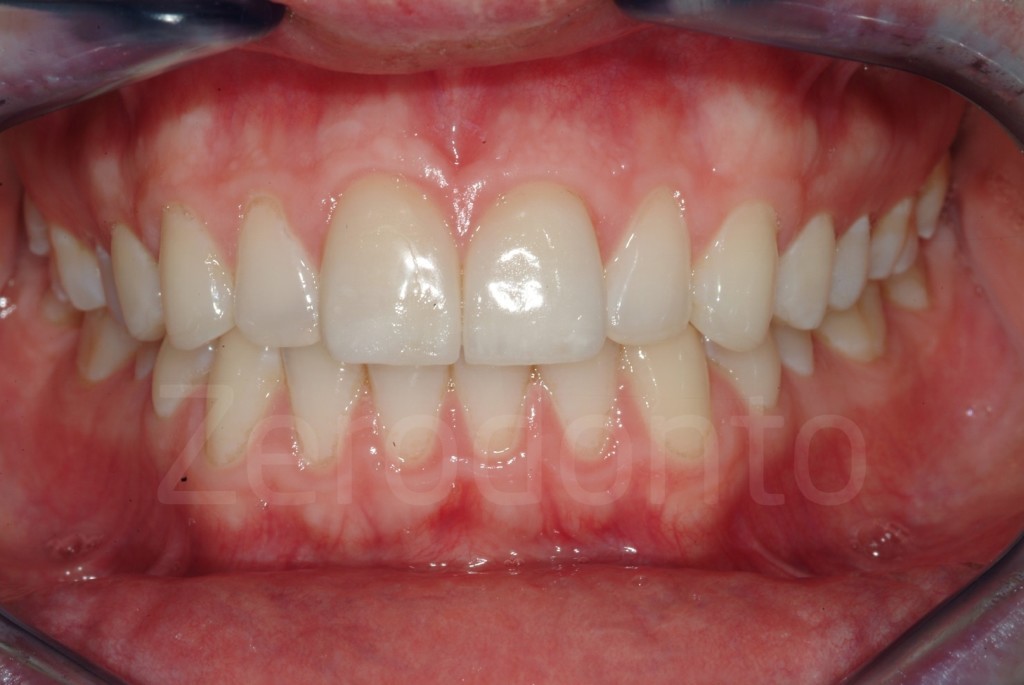
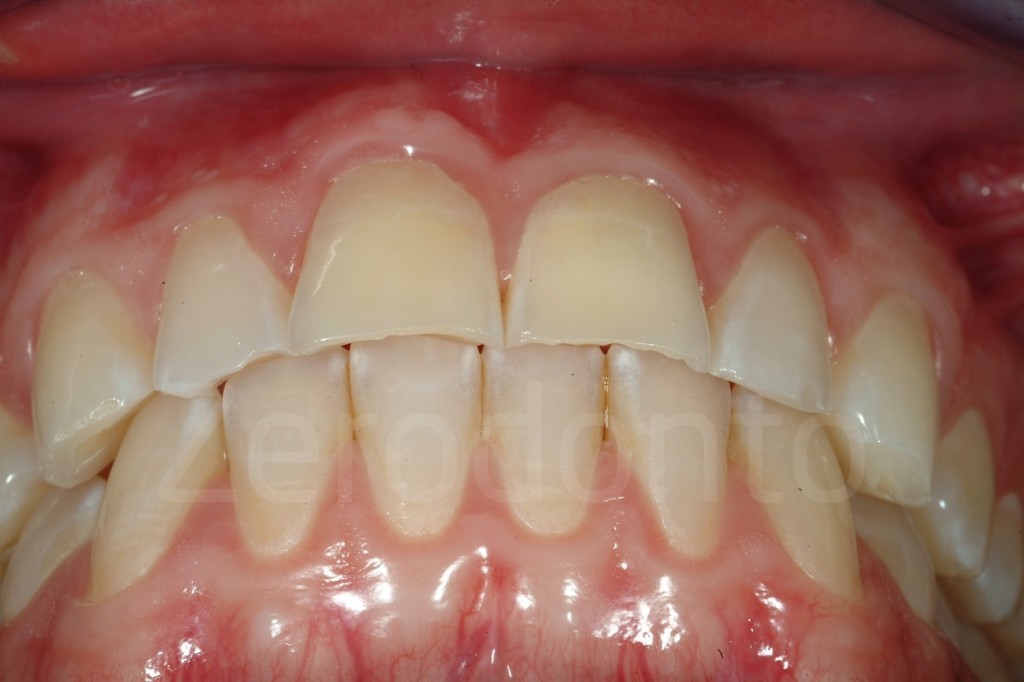
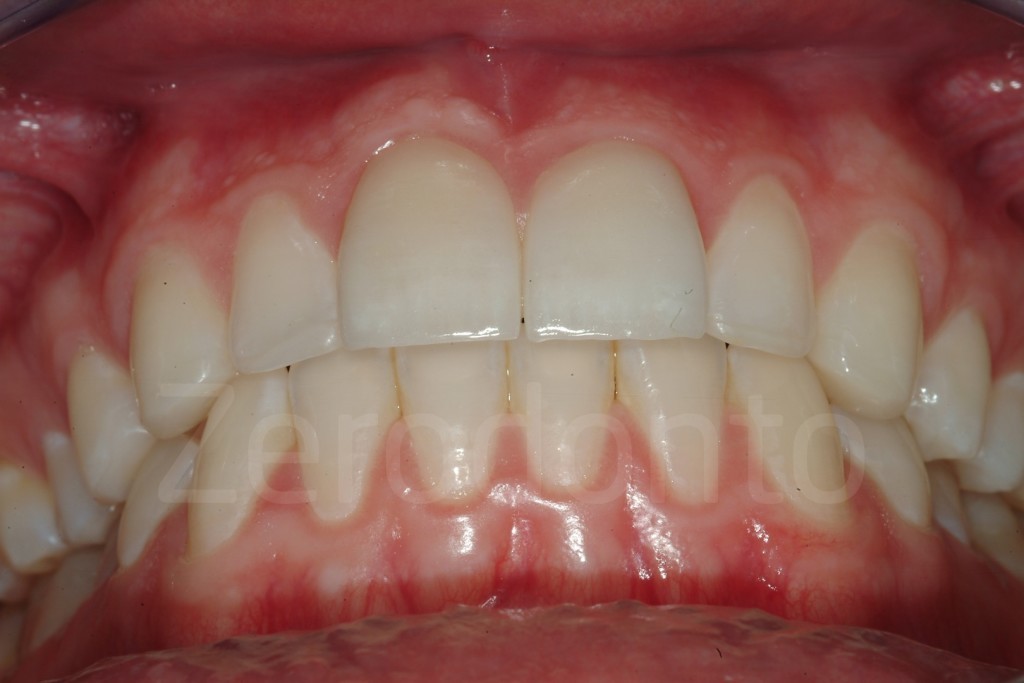
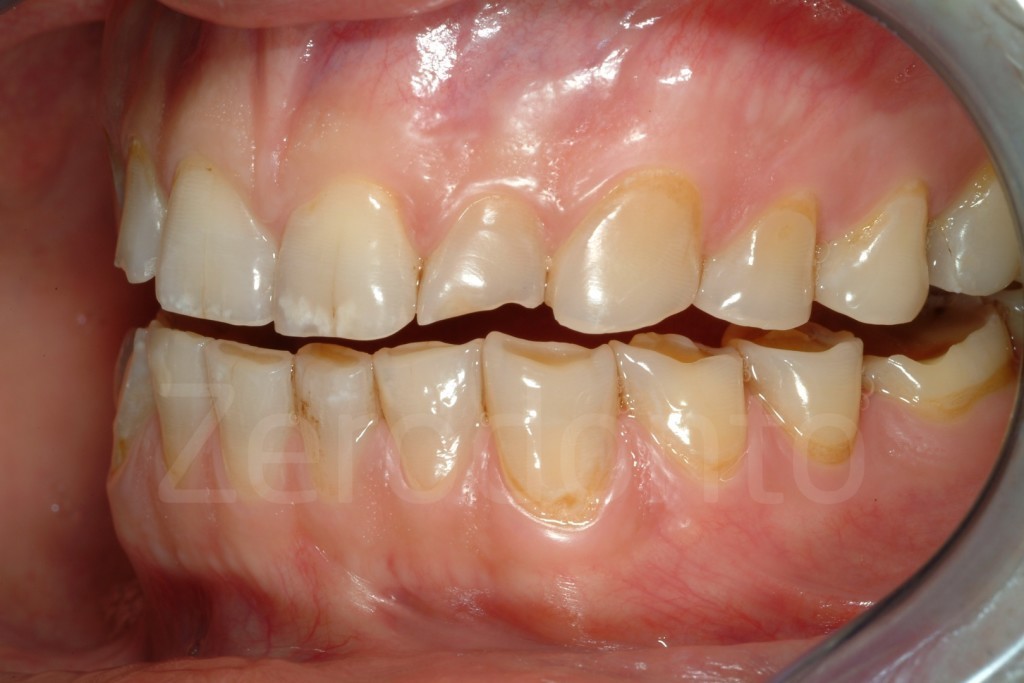
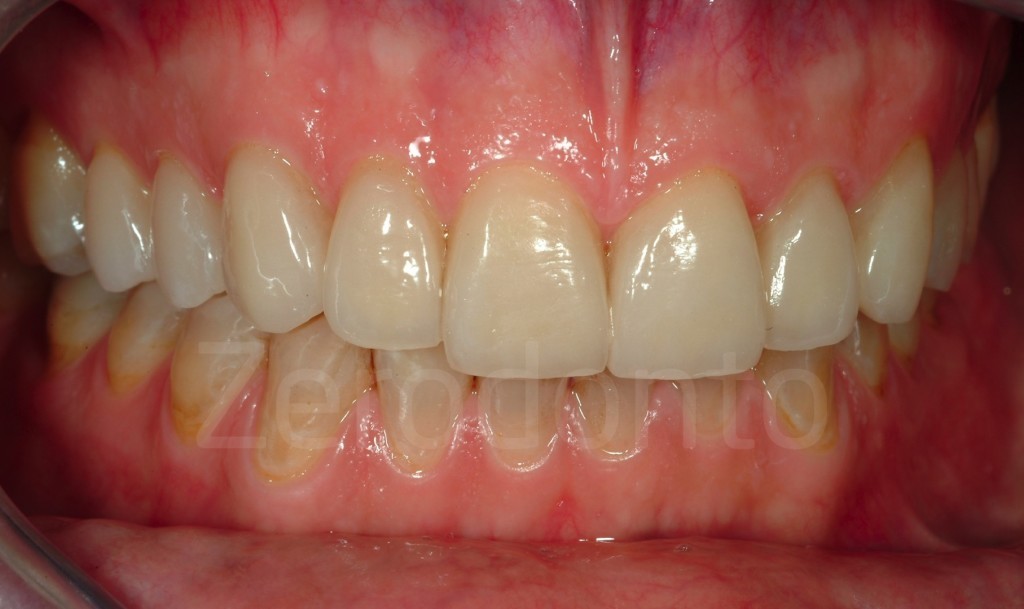
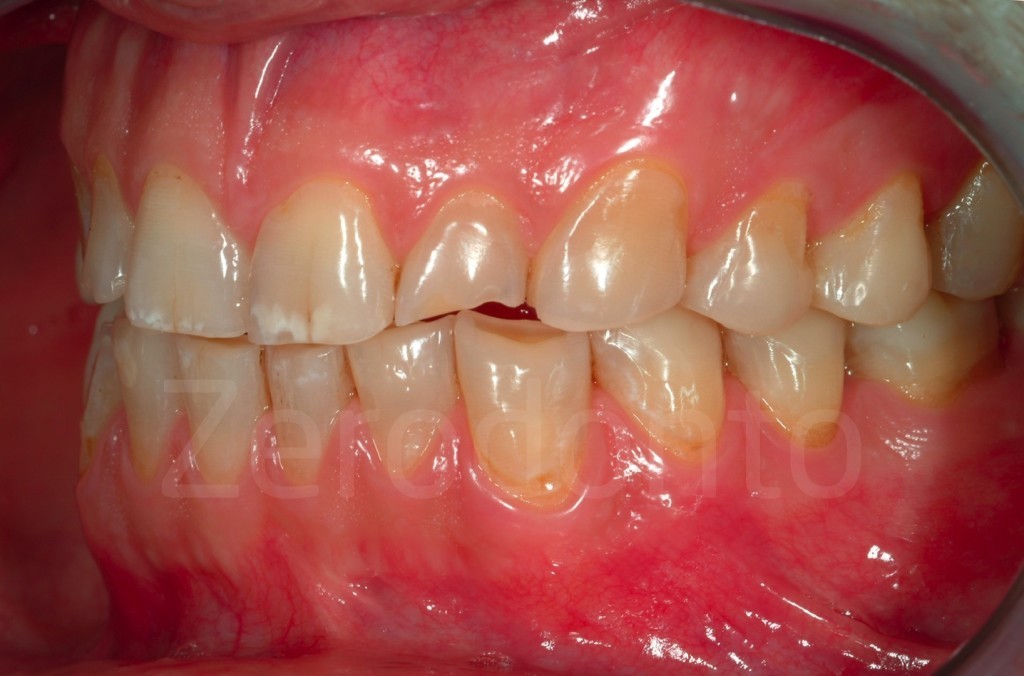
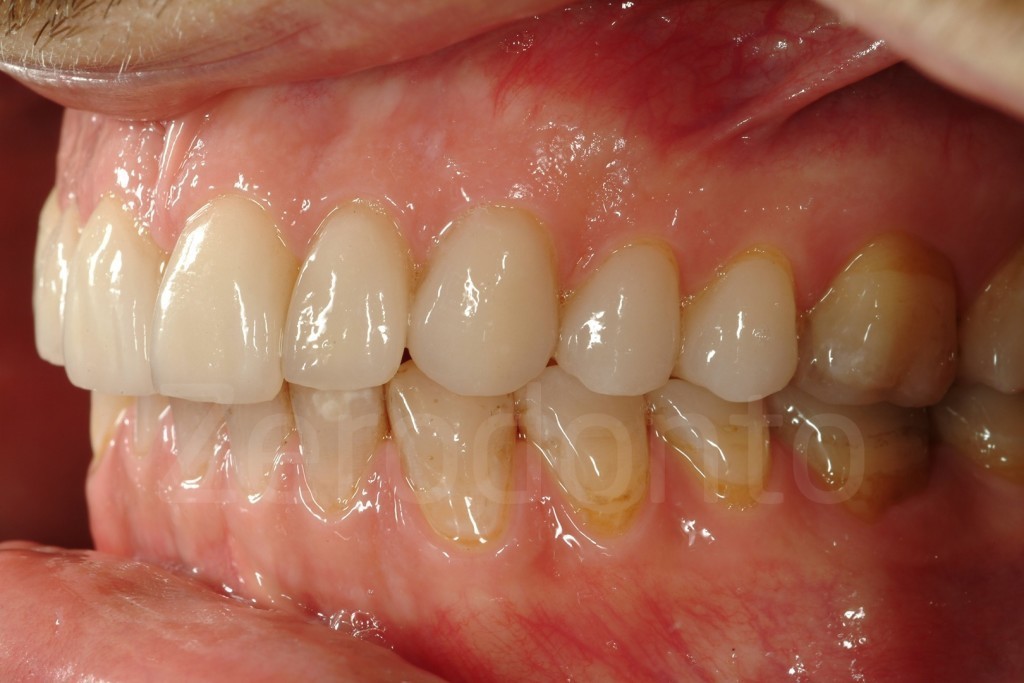
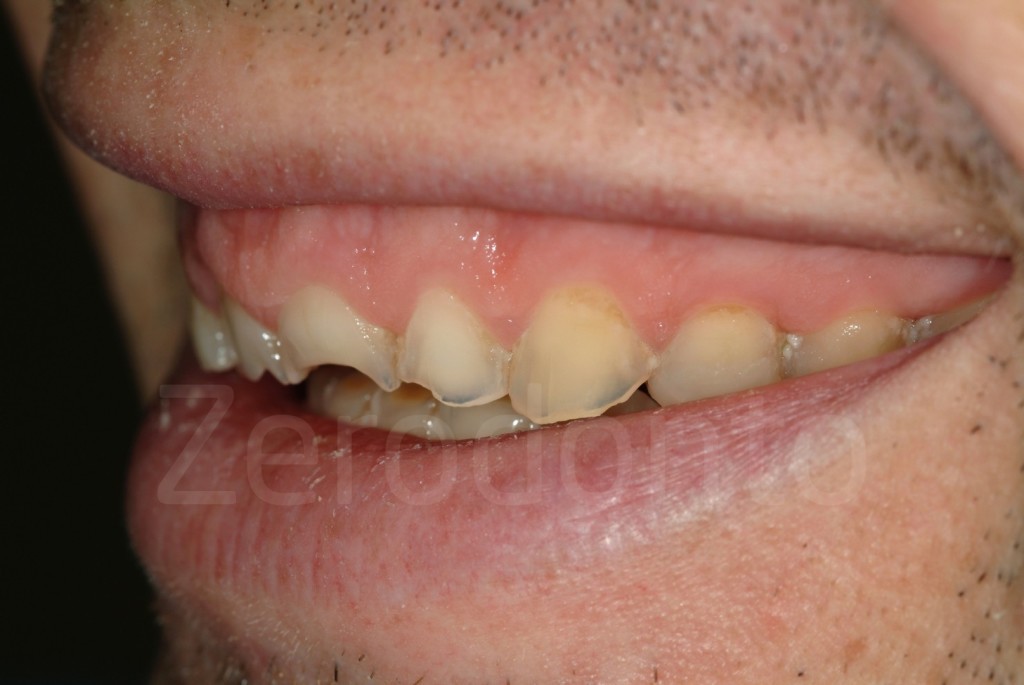
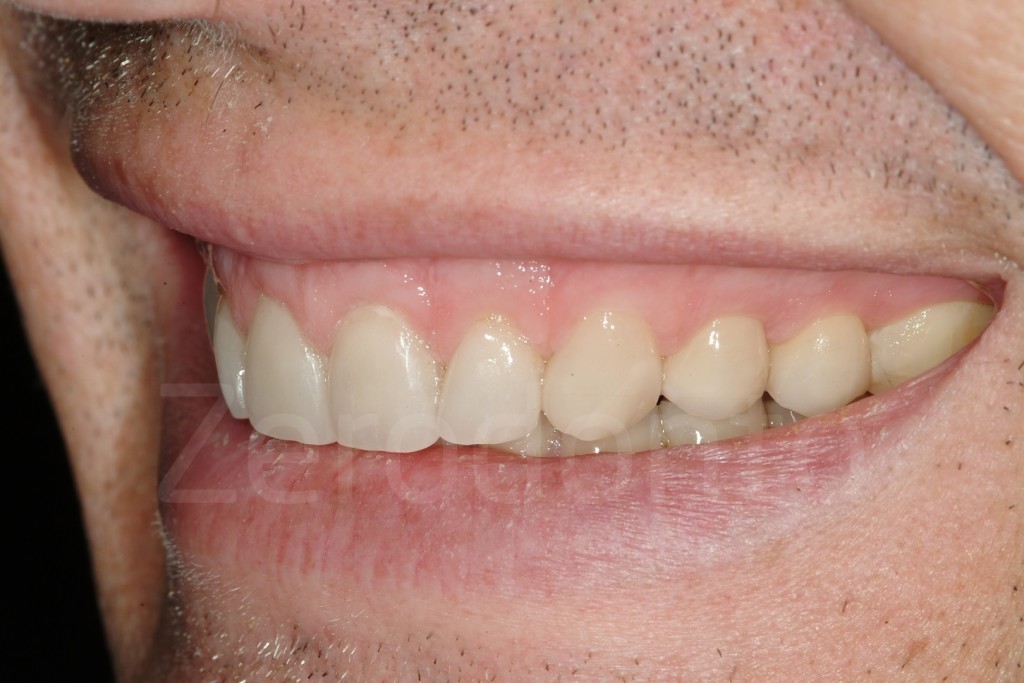
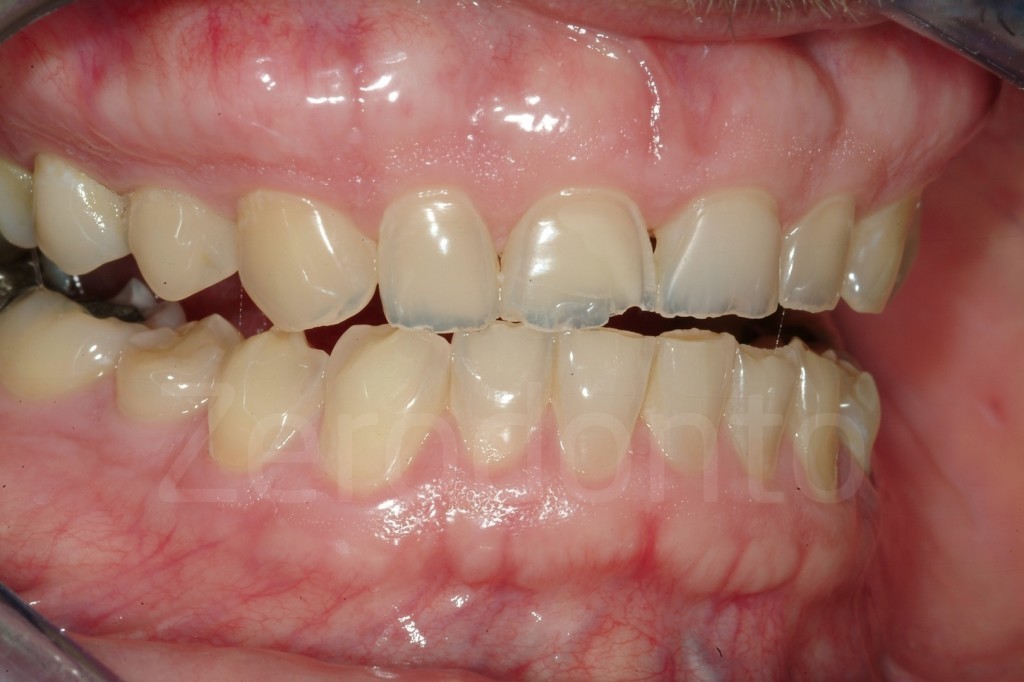
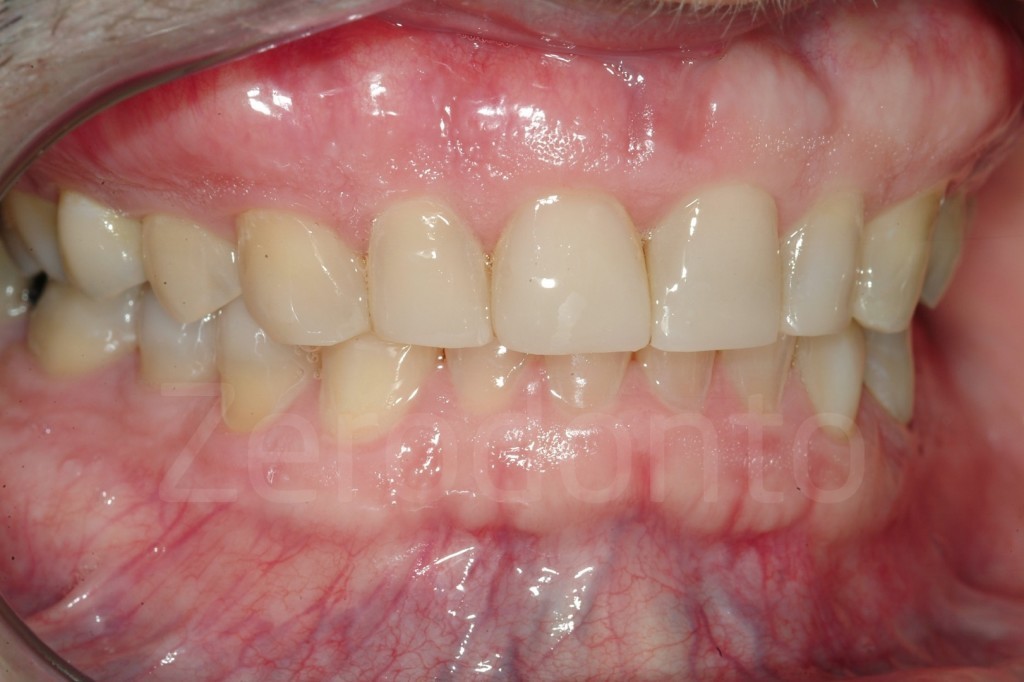
Ringraziamenti.
Gli autori ringraziano profondamente Giuseppe Puma e Ciro Bocchetti per il loro fondamentale apporto nella stesura di questo articolo.
RIFERIMENTI BIBLIOGRAFICI
- Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three-step technique. Part I. Eur J Esth Dent 2008;3:30–44.
- Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three-step technique. Part II. Eur J Esth Dent 2008;3:128–146.
- Magne P, Belser UC. Bonded porcelain restorations in the anterior dentition. A biomimetic approach. Chicago: Quintessence Publishing Co 2002;266–267.
- Panitvisai P, Messer HH. Cus- pal deflection in molars in rela- tion to endodontic and restorative procedures. J Endod 1995;21:57–61.
- Reeh ES, Messer HH, Douglas WH. Reduction in tooth stiff- ness as a result of endodontic and restorative procedures. J Endod 1989;15:512–516.
- Reeh ES, Douglas WH, Messer HH. Stiffness of endodontically treated teeth related to restora- tion technique. J Dent Res 1989;68:1540–1544.
- Pjetursson BE, Sailer I, Zwahlen M, Hämmerle CH. A systematic review of the survival and complication rates of all-ceramic and metal-ceramic reconstructions after an observation period of at least 3 years. Part I: Single crowns. Clin Oral Implants Res 2007;18:73–85.
- Sailer I, Pjetursson BE, Zwahlen M, Hämmerle CH. A systematic review of the survival and complication rates of all-ceramic and metal-ceramic reconstructions after an observation period of at least 3 years. Part II: Fixed dental prostheses. Clin Oral Implants Res 2007;18(Suppl 3):86–96.
- Van Nieuwenhuysen JP, D’Hoore W, Carvalho J, Qvist V. Long-term evaluation of exten- sive restorations in permanent teeth. J Dent 2003;31:395–405.
- Walton TR. An up to 15-year longitudinal study of 515 metal- ceramic FPDs: Part 2. Modes of failure and influence of vari- ous clinical characteristics. Int J Prosthodont 2003;16:177–182.
- Walton TR. A 10-year longitudi- nal study of fixed prosthodon- tics: clinical characteristics and outcome of single-unit metal- ceramic crowns. Int J Prostho- dont 1999;12:519–526.
- Valderhaug J, Jokstad A, Amb- jornsen E, Norheim PW. Assessment of the periapical and clinical status of crowned teeth over 25 years. J Dent 1997;25:97–105.
- Walton JN, Gardner FM, Agar JR. A survey of crown and fixed partial denture failures: length of service and reasons for replacement. J Prosthet Dent 1986;56:416–421.
- Coornaert J, Adriaens P, De Boever J. Long-term clinical study of porcelain-fused-to- gold restorations. J Prosthet Dent 1984;51:338–342.
- Tan K, Pjetursson BE, Lang NP, Chan ES. A systematic review of the survival and complication rates of fixed partial dentures (FPDs) after an observation period of at least 5 years. Clin Oral Implants Res 2004;15:654–666.
- Aquilino SA, Caplan DJ. Rela- tionship between crown place- ment and the survival of endo- dontically treated teeth. J Prosthet Dent 2002;87:256–263.
- Schwartz NL, Whitsett LD, Berry TG, Stewart JL. Unserviceable crowns and fixed par- tial dentures: life-span and causes for loss of serviceabili- ty. J Am Dent Assoc 1970;81:1395–1401.
- Paul JE. Palatal inlays. Br Dent J 1994;177:239.
- Bishop K, Briggs P, Kelleher M. Palatal inlays. Br Dent J 1994;177:365.
- Magne P, Douglas WH. Inter- dental design of porcelain veneers in the presence of composite fillings: finite ele- ment analysis of composite shrinkage and thermal stresses. Int J Prosthodont 2000;13:117–124.
- Magne P, Douglas WH. Cumulative effects of successive restorative procedures on anterior crown flexure: intact versus veneered incisors. Quintessence Int 2000;31:5–18.
- Magne P, Douglas WH. Porcelain veneers: dentin bonding optimization and biomimetic recovery of the crown. Int J Prosthodont 1999;12:111–121.
- Magne P, Douglas WH. Optimization of resilience and stress distribution in porcelain veneers for the treatment of crown-fractured incisors. Int J Periodontics Restorative Dent 1999;19:543–553.
- Dietschi D, Spreafico R. Adhe- sive metal-free restorations. Berlin: Quintessence, 1997.
- Magne P, Belser UC. Novel porcelain laminate preparation approach driven by a diagnostic mock-up. J Esthet Restor Dent 2004;16:7–16.
- Gürel G. The science and art of porcelain laminate veneers. Chicago: Quintessence Pub- lishing, 2003.
- Magne P, Perroud R, Hodges JS, Belser UC. Clinical performance of novel-design porcelain veneers for the recovery of coronal volume and length. Int J Periodontics Restorative Dent 2000;20:440–457.
- Magne P, Douglas WH. Porcelain veneers: dentin bonding optimization and biomimetic recovery of the crown. Int J Prosthodont 1999;12:111–121.
- Magne P, Douglas WH. Additive contour of porcelain veneers: a key element in enamel preservation, adhesion, and esthetics for aging dentition. J Adhes Dent 1999;1:81–92.
- Belser UC, Magne P, Magne. Ceramic laminate veneers: continuous evolution of indications. J Esthet Dent 1997;9:197–207.
- Garber D. Porcelain laminate veneers: ten years later. Part I: Tooth preparation. J Esthet Dent 1993;5:56–62.
- Castelnuovo J, Tjan AH, Phillips K, Nicholls JI, Kois JC. Fracture load and mode of failure of ceramic veneers with different preparations. J Pros- thet Dent 2000;83:171–180.
- Magne P, Belser UC. Bonded porcelain restorations in the anterior dentition. A biomimetic approach. Chicago: Quintessence Publishing Co, 2002;30–37.
- Deery C, Wagner ML, Longbottom C, Simon R, Nugent ZJ. The prevalence of dental erosion in a United States and a United Kingdom sample of adolescents. Pediatr Dent 2000;22:505–510.
- Linnett V, Seow WK. Dental erosion in children: a literature review. Pediatr Dent 2001;23:37–43.

